肿瘤免疫治疗的现状与展望
任 军
(首都医科大学附属北京世纪坛医院肿瘤内科)
近年来,恶性肿瘤的发病率逐年提高。尽管科学家们一直在探索以各种方式来攻克肿瘤,但临床上对肿瘤的治愈率仍未显示出明显的提高。随着肿瘤学、免疫学以及分子生物学等相关学科的迅速发展和交叉渗透,肿瘤免疫治疗的研究突飞猛进。肿瘤免疫治疗大约始于100年前,Coley W B等[1-2]发现应用链球菌和金黄色葡萄球菌毒素能够控制某些癌症的生长,后来将这种毒素称为Coley毒素。1922年科学家[3]证实卡介苗可以刺激免疫反应,从而用来治疗膀胱癌。机体免疫功能的改变可以直接影响肿瘤的表现,临床上存在着某些肿瘤自发缓解或消退的现象[4-5]。另外,长期免疫治疗可抑制患者的肿瘤发病率增高等[6]。20世纪80年代后期,随着体外细胞培养技术的成熟应用,淋巴因子诱导的杀伤细胞(lymphokine activated killer cells,LAK)和肿瘤浸润淋巴细胞(tumor infiltrating lymphocyte,TIL)等,迅速在临床得以应用,结合化学治疗及放射治疗手段,明显改善了临床肿瘤患者的疗效。
进入21世纪,医学科学不断进步,新型的细胞免疫治疗技术得到迅速发展,为全世界成千上万肿瘤患者带来新的希望。2010年4月29日,美国食品药品管理局(food and drug administration,FDA)批准了树突状细胞治疗晚期前列腺癌,这一历史性的突破使得这项经历15年的漫长临床研究、耗费了60亿美金的治疗技术进入到临床应用阶段[7]。该疗法治疗激素治疗失败的晚期前列腺癌的Ⅲ期临床试验显示,512名患者中位生存期为25.8个月,对照组患者中位生存时间仅为21.7个月,Provenge治疗患者3年存活率为32%,而对照组仅为23%[7]。
2011年10月3日美国洛克菲勒大学教授Ralph M.Steinman因“发现树突状细胞及其在获得性免疫中的作用”奖得诺贝尔生理学或医学奖[8]。免疫治疗成为继手术、放射治疗和化学治疗之后又一种重要的抗肿瘤治疗手段,成为攻克恶性肿瘤的希望。美国FDA近期已批准了若干个免疫治疗项目进入临床研究,相信在未来5-10年内将不断有抗肿瘤特异性免疫治疗产品问世(表1)[9]。目前树突状细胞免疫治疗已经广泛进入临床应用,治疗乳腺癌、肺癌、消化道肿瘤、前列腺癌、肾癌和恶性黑色素瘤等的临床研究超过200项[10]。其中乳腺癌23项,肺癌18项,结直肠癌16项。DC细胞免疫治疗应用范围广泛,无明显不良反应,安全性良好。目前美国国立卫生院及国立癌症研究院(national institutes of health/national cancer institute,NIH/NCI)组织全美具有国际肿瘤免疫治疗水平的27家肿瘤中心,成立肿瘤免疫治疗协作中心(cancer immunotherapy trials network)。政府将花大力气投入肿瘤免疫治疗,以期肿瘤免疫治疗技术尽快服务于患者。
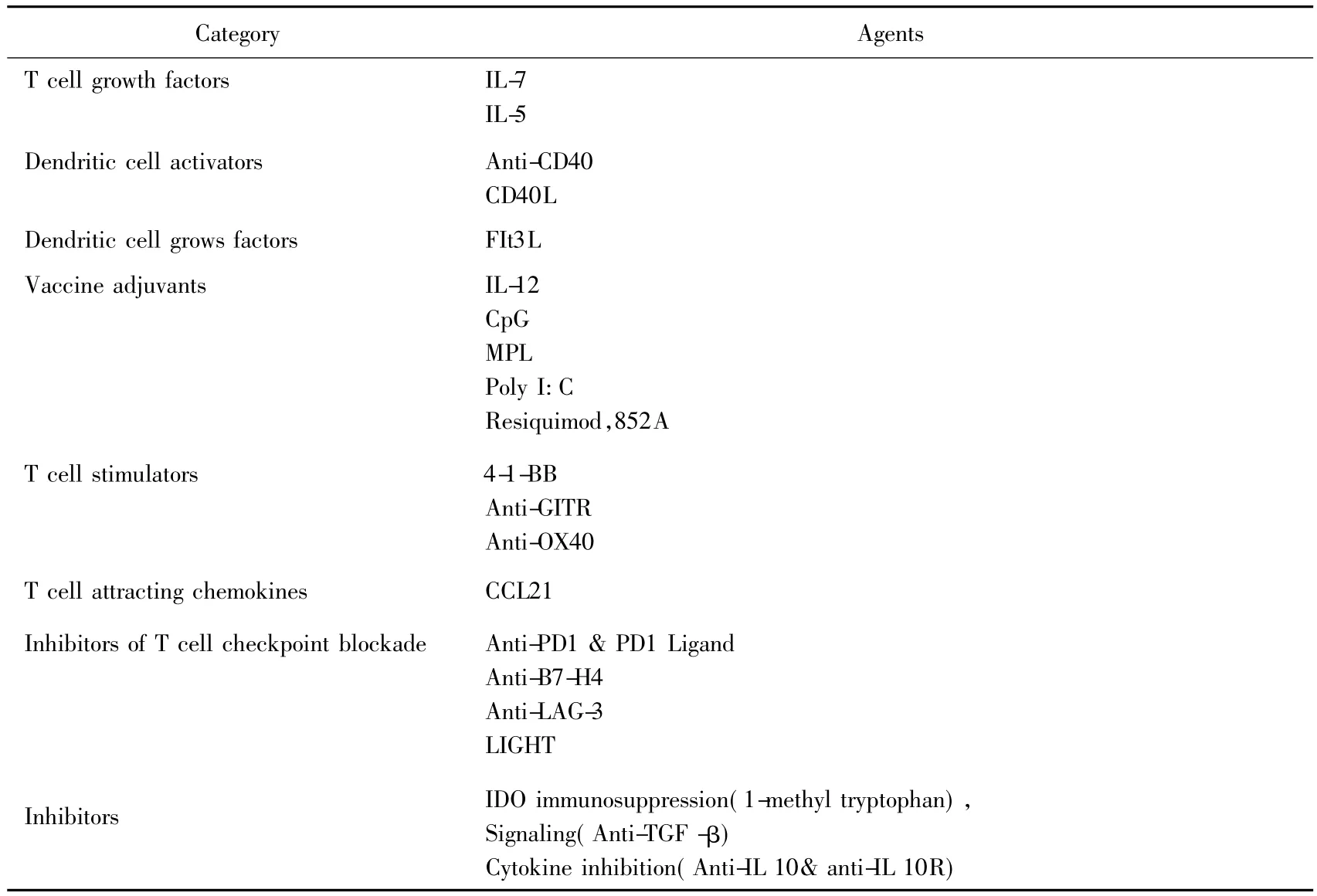
表1 美国NIH/NCI在研肿瘤特异性免疫治疗项目[9]Tab.1 Tumor-specific immunotherapy research projects in NIH/NCI of USA
1 肿瘤免疫治疗的分类
肿瘤免疫治疗通常分为两类,非特异性免疫和特异性免疫。非特异性免疫治疗主要包括白细胞介素-2(interleukin-2,IL-2),干扰素 α(interferonα,IFN-α),肿瘤坏死因子(tumor necrosis factor,TNF-α),卡介苗等细胞因子和毒素,过继性细胞免疫治疗等。特异性免疫治疗主要是肿瘤疫苗。
1.1 肿瘤非特异性免疫治疗
非特异性免疫应答是与生俱来的,它的形成并不需要抗原刺激,能广泛地针对多种抗原,是免疫应答的基础,但特异性不强,对某种特定抗原物质往往不能产生足够强度的反应非特异性的免疫治疗。在进入临床试验的多种细胞因子中,白细胞介素-2和干扰素应用最为广泛[11,12]。
1.2 肿瘤单克隆抗体的免疫治疗
近20多年来单克隆抗体已在肿瘤治疗领域得到广泛应用。抗肿瘤单抗药物一般包括两类:一是抗肿瘤单抗,二是抗肿瘤单抗偶联物,或称免疫偶联物。免疫偶联物分子由单抗与“弹头”药物两部分组成,“弹头”主要包括放射性核素、药物和毒素,与单抗连接后分别构成放射免疫偶联物、化学免疫偶联物和免疫毒素。在1997年11月和1998年10月美国FDA分别通过了用于临床肿瘤治疗的两个单抗—Rituximab(rituxan)和 Trastuzumab(herceptin)[13-14],引起临床肿瘤学界的极大兴趣和关注,目前单克隆抗体已在肺癌、乳腺癌、结直肠癌、淋巴瘤、头颈部肿瘤等得到广泛应用[15]。
在抗体对于免疫功能调节作用的研究中,细胞毒性T淋巴细胞相关抗原4(cytotoxic T lymphocyte-associated antigen 4,CTLA-4)不断得到人们的重视,它是一个参与T细胞免疫反应激活或抑制的重要分子。CTLA-4在和T细胞上表达,包括FOXP3+调节性T细胞[16]。目前已经研发了两个完全人源化抗体 Tremelimumab 和 Ipilimumab[17-18]。Ipilimumab治疗转移性黑色素瘤组患者3年总生存率为20%以上,对照疫苗组约10%。基于以上结果,FDA批准其用于晚期黑色素瘤患者的治疗。CTLA4-抗体的成功引发了人们对于CD28/B7通路免疫控制点的进一步研究,如程序性细胞死亡蛋白1(programmed cell death protein 1,PD1,也被称为PDCD1),细胞程序性死亡配体1(PDL1;也被称为CD274),具有B和T淋巴细胞衰减作用的CD276(又称为B7H3)和含V-结构域的T细胞活化抑制剂1(也称为B7x)[19]。尤其应用PD1抗体进行阻滞,同样取得了良好的效果。近年正在积极研究中的抗体治疗是双特异性抗体,如将抗肿瘤的单抗与抗免疫效应细胞表面的抗体结合起来,可增加免疫效应细胞的激活或对肿瘤细胞的杀伤。
1.3 肿瘤的过继免疫治疗
肿瘤的过继免疫治疗是指将体外激活的自体或异体免疫效应细胞输注给患者,以杀伤患者体内的肿瘤细胞。肿瘤过继性免疫治疗中的一个关键问题是寻找合适的肿瘤杀伤细胞。自上世纪80年代以来,包括LAK、细胞因诱导的杀伤细胞(cytokine-induced killers,CIK)、TIL等细胞已先后应用于临床,但由于存在着扩增倍速较低、细胞来源困难、细胞毒力不高等诸多问题,在临床应用上受到限制。如何提高T细胞的肿瘤抗原特异性具有重要的临床意义。T细胞对肿瘤抗原的识别主要是通过T细胞受体(T cell receptor,TCR)识别肿瘤细胞表面的人类白细胞抗原(human leukocyte antigen,HLA)-肽复合物,因此,T细胞对肿瘤抗原识别的特异性取决于T细胞表 面的TCR。利用分子生物学的手段克隆肿瘤特异性T细胞的TCR,并通过构建含TCR的病毒载体,把TCR转入正常的T细胞中,使这些T细胞因携带肿瘤特异性而成为特异性肿瘤杀伤细胞[20]。此外,靶抗原的选择是至关重要的,选择仅限于肿瘤表达的抗原,如肿瘤/睾丸抗原 1(cancer/testis antigen 1,又称 NYESO-1),可以避免全身的风险[21]。
1.4 肿瘤疫苗治疗
肿瘤疫苗治疗是通过给患者体内导入肿瘤抗原来激发患者的特异性抗肿瘤免疫反应。由于疫苗治疗具有特异性、在体内免疫效应维持时间长等优点,目前已成为研究热点。近年来多肽疫苗、核酸疫苗、全蛋白疫苗、抗独特性抗体疫苗、重组病毒疫苗、细菌疫苗、基因修饰的肿瘤细胞疫苗、树突状细胞(dendritic cells,DC)疫苗等得到广泛研究和应用[21]。近年来以DC为基础的肿瘤免疫基因治疗显示出良好的应用前景[22]。
本人带领的课题组开展重组人腺相关病毒(adeno-association virus,AAV)感染DC基因免疫治疗(简称AAV-DC基因免疫治疗),应用该技术获得的DC可刺激产生具有强大杀伤肿瘤细胞的细胞毒性T淋巴细胞(cytotoxic T-lymphocyte,CTL),对携带靶抗原(如carcino-embryonic antigen,CEA;human epidermal growth factor receptor-2,HER-2等)的肿瘤细胞产生强大的杀伤作用。基础研究[23]显示,携带CEA基因AAV转染DC诱导产生的抗原特异性CTL细胞可杀伤表达CEA的MCF-7乳腺癌细胞,且对/low乳腺癌干细胞的杀伤率高于未转染CEA基因的对照组。提示基因免疫治疗可能是治疗乳腺癌干细胞潜在有效的手段,值得进一步深入研究。另一项体外研究[24]显示,携带HER-2基因的AAV转染DC可显著杀伤曲妥珠单抗耐药的(MDA-MB-453)和曲妥珠单抗敏感的(SK-BR-3)HER-2阳性乳腺癌细胞系,可为DC肿瘤疫苗治疗HER-2阳性乳腺癌提供理论基础。另外,DC疫苗的抗肿瘤作用优势在临床中也得到的证实,临床研究[25]显示,负载 CEA抗原的AAV-DC治疗高表达CEA的恶性肿瘤(包括胃肠癌、乳腺癌、肺癌等)效果较好,临床获益率达到60%以上,无明显不良反应,安全性良好。
2 免疫治疗的临床评价
免疫反应的客观评价是推动免疫治疗发展的重要因素之一,特别是寻找某些能够衡量临床疗效和免疫反应关联指标[26]。国外目前采用酶联免疫斑点法(enzyme linked immunospot assay,ELISPOT)、主要组织相容性复合物四聚体检测、细胞因子检测等方法,期望建立公认的标准[27]。然而,利用免疫反应作为临床试验的终点仍然有其局限性,且更多的研究重点应瞄准器官和组织的免疫效应[28]。世界卫生组织(world health organization,WHO)和实体瘤的疗效评价标准(response evaluation criteria in solid tumors,RECIST)是通过肿瘤的大小及是否出现新病灶来评价细胞毒性药物的疗效。然而,目前有充足的证据表明,这些标准并不完全适用于免疫治疗[28]。免疫治疗引发的肿瘤缩小多半发生在肿瘤一过性增大后,甚至是在出现新病灶后,其原因可能是肿瘤体内伴有淋巴细胞浸润。例如,在一些患者接受Ipilimumab治疗后,肿瘤负荷的下降出现在“肿瘤进展”或有新发病灶[29]。
这些结果反映出免疫治疗与细胞毒药物具有不同的作用机制,也引发了免疫治疗相关评价标准的讨论,目的在于避免有效病例因初期肿瘤的进展而停止治疗。制定标准对于免疫治疗临床试验的设计、实施和中期分析均具有重要意义[30]。
3 免疫治疗与化学治疗联合
研究证实,化学治疗引起的细胞死亡可触发机体的免疫反应。例如,蒽环类药物可引起钙网蛋白被转运到肿瘤细胞表面,从而增强树突状细胞吞噬肿瘤细胞的能力[31]。蒽环类或奥沙利铂引起高迁移家族蛋白 B1(high mobility group protein B1,HMGB1)和三磷酸腺苷(adenosine triphosphate,ATP)的释放,导致TOLL样受体4(Toll-like receptor 4,TLR4)和 NLRP3炎性反应上调[32-33]。这些数据表明,化学治疗药物有利于抗肿瘤免疫反应,甚至化学治疗的临床疗效取决于其引发的免疫反应。化学治疗不影响T细胞的诱导和活化[34]。因此,临床上如何将化学治疗和免疫治疗更好地有机结合是今后肿瘤治疗的发展方向。本课题组开展了DC-CIK与化学治疗联合治疗转移性乳腺癌的临床试验,共计入组患者200余例,与单纯化学治疗相比,DC-CIK联合化学治疗能显著延长PFS(10.2月 vs 5.1月,P<0.001)和OS(33.1月 vs 19.4月,P=0.001)。且DC-CIK治疗不良反应小,无明显剂量限制性毒性。
另外,“化学+免疫”治疗模式并不局限于全身治疗,免疫治疗也可通过局部注射用于恶性浆膜腔积液的治疗。恶性浆膜腔积液主要包括恶性胸腔积液,恶性细胞积液和恶性腹腔积液,通常病情发展迅速,严重影响患者的生活质量。本课题组采用局部注射DC-CIK的方法治疗难治性恶性浆膜腔积液收到了良好的效果,有效率54%(14/26),获益率(CR+PR+SD)81%,有效及稳定患者的中位缓解时间为20周(4~45周),治疗中无严重不良反应发生。
肿瘤免疫治疗的临床应用取得了瞩目的成果,免疫治疗已成为肿瘤临床治疗的热点。但我国目前临床免疫治疗的水平仍然落后于国外,具体表现在:①治疗规模几乎均在实验室层面,没有国际认证的临床细胞培养机构;②细胞制备和处理缺乏标准操作程序,各个中心差异较大等。
前景:需要在中国建立符合国际标准的临床肿瘤免疫治疗中心,引进国际标准的细胞培养和处理操作流程,开展国家多中心免疫治疗临床试验,建立统一标准的评价体系,培养专业化的人才梯队,为中国肿瘤临床免疫治疗的国际化、专业化发展奠定基础。
[1]Coley W B.The treatment of malignant tumors by repeated inoculations of erysipelas:With a report of ten original cases[J].Am J Med Sci,1893,105:487.
[2]Wiemann B,Starnes Co.Coley's toxins,tumor necrosis factor and cancer research:A historical perspective[J].Pharmacol Ther,1994,64:529.
[3]Frances H B,George A F,Helen C N.A review of the influence of bacterial infection and of bacterial products(Coley’s toxins)on malignant tumors in man,a critical analysis of 30 inoperable cases treated by Coley’s mixed toxins,in which diagnosis was confirmed by microscopic examination selected for special study[J].Acta Med Scand,1953,144:S1-S103.
[4]Sumner W C,Foraker A G.Spontaneous regression of human melanoma:Clinical and experimental studies[J].Cancer,1960,13:79.
[5]Cole W H.Relationship of causative factors in spontaneous regression of cancer to immunologic factors possibly effective in cancer[J].J Surg Oncol,1976,8:391-411.
[6]Emens L A.Chemoimmunotherapy[J].Cancer J,2010,16(4):295-303.
[7]Hammerstrom A E,Cauley D H,Atkinson B J,et al.Cancer immunotherapy:sipuleucel-T and beyond[J].Pharmacotherapy,2011,31(8):813-828.
[8]张婷,王晓民.揭示免疫应答的关键环节——2011年诺贝尔生理学成医学关系简介[J].首都医科大学学报,2011,32(5):710-713.
[9]NCI Immunotherapy Agent Workshop(2007):Cancer Immunotherapy Trials Network[EB/OL].[2012-09-12].http://citninfo.org/research/rationale.html workshop_1.
[10]The U.S.National Institutes of Health.DC Vaccine[EB/OL].[2012-09-18].http://clinicaltrials.
[11]Rosenberg S A,Lotze M T,Muul L M,et al.A progress report on the treatment of 157 patients with advanced cancer using lymphokine-activated killer cells and interleukin-2 or high-dose interleukin-2 alone[J].N Engl J Med,1987,316(15):889-897.
[12]West W H,Tauer K W,Yannelli J R,et al.Constant-infusion recombinant interleukin-2 in adoptive immunotherapy of advanced cancer[J].N Engl J Med,1987,316(15):898-905.
[13]Dillman R O.Magic bullets at last!Finally—approval of a monoclonal antibody for the treatment of cancer[J].Cancer Biother Radiopharm,1997,12:223-225.
[14]Dillman R O.Perceptions of Herceptin:A monoclonal antibody for the treatment of breast cancer[J].Cancer Biother Radiopharm,1999,14:5-10.
[15]Oldham R K,Dillman R O.Monoclonal antibodies in cancer therapy:25 years of progress[J].J Clin Oncol,2008,26(11):1774-1777.
[16]Peggs K S,Quezada S A,Chambers C A,et al.Blockade of CTLA-4 on both effector and regulatory T cell compartments contributes to the antitumor activity of anti-CTLA-4 antibodies[J].J Exp Med,2009,206(8):1717-1725.
[17]Ribas A,Camacho L H,Lopez-Berestein G,et al.Antitumor activity in melanoma and anti-self responses in a Phase I trial with the anti-cytotoxic T lymphocyte-associated antigen 4 monoclonal antibody CP-675,206[J].J Clin Oncol,2005,23(35):8968-8977.
[18]Weber J S,O'Day S,Urba W,et al.PhaseⅠ/Ⅱ study of ipilimumab for patients with metastatic melanoma[J].J Clin Oncol,2008,26(36):5950-5956.
[19]Zou W,Chen L.Inhibitory B7-family molecules in the tumour microenvironment[J].Nat Rev Immunol,2008,8(6):467-477.
[20]Johnson L A,Morgan R A,Dudley M E,et al.Gene therapy with human and mouse T-cell receptors mediates cancer regression and targets normal tissues expressing cognate antigen[J].Blood,2009,114(3):535-546.
[21]Robbins P F,Morgan R A,Feldman S A,et al.Tumor regression in patients with metastatic synovial cell sarcoma and melanoma using genetically engineered lymphocytes reactive with NY-ESO-1[J].J Clin Oncol,2011,29(7):917-924.
[22]Steinman R M.Dendritic cells in vivo:a key target for a new vaccine science[J].Immunity,2008,29(3):319-324.
[23]王小利,马博,贾军,等.rAAV/CEA转染树突状细胞诱导特异性CTL杀伤MCF-7细胞系/low乳腺癌干细胞[J].北京大学学报:医学版,2011,43(2):173-178.
[24]Lin X L,Wang X L,Ma B,et al.HER2-specific T lymphocytes kill both trastuzumab-resistant and trastuzumabsensitive breast cell lines in vitro[J].Chin J Cancer Res,2012,24(2):143-150.
[25]Di L J,Zhu Y L,Jia J,et al.Clinical safety of induced CTL transfusion through recombinant adeno-associated virus transfected dendritic cells vaccination in Chinese cancer patients[J].Clin Translational Oncology,2012,14(9):675-681.
[26]Wolchok J D,Hoos A,O'Day S,et al.Guidelines for the evaluation of immune therapy activity in solid tumors:immune-related response criteria[J].Clin Cancer Res,2009,15(23):7412-7420.
[27]Janetzki S,Britten C M,Kalos M,et al.“MIATA”-minimal information about T cell assays[J].Immunity,2009,31(4):527-528.
[28]Lurquin C,Lethé B,De Plaen E,et al.Contrasting frequencies of antitumor and anti-vaccine T cells in metastases of a melanoma patient vaccinated with a MAGE tumor antigen[J].J Exp Med,2005,201(2):249-257.
[29]Weber J.Ipilimumab:controversies in its development,utility and autoimmune adverse events[J].Cancer Immunol,2009,58(5):823-830.
[30]Hoos A,Eggermont A M,Janetzki S,et al.Improved endpoints for cancer immunotherapy trials[J].J Natl Cancer Inst,2010,102(18):1388-1397.
[31]Obeid M,Tesniere A,Ghiringhelli F,et al.Calreticulin exposure dictates the immunogenicity of cancer cell death[J].Nat Med,2007,13(1):54-61.
[32]Apetoh L,Ghiringhelli F,Tesniere A,et al.Toll-like receptor 4-dependent contribution of the immune system to anticancer chemotherapy and radiotherapy[J].Nat Med,2007,13(9):1050-1059.
[33]Ghiringhelli F,Apetoh L,Tesniere A,et al.Activation of the NLRP3 inflammasome in dendritic cells induces IL-1βdependent adaptive immunity against tumors[J].Nat Med,2009,15(10):1170-1178.
[34]Lesterhuis W J,de Vries I J,Aarntzen E A,et al.A pilot study on the immunogenicity of dendritic cell vaccination during adjuvant oxaliplatin/capecitabine chemotherapy in colon cancer patients[J].Br J Cancer,2010,103(9):1415-1421.

