早期护理干预对腰椎术后患者恢复的影响
王茜 韩冰
脊柱外科术后是否鼓励早期下地活动一直是业内所探讨的问题,手术后早期下地活动,可减少长期卧床引起的并发症,缩短住院时间,尽早恢复到正常生活及工作,这是医师与患者双方的共同愿望,也是衡量医院医疗和护理水平的重要标志。传统的脊柱外科腰椎内固定手术的患者卧床长达2~3周,甚至更长时间,可能会引起了肺部及泌尿系感染、骨质疏松、下肢静脉血栓、肌肉萎缩、术后功能康复效果差等不良后果。
随着脊柱外科技术及微创理念在不断地发展,目前腰椎固定融合手术具有出血少、创伤小、切口愈合快等的优越性[1]。护理工作人员通过专业知识的学习,借鉴国外术后护理经验,不断更新理念,加强围手术期全面护理,在消除患者畏惧紧张等不良情绪的同时,鼓励患者术后早期下地活动。通过回顾性对比研究,围手术期护理工作取得良好的效果。现总结报道如下。
1 资料与方法
1.1 一般资料 选择我科2007年1月~2009年1月实施早期护理干预前的腰椎手术患者50例作为对照组,2009年2月~2011年2月实施早期护理干预的腰椎手术患者50例作为观察组。对照组男28例,女22例。平均年龄(49.9±12.0)岁。观察组男27例,女23例。平均年龄(57.0±10.0)岁。入选条件:同一术式,诊断为腰椎间盘突出症或腰椎管狭窄症,行单节段减压、椎间盘切除、椎弓根螺钉内固定及后外侧植骨融合术。术后单日切口引流量小于50 ml作为拔除引流管标准。排除标准:术后有脑脊液漏的患者或存在其他因素限制早期下地活动的患者。两组患者的一般资料比较无统计学意义(P >0.05),具有可比性。
1.2 方法 采用回顾性研究方法,对首次下地时间、出院时间、恢复生活自理时间、切口总引流量、术后拔除引流管时间等方面进行对比研究。
1.3 统计学方法 采用SPSS 13.0软件,计量资料的比较采用两独立样本t检验,检验水准α=0.05。
2 结 果(表1,表2)
表1 患者术后首次下地时间、出院时间、生活自理时间比较(±s)
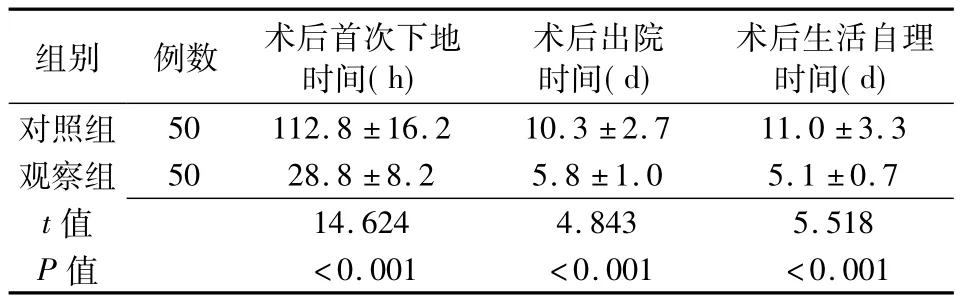
表1 患者术后首次下地时间、出院时间、生活自理时间比较(±s)
组别 例数 术后首次下地时间(h)术后出院时间(d)术后生活自理时间(d)对照组观察组t值P 50 112.8 ±16.2 10.3 ±2.7 11.0 ±3.3 50 28.8 ±8.2 5.8 ±1.0 5.1 ±0.7 14.624 4.843 5.518<0.001 <0.001 <0.001值
表2 患者术后切口引流总量、拔除引流管时间比较(±s)
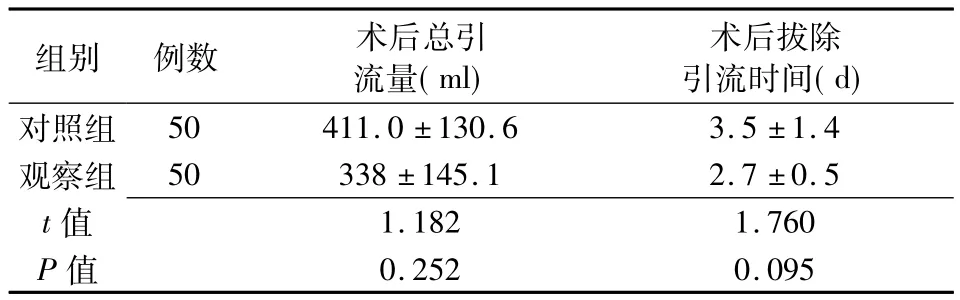
表2 患者术后切口引流总量、拔除引流管时间比较(±s)
组别 例数 术后总引流量(ml)术后拔除引流时间(d)0.252 0.095对照组观察组t值P 50 411.0 ±130.6 3.5 ±1.4 50 338 ±145.1 2.7 ±0.5 1.182 1.760值
3 护理措施
3.1 术前护理
3.1.1 心理护理 腰椎间盘突出症及腰椎管狭窄症的患者,长期受到腰腿疼痛及活动受限的影响,迫切希望通过手术的方式治疗疾病,依从性较强。但要求患者术后24,48 h下地,患者往往存在恐惧心理。对疼痛、脊柱固定松动、切口愈合不佳、引流量增多、影响治疗效果等方面存在顾虑,护士及时与患者进行有效沟通,了解患者的心理,有针对性地进行解释,鼓励患者与同病房病友相互交流,向患者讲解脊柱术后早期下地活动对于病情恢复的积极作用,同时借鉴国外的治疗理念。指导患者做好下地活动前的准备、活动的方式方法及注意事项。给予患者充分的心理支持,使患者克服疼痛和不适,配合医护人员的工作,促进术后恢复。
3.1.2 术前训练 指导患者做轴线翻身,避免脊柱扭曲转动,减少切口处肌肉收缩及应力,术后可减少切口疼痛或内固定松动的发生。向患者讲解正确的卧位及上下床的方法,教会患者做直腿抬高及腰背肌锻炼,有利于术后患者早期离床活动及有效的功能锻炼。上床方法:上床前患者先坐在床边上,面向床尾,将双腿移到床上,双手撑床身体慢慢往下躺。下床方法:下床前协助患者将双腿移到床外,双手撑床身体慢慢立起[2]。直腿抬高锻炼:患者平卧位,膝关节伸直,下肢上举离开床面40°~45°,抬放时间相等,反复进行,逐渐增加抬腿幅度[3]。此项方法可以防止术后神经根粘连。
3.2 术后护理
3.2.1 病情观察 术后患者回病房后监测并记录生命体征,立即检查四肢的感觉、运动功能[4],询问患者下肢疼痛是否改善,将各种病情变化同术前作比较。24 h内常规给予心电监护,并定时观察患者四肢的感觉运动情况,保持敷料清洁干燥,观察引流液的颜色、性质、量等,及时做好护理记录。
3.2.2 早期下地活动 术后当日患者即可在床上练习深呼吸、轴线翻身及适当的肢体活动,术后第1 d清晨,将床头摇起30°,并开始做股四头肌舒缩及直腿抬高练习以促进神经根的血液循环,防止肌肉萎缩及神经根粘连。患者生命体征平稳,无特殊不适主诉后,鼓励并帮助患者准备下地活动。方法:仰卧时配带好腰围,将患者双腿移向床边,患者双手撑床,同时护士轻推患者背部,患者即可坐起,5~10 min后无不适即可下地站立、迈步。时间不宜过长。下床行走时教会腰椎患者采取保护性姿势,两手卡腰,保持脊柱稳定。待步态稳健后,即可正常行走,使四肢肌肉得到锻炼,并有利于肠道功能恢复。
3.2.3 注意事项 在第一次下地时,护士必须陪伴在患者身边,给予正确的指导和协助,增加患者的安全感,下床活动时间不宜过久,以不感疲劳为宜,并逐渐延长活动时间。若患者在术前已长期卧床,术后突然坐起站立,易出现体位性低血压。如果患者主诉头晕、心慌、肢体无力等不适,需立即平躺,经休息后大多可自行缓解[5]。有外固定架固定患者需要有一个适应过程,行走时注意安全,有专人保护,避免磕碰摔倒。
4 讨论
随着脊柱外科医疗技术的迅猛发展,患者对健康需求的进一步提高,护理设备、仪器及技术有了突破性的进展[6]。脊柱微创技术的应用,使患者术后第1 d下地活动成为可能。脊柱微创手术具有切口小,创伤小,患者下床早,潜在并发症相应减少,费用低,住院天数少等优点[1],在临床上已开展应用。
本研究结果显示,腰椎术后早期下地活动有利于患者术后恢复,减少并发症发生,并对手术引流量无明显影响。
护理是个体化的,应根据患者的具体病情决定每个人的护理方案。有些情况下是要适当延长卧床时间,如:(1)有些老年患者初次下地时有时会出现头晕,目眩,要立即搀扶患者床上休息,测量血压,酌情处理,根据患者情况,适当延长卧床时间。(2)若患者切口引流量较多,特别是有脑脊液漏的患者,适当延长卧床时间。有文献称脊柱手术后脑脊液漏的发生率为2.31% ~9.37%[7],常见原因是手术中的医源性损伤,此时应及时使患者头低足高平卧位,遵医嘱定期夹闭引流管,促进脑脊膜的愈合[5],并可减少头晕、头痛症状。(3)患者术后若翻身、下地活动方式不当,造成脊柱的扭曲,可能会导致内固定松动脱出,尤其是对严重骨质疏松的患者。因此护士的健康教育指导至关重要,强调轴线翻身、上下床的方式方法、正确佩戴支具的方法等,限制脊柱的活动,能够促进切口愈合和脊柱稳定性的恢复[8]。患者的术后活动情况,需要与医师、麻醉师等多方面沟通协调,做到以患者为中心,应避免“一刀切”的情况发生。
总之,早期护理干预有利于减少腰椎术后患者的卧床时间、出院时间及恢复正常生活时间,减少长期卧床并发症的发生,有利于整体提高医疗护理质量,并希望在相关领域逐渐开展。
[1]唐天驷,刘尚礼主编.微创脊柱外科技术[M].郑州:郑州大学出版社,2001:93-97.
[2]尹芝华,何清义,许建中.脊柱术后患者应用外固定支具的护理体会[J].重庆医学,2005,34(7):995 -996.
[3]徐淑红,曾丽雯,李燕容.脊柱结核手术后病人应用躯干支具的护理及康复指导[J].全科护理,2010,8(4):1043 -1044.
[4]宋家秀.腰椎间盘突出症围手术期护理[J].实用骨科杂志,2004,10(2):189 -190.
[5]庄晓红,宋 艳,宋正娥,等.规范式护理程序在腰椎间盘镜下髓核摘除术中的应用[J].中国实用医药,2010,5(1):183-184.
[6]高小雁,田 伟.脊柱外科的护理进展[J].实用护理杂志,2002,18(9):60 -61.
[7]庞清江.脊柱手术常见并发症的防治[J].现代实用医学,2006,18(3):139-144.
[8]韩秀玲,于 宇,李卫华,等.胸腰骶支具应用于脊柱融合的护理[J].中华护理杂志,2004,39(1):34 -35.

