腹腔镜下巨大子宫肌瘤切除术的临床体会
沈 平,单玉梅
(江苏省金湖县人民医院妇产科,江苏金湖,211600)
子宫肌瘤是育龄妇女常见病。近年,随着腹腔镜设备的不断更新以及微创技术的不断发展,腹腔镜技术的临床应用日趋广泛,其创伤小、恢复快、住院时间短等特点逐渐被人们接受[1]。腹腔镜下子宫肌瘤切除术(LM)不仅保留了女性的生育能力,而且保留生殖器官的完整性,维持了正常的生理功能,因此受到女性的青睐[2]。随着手术医师临床经验的提高,手术的适应证逐渐拓宽,为了满足患者对高生活质量的需求,本院将腹腔镜应用于巨大子宫肌瘤切除术,现将本院妇科行LM术28例与开腹子宫肌瘤切除术(TAM)35例进行比较,现报道如下。
1 资料与方法
1.1 一般资料
选择2006年1月~2010年12月本院妇科行LM 术28例为 LM 组,年龄 34~46岁,平均(41.5±6.1)岁,均为单发的浆膜下或肌壁间肌瘤直径7~13 cm,位于子宫前壁或后壁,无任何并发症。另选择开腹巨大子宫肌瘤切除术35例为TAM 组,年龄39~55岁,平均(46.4±6.8)岁,其中单发肌瘤15例(42.9%),多发肌瘤(2~6个)7例(61.1%);肌壁间肌瘤7例(20.0%),浆膜下(包括阔韧带内肌瘤3例)肌瘤6例(17.1%)。患者均无盆腔手术史,无内科合并症,所有病例术前均确诊为子宫肌瘤。对出现阴道不规则流血者行内膜活检,排除手术禁忌证、黏膜下肌瘤及恶性可能患者。
1.2 手术方法
术前行盆腔彩超、肝肾功能、血常规、尿常规、凝血5项常规检查,以及宫颈TCT、宫腔镜检查,彩超检查患者至少有1个肌瘤直径达7~13 cm。大于 10 cm肌瘤患者,术前 3个月,肌注 1次GnRh a(达菲林)3.75 mg/(次·月),使肌瘤缩小到9~10 cm。LM 组:患者插管后全身麻醉,患者取膀胱截石位仰卧,适时举宫以暴露手术野,常规消毒。进行气腹穿刺充入CO2气体,气腹压力11~14 mmHg。置入腹腔镜后改头低足高位,在两下腹相应部位处做 1.0、0.5、0.5 cm 操作孔,置入相应 Trocar,放置手术操作器械,逐个切除。手术操作步骤:①浆膜下肌瘤:瘤蒂宽大时,于瘤蒂部位注射垂体后叶素6 U+生理盐水10 mL,单极电钩电凝划开子宫浆肌层交界处分离,与蒂部分离切断;对体积小的肌瘤,直接用血管闭合器闭合瘤蒂后切除;②肌壁间肌瘤:垂体后叶素6 U+生理盐水10 mL经腹壁注入肌瘤表面切口部位包膜内,同时予以静滴缩宫素20 U和5%葡萄糖注射液500 mL。电钩避开血管,切开肌瘤包膜深达肌核;如肌瘤过大,当剥出大半时即先行切除肌瘤部分。电凝创面止血后,用1-0可吸收线连续锁扣缝合;肌瘤过深者分层缝合;0.9%生理盐水冲洗盆腔。TAM组采用连续硬膜外麻醉,按开腹子宫肌瘤剔除常规术式进行。
1.3 观察指标
比较2组的手术时间、住院时间、术中出血量、术后胃肠功能恢复时间以及术后疼痛等。疼痛分级:0级:无疼痛;Ⅰ级:有疼痛但能忍受;Ⅱ级(中度):疼痛明显,不能忍受;Ⅲ级(重度):疼痛剧烈,不能忍受。
2 结 果
2.1 手术情况
腹腔镜手术无中转开腹。2组手术均取得成功,无1例并发症。LM组手术时间、术中出血量长于TAM 组,尤以手术时间差异明显,有统计学意义(P<0.01);2组术中出血量无差异;LM组住院天数明显少于 TAM组,差异有统计学意义(P<0.01)。见表1。
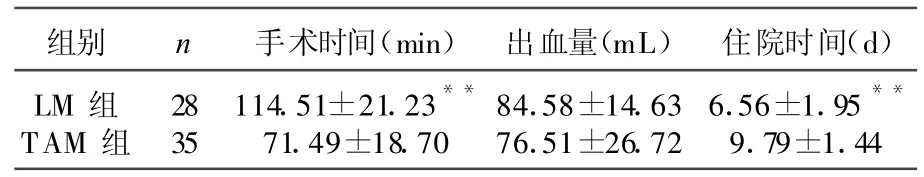
表1 手术时间、术中出血量、术后胃肠功能恢复时间以及住院时间比较( x±s)
2.2 术后情况
LM组术后排气时间和明显少于TAM组,差异有统计学意义(P<0.01)。2组疼痛分级比较,差异有统计学意义(P<0.01),见表2。

表2 2组患者术后情况比较[n(%)]
3 讨 论
随着人们生活水平的提高,越来越多的人选择腹腔镜子宫肌瘤剔除术,不仅保留了子宫,维持正常的生理功能,而且创伤小、恢复快、切口美观。LM的指征为年龄小于 40岁,肌瘤直径不满7 cm,肌瘤位于浆膜下或壁间等[3]。而对于大径线的子宫肌瘤是否能在腹腔镜下安全地剔除,成为患者和医生共同关心的问题。本研究由于手术医师丰富的临床经验、熟练的操作技能,使28例大径线的子宫肌瘤在腹腔镜下顺利剔除,拓宽了LM的指征,满足了患者的需求。本研究发现,LM组术后肛门排气时间、住院时间明显优于TAM组,表明腹腔镜用于巨大肌瘤切除术安全可行。
对于大径线的子宫肌瘤行腹腔镜剔除术时遇到的困难有[4]:出血多、手术耗时长、切口缝合困难。若要减少LM术中出血及避免损伤,与以往应用缩宫素相比,在宫壁注射垂体后叶素6 U加入生理盐水10 mL的稀释液同时静滴缩宫素20 U,可使子宫收缩,能够明显减少术中出血,使术野清晰,符合国内学者[3]的观点。在肌瘤剥出的过程中,不采用传统的方法将肌瘤全部剥出后先缝合残腔再旋切取出肌瘤,而是当肌瘤剥出60%~70%时即开始旋切,这样未剥出的肌瘤可以压迫切口,帮助止血,且肌瘤蒂部的血管未断,缩短了缝合前血管开放的时间,减少了出血量;小部分未剥离的肌瘤蒂部在旋切的过程中起到了固定肌瘤的作用,缩短了取出肌瘤的时间。另外,传统的开腹肌瘤剔除术多选用横切口或纵切口,但腹腔镜手术者操作角度的问题选择斜形切口更利于缝合。切口的缝合比较繁琐[5],一方面需要手术医师熟练的缝合技术,另一方面可以采用8字缝合法,即每连续缝2针由助手拉紧缝线打一个结。该方法的优点是切口缝合牢固,止血效果好。
腹腔镜大径线子宫肌瘤剔除术中止血方法多种多样,应根据患者具体情况选择。本研究先前曾应用缩宫素、垂体后叶素注射于子宫壁的方法,也可以用宫颈套扎的方法。有学者[3]通过腹壁小切口,利用体外缝合技术减少出血,但降低了“微创”的初衷。还有学者[6]应用腹腔镜阻断子宫动脉止血,但有可能影响术后子宫切口的愈合和以后的生育能力[7]。上述方法各有利弊,术前正确评估和病例选择是手术成功的基本因素,术者的腹腔镜手术操作技巧则是手术成功的关键因素,应根据患者病情和医生的临床经验进行个体化选择。
[1] 侯 征,熊光武.腹腔镜子宫肌瘤剔除术中减少出血的方法[J].中华临床医师杂志(电子版),2012,6(1):7.
[2] 谢晔玲,施如霞,丁 玲,等.腹腔镜下子宫肌瘤剔除术393例[J].实用临床医药杂志,2009,13(21):136.
[3] 李孟慧,冷金花,史精华,等.腹腔镜与开腹子宫肌瘤剔除术后肌瘤残留、复发及妊娠结局的比较[J].中华妇产科杂志,2011,46(9):669.
[4] 冯建萍,王静云,蒋秀红,等.垂体后叶素在腹腔镜下子宫肌瘤剔除术中对血流动力学影响的研究[J].实用临床医药杂志,2010,14(21):126.
[5] 肖风华,章汉旺.垂体后叶素在腹腔镜下子宫肌瘤剔除术中的应用[J].第四军医大学学报,2006,27(2):178.
[6] Plotti G,Plotti F,Di Giovanni A,et al.Feasibility and safety of vaginal myomectomy:a prospective pilot study[J].J Minim Invasive Gynecol,2008,15(2):166.
[7] 周克水,张 勇,鲁 玮,等.腹腔镜子宫肌瘤剔除术150例报告[J].中国内镜杂志,2002,8(8):69.

