Ki-67和微血管密度在膀胱癌组织中的表达及意义
王荣江 石麒麟 邵四海
(湖州市第一人民医院,浙江 湖州 313000)
膀胱癌是泌尿生殖系统最常见的恶性肿瘤,血管生成是肿瘤产生、发展、转移过程中极为关键的步骤,细胞增殖状况是预测膀胱癌发展及预后的良好指标之一。微血管密度(MVD)可用来评价肿瘤组织微血管生成情况,核增殖相关抗原Ki-67可反映肿瘤细胞的增殖程度。本研究采用免疫组化SP法检测膀胱癌组织中Ki-67和MVD的表达,探讨对膀胱癌的生物学行为的影响及预后意义,现报道如下。
1 资料与方法
1.1 一般资料 本组30例(膀胱癌组),男22例,女8例,年龄60~78岁,平均(65.4±4.8)岁。按UICC分期标准∶浅表性癌组9例(Tis期1例,Ta期2例,T1期6例),浸润性癌组21例(T2期11例,T3期9例,T4期1例)。根据WHO级标准∶G1期9例,G2期13例,G3期8例。单发23例,多发 7例;术前初发22例,复发8例;术后复发5例,未复发25例。术后病理证实单纯移行细胞癌27例,移行细胞癌合并腺癌2例、合并鳞癌1例。选择同期20例正常膀胱黏膜标本作为对照组。
1.2 标本制备与免疫组化方法 30例膀胱癌患者肿瘤标本常规经4%甲醛固定,石蜡包埋,制成4μ m切片,应用SP免疫组化法进行组织染色,试剂盒购于福州迈新生物技术开发有限公司,按照试剂盒说明操作,使用鼠抗人Ki-67单克隆抗体、鼠抗人F-ⅧRag单克隆抗体对所选切片进行染色,磷酸盐缓冲液(PBS)代替一抗作为阴性对照。
1.3 免疫组化结果判定标准 (1)Ki-67表达测定∶参照Volm Metal[1]的评判标准,以肿瘤细胞膜或细胞核有棕色颗粒着色为阳性标记,以随意5个400倍视野的癌巢区阳性细胞数占肿瘤细胞<5%定为阴性(-),6%~20%为弱阳性(+),21%~30%为阳性(++),>30%为强阳性(+++);(2)MVD值判定标准∶肿瘤组织及其邻近间质内,胞膜或胞质内出现棕黄色颗粒的内皮细胞或内皮细胞簇即被认为是单个微血管。MVD的计数参照Weidner[2]方法,先在40倍光学显微镜下扫描,选取肿瘤组织内微血管高度密集区,即“热点”,然后在200倍光镜下计数肿瘤内的微血管数目,记录3个视野中的微血管数目并取其平均值。
1.4 统计学处理 采用SPSS10.0统计软件包进行数据处理,Ki-67以(+)或(-)表示,不同病理分级和临床分期之间比较采用 χ2检验;MVD值以(±s)表示,不同病理分级和临床分期之间比较采用配对t检验;Ki-67与MVD之间的相关性分析采用Simple Factorial过程进行方差分析。
2 结 果
2.1 Ki-67和MVD的表达 正常膀胱黏膜中Ki-67较少表达,MVD明显较低,与膀胱癌组比较差异有统计学意义(P<0.01和P<0.05),详见表1。
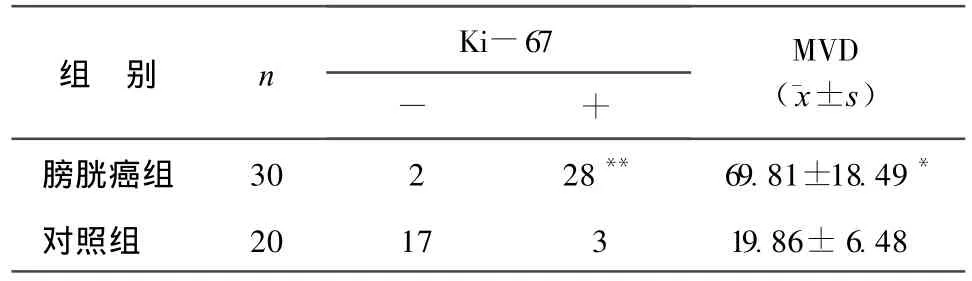
表1 膀胱癌组与对照组膀胱黏膜组织Ki-67及MVD比较
2.2 Ki-67和MVD与膀胱癌病理分级、临床分期的关系 Ki-67和MVD随着膀胱癌病理分级、临床分期的升高而增加。MVD在肿瘤不同分级、分期之间比较,差异均有统计学意义(P<0.01);Ki-67强阳性表达在G1与G2、G3相比,差异有统计学意义(P<0.05),但与临床分期无关(P>0.05),详见表2。
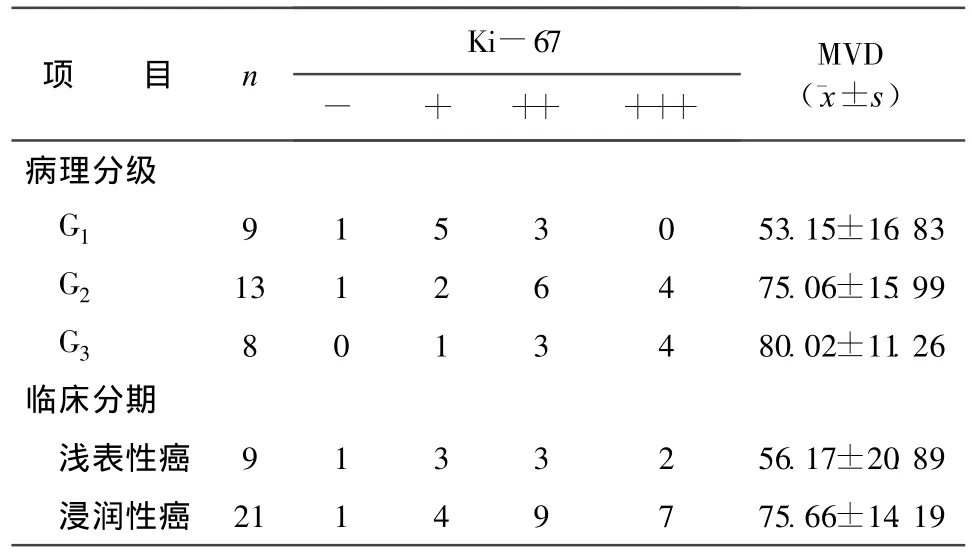
表2 Ki-67和MVD与膀胱癌病理分级、临床分期的关系
2.3 Ki-67、MVD与复发性膀胱癌的关系 MVD在初发和复发膀胱癌患者中,差异有统计学意义(P<0.05),而Ki-67无统计学意义(P>0.05),详见表3。
2.4 膀胱癌组织Ki-67与MVD之间的关系见表4∶膀胱癌组织中Ki-67阳性表达组MVD明显高于Ki-67阴性表达组(P<0.05),Ki-67弱阳性表达组的MVD明显低于强阳性表达组(P<0.05),Ki-67与MVD之间有明显相关性(F=66.320,P<0.01),随着Ki-67表达强度增加,MVD值增高。
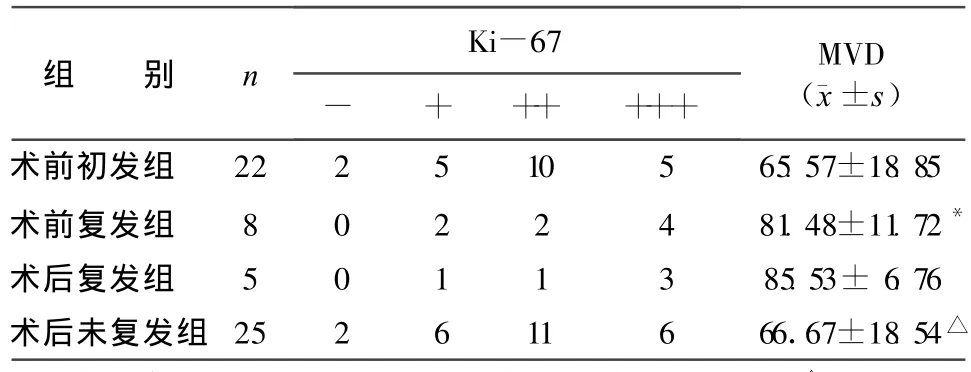
表3 Ki-67和MVD与初、复发膀胱癌的关系
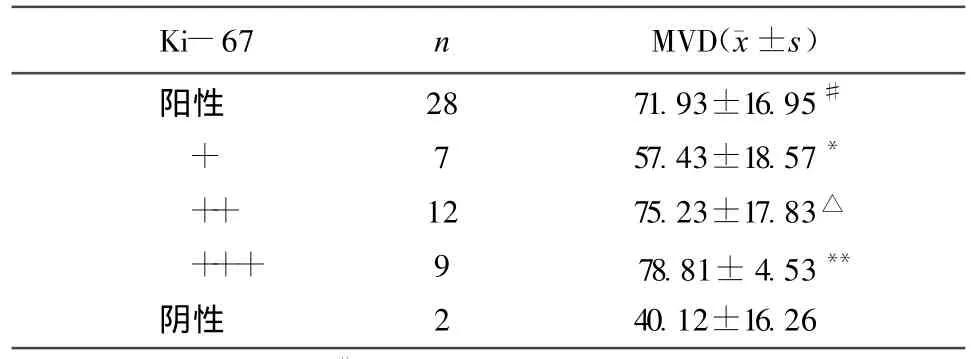
表4 膀胱癌组织Ki-67与MVD之间的关系
2.5 随访 30例随访18~38个月,平均27.4个月,Ki-67、MVD与预后的关系见表3,术后5例(16.67%)复发。MVD与预后有统计学意义(P<0.05),Ki-67强阳性表达组复发率(33.33%)高于弱阳性表达组(14.29%)。
3 讨 论
研究发现,肿瘤的生长与转移依赖于肿瘤血管的形成。膀胱癌是一种血管丰富的恶性肿瘤,其生长、浸润、复发、转移等与肿瘤新生血管生成密切相关[3_4]。细胞增殖失调和细胞凋亡障碍是肿瘤恶性增生发生、发展的重要原因,细胞增殖状况是预测膀胱癌发展及预后的重要指标。
3.1 MVD与膀胱癌生物学行为的关系 血管生成强度,即组织切片中MVD,是评价肿瘤微血管形成程度的指标,MVD与膀胱癌临床分期、病理分级以及复发有关[5],不仅可定量地反映出肿瘤的血管生长情况,而且一定程度上可作为预测肿瘤浸润、转移、复发和判断预后的一项指标。
本组结果显示,膀胱癌组织与正常膀胱黏膜之间,MVD差异有统计学意义(P<0.01),并且随着膀胱癌的病理分级、临床分期的增高而呈上升趋势,MVD在肿瘤不同分级、分期之间比较,差异均有统计学意义(P<0.01),在复发膀胱癌组织中,MVD明显升高,且高MVD组的复发率明显高于低MVD组,MVD越高,预后越差,提示MVD可作为判断膀胱癌恶性程度的参数,测定MVD,有助于判断患者肿瘤复发的高危性和预后。
3.2 Ki-67与膀胱癌生物学行为的关系 肿瘤增殖活性的检测对于判断肿瘤的恶性程度、评估预后及选择适当的治疗措施意义重大。Ki-67是增殖细胞相关的核抗原,表达情况不仅能客观反映膀胱癌的增殖活性,并能估计肿瘤的浸润、转移潜能。Ki-67的阳性表达与肿瘤病理分级、临床分期关系密切,阳性表达强度随着肿瘤分化程度的降低而增高,表达越高,肿瘤增生活跃,复发的可能性越高[6]。因此检测Ki-67在肿瘤中的表达强度,可以评估肿瘤细胞的生物活性并提供肿瘤演变的信息,作为判断膀胱癌恶性程度和预后的重要参数[7]。
本组结果显示,30例膀胱癌组织中Ki-67阳性表达率为90.33%,正常膀胱黏膜的阳性表达率仅为15%,两者之间的差异有统计学意义(P<0.01)。表达程度随着肿瘤的病理分级、临床分期的增高而增加,尤其是强阳性表达者,在G1与G2、G1与G3之间差异均有统计学意义(P<0.05),Ki-67强阳性表达者的预后差于阴性表达者。
3.3 Ki-67和MVD的关系 血管内皮细胞增殖和肿瘤微血管形成使MVD增高,后者促进了膀胱癌细胞的增殖活性,体现出Ki-67的相应增加[8]。本组结果还提示,膀胱癌组织中Ki-67阳性表达组MVD明显高于阴性表达组(P<0.05),Ki-67与MVD之间有明显相关性(P<0.01)。而比较两者在膀胱癌组织中的结果显示,在不同病理分级、临床分期之间,以及在初发和复发膀胱癌组织中,MVD均能显现出显著性差别,而Ki-67只在肿瘤不同病理分级间有统计学意义,提示MVD检测的敏感性相对较高,对恶性程度的分辨较为细腻。
[1]Mori M,Kakeji Y,Adachi Y,et al.The prognostic significance of liferating cell nuclear antigen in clinical gastric cancer.Surgery,1993,113(7)∶683
[2]Weidner N,Folkman J,Pozza F,et al.Tumor angiogenesis∶a new significant and independent prognostic indicator in early-stage breast carcinoma.J Natl Cancer Inst,1992,84(24)∶1875
[3]叶雄俊,张志文,郭应禄.血管内皮生长因子在膀胱癌预后判断和监测复发中的意义.中华泌尿外科杂志,2002,23(7)∶443
[4]Li C,Guo B,Bernabeu C,et al.Angiogenesis in breast cancer∶the role of transforming growth factor beta and CD105.Microsc Res Tech,2001,52(4)∶437
[5]王荣江,邵四海,石麒麟,等.化疗栓塞对膀胱肿瘤新生血管生成及血管内皮细胞生长因子表达的影响.中华泌尿外科杂志,2008,29(7)∶470
[6]Blanchet P,Droupy S,Eschwege P.Prospective evaluation of Ki-67 labeling in predicting the recurrence and progression of superficial bladder transitional cell carcinoma.Eur Urol,2001,40(2)∶169
[7]Sanchez-Carbayo M,Socci N D,Lozano J J,et al.Gene discovery in bladder cancer progression using cDNA microarrays.Am J Pathol,2003,163(2)∶505
[8]李志强,袁先厚,张望来,等.微血管密度和Ki-67指数与星形胶质瘤临床病理关系的研究.实用癌症杂志,2001,16(1)∶16

