无痛胃肠镜在消化内科中的临床应用探讨
杨 虹
岳阳广济医院,湖南岳阳 414000
无痛胃肠镜是目前发展起来的新技术,已成为消化内科疾病检查和治疗的首选方法。由于普通胃肠镜会在手术中使患者产生一定的不良反应,甚至迫使患者放弃手术。而无痛胃肠镜采用静脉麻醉使患者在短时失去意识的状态下接受手术,克服了手术中因恶心、呕吐、疼痛、导症状带来的各种不良反应,整个手术麻醉快,恢复迅速,术后无副作用,值得临床大力推广。该研究选取了2010年3月—2012年3月于该院接受普通与无痛胃肠镜患者资料,将他们的治疗效果加以比较,为今后对患者更好的诊断与治疗提供有价值的参考资料。
1 资料与方法
1.1 一般资料
采用随机抽样的方法,选择2011年3月—2012年3月200例在该院就诊胃镜检查患者,胃镜检查前用唑咪安定和异丙酚静脉麻醉,其中包括120例男性患者和80例女性患者;平均年龄(40.8±15.9)岁。另选择同期常规胃镜检查患者250例,其中包括150例男性患者和100例女性患者;平均年龄(43.5±16.7)岁。同样采取随机抽样的方法,选择在2010年3月—2011年3月于该院就诊肠镜检查患者100例,手术前用唑咪安定、异丙酚静脉与芬太尼麻醉。肠镜患者中包括60例男性患者和40例女性患者,平均年龄(39.8±13.7)岁,有既往腹腔手术史者28例。另选择同期常规肠镜检查患者250例,其中包括160例男性患者和90例女性患者;平均年龄(38.4±12.5)岁,有既往腹腔手术史者16例。
1.2 方法
给予无痛胃镜组中的患者胃镜润滑胶浆口服,麻醉师先静脉推注芬太尼0.05 mg,2~3 min后继用异丙酚(1~2 mg/kg);无痛肠镜组在唑咪安定与异丙酚之间加用0.05 mg芬太尼;待患者进入镇静状态后开始镜检,镜检过程中要对患者建立静脉通路,所有无痛胃肠镜患者在麻醉过程中监测血压、心率和血氧饱和度,特别应严密监视患者呼吸状态。胃镜对照组患者仅口服胃镜润滑胶浆,肠镜对照组按常规方法静脉注射芬太尼0.05 mg。4组患者在检查前、中、后用多功能监测仪监测血压、心率及血氧饱和度,并通过供氧保持良好呼吸状态。术中对患者的反应进行详细记录,包括有无恶心呕吐、咳嗽、躁动及呃逆。术后30 min后应记录患者对检查的感受。
1.3 诊断标准
1.3.1 镇静程度 参照RAMSAY[1]判断。0级为清醒,Ⅰ级为困倦,无异常反应;Ⅱ级为入睡,易唤醒,睫毛反射存在;Ⅲ级为深睡,难唤醒,但睫毛反应存在;Ⅳ为沉睡,无睫毛反射。
1.3.2 效果标准 治愈:在治疗中无疼痛感或疼痛感较轻,但能保证手术的顺利进行;有效:治疗过程中无疼痛感,但出现了恶心呕吐等症状,手术可以顺利完成;无效:治疗的过程中感觉无比疼痛,并出现了十分严重的恶心呕吐等不良反应,导致手术中断,放弃检查[2]。
1.4 无痛胃肠镜的治疗
在无痛胃肠镜下开展高频电切息肉摘除 (包括尼胃十二指肠息肉15例)、高频电切治疗胃粘膜脱垂症16例。
1.5 统计方法
所有数据均采用SPSS12.0统计学软件进行处理分析,计量资料以(±s)表示,组间差异采用 t检验。
2 结果
2.1 无痛胃镜效果
无痛胃镜检查患者均顺利通过检查,检查过程中患者表现安静,镇静程度均大于Ⅲ级,检查后患者恢复意识迅速,语言清晰,均不能回忆检查过程。对照组患者的不良反应较多,多为呕吐、恶心、躁动,其中有60例患者因不能忍受而未完成检查。无痛胃镜患者在检查前后血压、心率平稳,差异无统计学意义(P>0.05)。而对照组患者血压和心率均加快,与检查前后相比,差异有统计学意义(P<0.05)。两组患者血氧饱和度无差异。见表1。
表1 两组胃镜检查患者血压、心率和血氧饱和度的变化(±s)
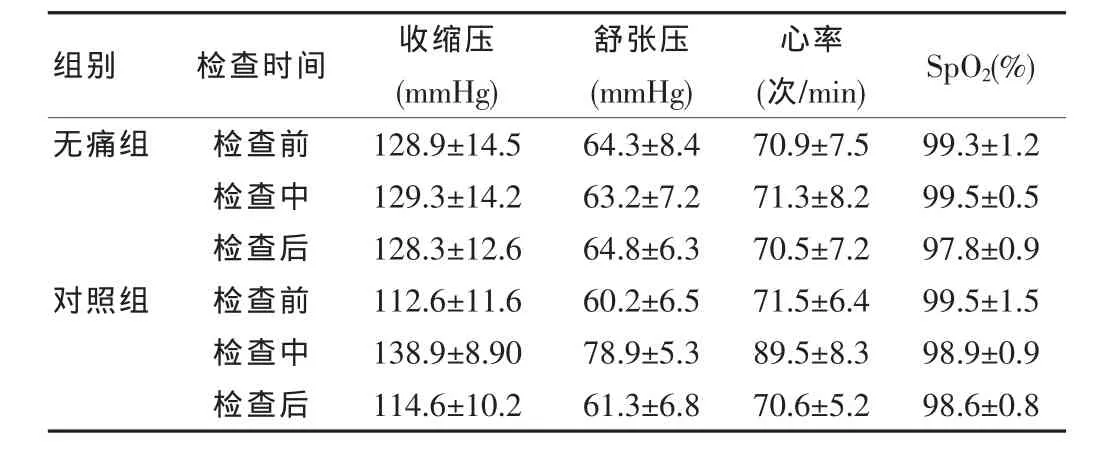
表1 两组胃镜检查患者血压、心率和血氧饱和度的变化(±s)
组别 检查时间 收缩压(mmHg)舒张压(mmHg)心率(次/min) SpO2(%)无痛组对照组检查前检查中检查后检查前检查中检查后128.9±14.5129.3±14.2128.3±12.6112.6±11.6138.9±8.90114.6±10.264.3±8.463.2±7.264.8±6.360.2±6.578.9±5.361.3±6.870.9±7.571.3±8.270.5±7.271.5±6.489.5±8.370.6±5.299.3±1.299.5±0.597.8±0.999.5±1.598.9±0.998.6±0.8
2.2 肠镜组效果
无痛肠镜患者均顺利通过检查,检查过程中患者均无疼痛感,镇静程度均大于Ⅲ级,检查后患者恢复意识迅速,语言清晰,均不能回忆检查过程。而对照组患者均有不同程度的疼痛感,不良反应以头晕,恶心居多,被迫放弃检查72例。两组患者的不良反应情况见表2。两组患者检查中与检查后血压差异无统计学意义(P>0.05),对照组检查中血压、心率明显升高(P<0.05)。 两组患者血氧饱和度无差异。见表3。

表2 两组患者的不良反应情况(n)
表3 两组肠镜检查患者血压、心率和血氧饱和度的变化(±s)
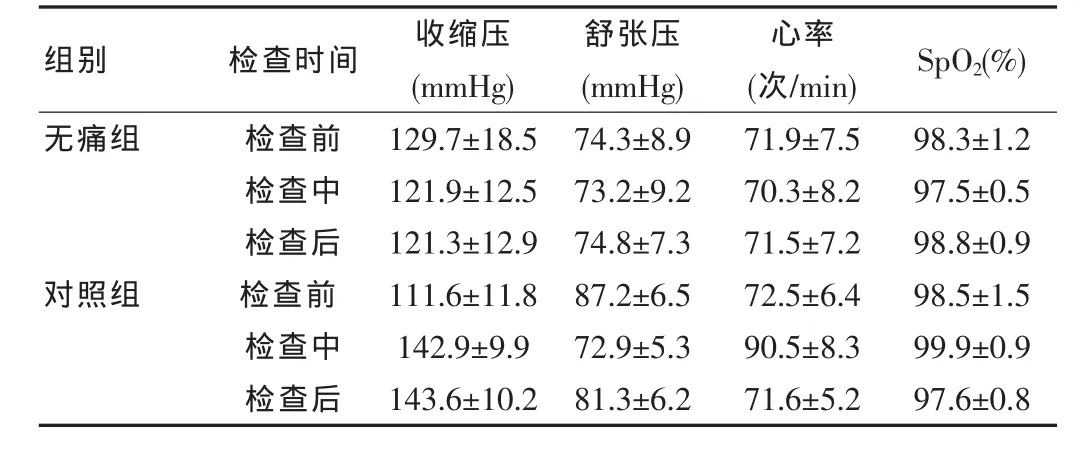
表3 两组肠镜检查患者血压、心率和血氧饱和度的变化(±s)
组别 检查时间 收缩压(mmHg)舒张压(mmHg)心率(次/min) SpO2(%)无痛组对照组检查前检查中检查后检查前检查中检查后129.7±18.5121.9±12.5121.3±12.9111.6±11.8142.9±9.9143.6±10.274.3±8.973.2±9.274.8±7.387.2±6.572.9±5.381.3±6.271.9±7.570.3±8.271.5±7.272.5±6.490.5±8.371.6±5.298.3±1.297.5±0.598.8±0.998.5±1.599.9±0.997.6±0.8
2.3 经无痛胃肠镜治疗的效果
采用无痛胃肠镜切除消化道息肉时,患者无意识,镇静效果良好,同时使尼龙绳套扎以及电切更加容易,病变部分暴露更充分。切除息肉方法均采用常规方法。胃粘膜脱垂症无特殊治疗方法,往往采用药物治疗,目前涌现出的高频电切发具有切与凝血双重功效,切除引起症状的小段粘膜即可达到临床疗效。但由于放置套环过程中由于剧烈恶心造成穿孔,使患者难以配合治疗。采用无痛胃镜治疗时,患者无躁动反应,清醒后无疼痛,取得了良好的治疗效果。
3 讨论
常规胃肠镜检查是介入性检查治疗,使患者易在检查与治疗中出现各种不适应症,如因咽部不适产生的咳嗽呕吐,因胃肠管牵拉引起剧烈恶心、呕吐、腹痛、痉挛等痛苦,甚至因剧痛产生心跳骤停等并发症,因此,一部分患者因不堪忍受而中途放弃检查或治疗,导致这些患者有可能延误诊断并丧失及时治疗。无痛胃肠镜是在常规胃肠镜的基础上应用一定量的麻醉剂,其具有产生作用快,药效短等优点,使患者在意识短暂消失的状态下完成手术,从而消除患者手术中的任何不良反应,手术完毕后,患者亦能在1~11 min后恢复意识。醒来后,患者不能记忆手术过程,也无任何疼痛感。
目前国内外在无痛胃肠镜中采用的一般麻醉剂有异丙酚、唑咪安定等。由于能使患者产生顺行性遗忘但无内隐记忆,因此患者手术时仿若知晓检查过程,但待其完全恢复意识后不能回忆检查过程。异丙酚是一种时间短、起效快、恢复快的静脉麻醉药,其对意识的抑制与剂量成正比[2],患者一般在静脉注射0.5~1 min失去意识(剂量为1~2 mg/kg),停药后6~10 min患者意识即完全恢复,整个过程类似睡眠清醒过程,醒来后无任何不良反应,但此药具有一定的毒副作用,主要为抑制心肌和扩张外周血管,能使心率减慢并引起血压下降,因此应缓慢注射。而另一种麻醉药芬太尼则是一种强效镇痛剂,它的心血管系统的毒副作用较小,且临床用药安全,但注射过快或用药剂量过大时会产生对呼吸系统的毒副作用。临床上使用异丙酚时,剂量应根据患者的个体差异酌情用药,且注射应缓慢[3]。手术过程中,应通过供氧使患者呼吸保持顺畅,严格监测患者的血压、心率以及血氧饱和度。在该研究中,相对于对照组中各有不良反应,无痛组患者的血压、心率及血氧饱和度都基本稳定。由于异丙酚与芬太尼的优缺点互补,因此联合用药可产生协同效应,并将毒副作用最大限度降低。在该研究的无痛肠镜组中,每例患者的芬太尼剂量仅为0.05 mg,产生了良好的镇静效果。与对照组中的患者均具有参差不齐的不良反应相比,静脉麻醉后,患者迅速短暂性失去意识,检查中患者肠道松弛,蠕动减少,回盲瓣开放,因此很容易入镜,大大缩短了入镜时间[4]。因此,联合应用麻醉剂在无痛胃肠镜中起到了协同效应作用,患者在术后8~10 min内很快恢复意识,均不能回忆手术过程。并且,患者的麻醉状态有利于取活检,提高了病理取材及后续的诊断。
综上,无痛胃肠镜有良好的镇静镇痛作用,是一种安全,舒适,不良反应少,可顺利完成的手术方法,镜检医师与麻醉师的相互配合,科学的预防并发症将进一步增加此技术的临床应用。
[1]姜希望.无痛性消化道内镜术[M].长沙:中南大学出版社,2002:106.
[2]郭出武.新型静脉麻醉药异丙酚的药理作用[J].国外医学(麻醉学与复苏分册),1989,10(2):101-104.
[3]陈灏珠.内科学[M].北京:人民卫生出版社,1998.
[4]项平,杨旅军.无痛胃肠镜检查在老年人中的应用[J].老年医学与保健,2008,14(6):335-337.

