柴胡疏肝汤为主辨证治疗消化性溃疡60例
杨国军 四川省成都市双流县中医医院中医内科(成都610200)
消化性溃疡是常见的消化系统疾病,胃溃疡有恶变的可能而十二指肠溃疡则一般不会恶变,一般的消化性溃疡病临床治愈率比较高。笔者自2008年2月~2011年2月观察中医辨证施治对消化性溃疡的治疗效果,现报道如下。
临床资料 于本院行钡餐透视/胃镜检查确诊为消化性溃疡的患者100例,其中胃溃疡21例,十二指肠溃疡72例,复合溃疡7例;其中男性82例,女性18例;年龄18~65岁,平均年龄36.5岁;病史1~20年不等,平均8.5年;所有患者均知情本次调查,自愿参加调查并签署知情同意书。将100例患者随机分为以下两组:对照组40例,其中男性33例,女性7例;胃溃疡8例,十二指肠溃疡30例,复合溃疡2例;溃疡面积(0.5×1.2)cm2~(3.3×3.5)cm2;溃疡灶2~6个,平均3.5个;19例伴有幽门螺杆菌感染。治疗组60例,其中男性49例,女性11例;胃溃疡13例,十二指肠溃疡42例,复合溃疡5例;溃疡面积(0.7×1.1)cm2~(3.5×3.7)cm2;溃疡灶1~7个,平均4.0个;31例伴有幽门螺杆菌感染。对比两组患者的一般情况,差异无显著性(P>0.05),具有可比性。患者的临床表现取决于患者年龄、溃疡部位、病程等,本组所有患者均有不同程度慢性、节律性、周期性胃脘痛,疼痛与压痛主要部位为中脘者74例(74.0%)、疼痛与压痛主要部位偏近右梁门穴位者19例(19.0%),其余均伴有多部位疼痛与压痛;34例(34.0%)伴有嗳气、泛酸、12例(12.0%)伴有恶心、呕吐;72例(67.0%)胃脘痛发作后得食有所缓解、15例(15.0%)得食疼痛增加、13例(13.0%)胃脘痛与饮食关系不明显。
治疗方法 对照组患者给予常规西药治疗,对照组40例患者给予常规西药治疗、对症治疗,包括H2受体阻滞剂(雷尼替丁)、质子泵抑制剂(奥美拉唑)、硫糖铝保护胃粘膜、抗生素(阿莫西林、甲硝唑等)治疗幽门螺杆菌感染等。
治疗组患者给予中医辨证施治,所有患者均接受为期8周的治疗周期。治疗组60例患者经仔细询问病史,进行辨证,结合临床表现、舌诊、脉象、钡餐检查或纤维内窥镜检查,综合辨证,根据辨证分型选择治则。参考报道[1]进行辨证、治疗。
肝胃不和(气滞型) 患者症见胃脘痛、胃脘胀满、两胁作胀、若遇情志不舒则疼痛胀满加重,嗳气频作、胸闷、情绪易激动、食欲不振、大便不畅;舌苔薄白、脉象沉弦。气滞型溃疡患者治则:治宜疏肝解郁、理气止痛,方用柴胡疏肝汤加减,药物:柴胡、川芎、白芍各10g,香附、枳壳、陈皮各6g,甘草3g。水煎服,1d1剂。
肝胃郁热(火郁型) 患者症见胃脘部灼热疼痛、得食疼痛无缓解甚或加重、贫乏泛酸、口苦而干、好冷饮、烦躁易怒、小便色黄、大便秘结;舌红苔黄,脉象弦数。火郁型溃疡患者治则:治宜疏肝泄热,方用丹栀解郁养血汤加减,药物:柴胡、白术、栀子、丹皮、当归、茯苓各10g,生姜、甘草各3g、薄荷2g。水煎服,1d1剂。
胃络淤阻(血瘀型) 患者症见上腹部刺痛、痛如刀割、痛有定处、痛处拒按、得食后疼痛加重、入夜尤甚、吐血和(或)便血;望诊见患者唇色青紫,舌质暗紫或由瘀斑点、舌苔薄白,脉象涩而弦数。治宜通血活络,对不吐血/便血者方用桃仁承气汤,吐血/便血者方用归脾汤。①桃仁承气汤:桃仁10g,大黄12g,桂枝、炙甘草、芒硝各6g后下。②归脾汤:党参、茯神、白术、龙眼肉各10g,黄芪、酸枣仁各15g,大枣5个,当归、炙甘草、生姜各6g,木香5g,远志3g。水煎服,1d1剂。
脾胃虚寒(中阳不振型) 患者症见上腹部隐痛、喜暖喜按、腹胀纳差、呕吐恶心、口淡无味、空腹或遇冷痛甚、得食疼痛减轻,若劳累后则诱发疼痛、四肢不温、疲乏、大便稀溏或粘滞不爽;舌苔白腻或滑腻、舌淡或舌体胖大边有齿痕,脉象沉细而虚。中阳不振型溃疡患者治则宜温脾健胃,方用黄芪建中汤加减,药物:黄芪15g,桂枝、白芍、生姜各10g,甘草5g,大枣5个,饴糖30g后下。水煎服,1d1剂。
疗效标准 根据全国消化系统会议制定的疗效设立标准,治疗8周后进行复查,并将临床疗效分为4个级别[2]:治愈:患者临床主症消失,X线钡餐或纤维镜检无明显龛影,大便潜血阴性,溃疡、周围炎症均治愈;显效:临床主要症状基本消失或者有显著改善,X线钡餐或纤维镜检无明显龛影,大便潜血转,纳食精神有所恢复;好转:患者主要临床症状明显好转,X线钡餐示龛影明显缩小,纤维胃镜检查溃疡消失,仍有轻微炎性反应;无效:临床症状无改善,X线钡餐或纤维镜检查溃疡面缩小<50%或扩大。以治愈率加上显效率为总有效率。
观测指标 治疗8周后进行复查,记录两组患者的临床疗效、治疗中的不良反应;随访6个月,2个月/次进行检查并记录复发情况。
统计学方法 用SPSS 12.0软件进行处理,采用χ2检验,以P<0.05为差异有显著性。
治疗结果 临床疗效及安全性 治疗8周后,对照组治疗总有效率为65.0%,治疗组为81.7%,治疗组治疗总有效率明显高于对照组(P<0.05),见表1。两组治疗期间均未发生明显不良反应。

表1 对照组与治疗组临床疗效[n(%)]
复发率 所有治愈或治疗显效患者均获得6个月定期随访,记录溃疡复发情况。对照组26例显愈患者的随访复发率为42.3%,治疗组49例显愈患者的随访复发率为6.1%,两组差异有显著性(P<0.05),见表2。
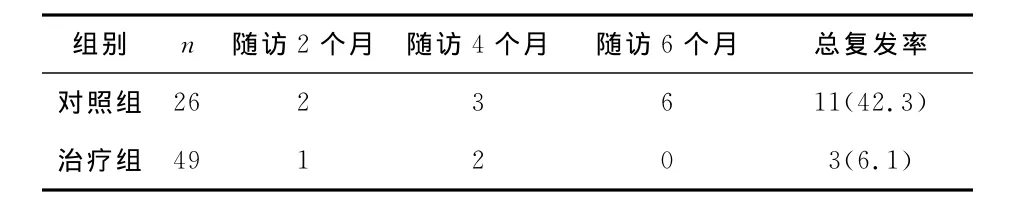
表2 治愈或显效患者随访期间溃疡复发情况[n(%)]
讨 论 消化性溃疡在祖国医学中属于胃脘痛、吞酸、嘈杂的范畴,是常见病,多发病,而且具有极高的复发率。现代医学研究认为发病机理是由于饮食不节所致脾胃损伤,或因情志失调、暴怒伤肝、肝气郁结、气滞血瘀、肝郁化热、过食肥甘、耗伤胃阴、胃失濡养等因素所致。目前临床确诊消化性溃疡最有效的手段是胃镜检查、钡餐透视检查,现代医学治疗本病主要采用“抗炎-保护胃粘膜-抑制胃酸分泌”三联疗法,中医主要以病因病机、八纲、脏腑等辨证理论作为基础指导消化性溃疡的辨证分型[3]。
古人极其重视脾胃功能,认为脾胃虚弱则气血无源,《灵枢·胀论》云“胃胀者腹满,胃脘痛,鼻闻焦臭,妨与食,大便难。”《难经》谓:“胃者水谷之海,主禀四时,皆以胃气为本,是谓四时之变病,死生之要会也。”消化性溃疡是一种多发慢性疾病,早期以实证居多,治疗以祛邪为主,患者多由于外感寒、热、湿诸邪犯胃,情志失调而损脾伤肝,饮食不节损伤脾胃,导致胃脘气机阻滞,升降失调而引发胃痛。消化性溃疡由于病程长、复发率高,久病必虚,故活动期以脾虚为主、证见湿热,患者脾胃虚弱导致机体抵抗能力下降,病邪侵袭机体导致溃疡反复发作,形成恶性循环,脾虚者水湿运化失常、水湿内停化热、损伤胃络。由于此病为慢性疾病,久病易耗损气阴,淤阻胃络,不通则痛,饮食不节或情志郁结等因素均可引起湿热中阻,进而肝气犯胃化热,胃阴不足、胃体失养、不荣则痛,治则以濡养胃阴、化瘀通络为主。
中医对消化性溃疡的证型并无绝对的分型标准,但是无论怎样分型,主要病机均为外邪侵袭、脾胃正气不足、淤血痰凝阻滞,根据患者的临床主要症状可大致分为虚寒胃痛型、气滞胃痛型、火郁胃痛型、寒凝胃痛型、瘀血胃痛型等[4]。现代药理实验已经证实许多中药具有调节机体免疫功能、消炎、清热解毒、抑菌、行气活血、祛腐生肌、止血等功效,用于消化性溃疡治疗中可以缓解溃疡症状、调理脾胃功能、提高机体免疫功能、促进溃疡愈合。黄芪、白芍、党参等有改善胃粘膜的血液循环、促进胃肠运动、增加细胞代谢等功能;黄连、败酱草、黄芩等具有清热解毒、抑菌、杀灭幽门螺杆菌的作用;大黄、乳香等直接作用于溃疡的表面,改善溃疡面的血液供养情况。
[1]郑继玄.胃及十二指肠溃疡的中医论治[J].医学创新研究,2008,5(11):119.
[2]丁连平.65例胃及十二指肠溃疡中医辨证治疗[J].中国实用医药,2007,34(2):131-132.
[3]程显丹,刘宏伟,宫艳华,等.胃溃疡的中医辨证分型与西医诊断的联系[J].中医药学刊,2006,24(5):885-886.
[4]黄 刚.消化性溃疡分期论治的体会[J].云南中医中药杂志,2008,29(2):61-62.

