不同糖代谢人群的趾臂指数研究
闫香琴 宋银绵 安翠平 董学勤 陈凯庭 王京萍
糖尿病周围血管病变(peripheral artery disease,PAD)是糖尿病(DM)常见慢性并发症之一,常导致糖尿病足,严重影响患者生存质量[1]。数字减影技术(DSA)是诊断外周动脉疾病的金标准,然而因该检查的创伤性和对设备、技术要求较高,限制了其临床应用。趾臂指数(TBI)是趾动脉和上臂肱动脉收缩压的比值,TBI的降低(TBI<0.6)反映了主动脉与足趾之间的动脉发生狭窄或硬化,是PAD足趾部小血管病变的指标,其精确性和可靠性已被证明[2-4]。本研究旨在分析不同糖代谢状态人群的TBI变化情况,为DM下肢血管疾病的早期筛查提供理论依据。
1 资料与方法
1.1 一般资料 选择2006年12月至2010年12月在我院体检中心参加体检人群,其中20~60岁的空腹血糖减低(IFG)患者118例,糖耐量损害(IGT)患者230例,IFG+IGT患者100例,DM患者278例,糖调节受损包含IFG、IGT和IFG+IGT患者,共448例,正常糖耐量(NGR)1528 例,共2254 例(男1210 例,女1044 例)作为研究对象。
1.2 糖代谢紊乱诊断标准 参照1999年WHO糖尿病诊断标准[5]:若空腹血糖(FBC)≥7.0 mmol/L 或 OGTT 2 h 血糖≥11.1 mmol/L,则诊断为 DM;若 FBC(空腹血糖)<6.1 mol/L 且11.1 mmol/L >OGTT 2 h血糖≥7.8 mmol/L,则诊断为 IGT;若7.0 mmol/L>空腹血糖≥6.1 mmol/L且 OGTT 2 h血糖 <7.8 mmol/L,则诊断为 IFG;若空腹血糖 <6.1 mmol/L且 OGTT 2 h 血糖 <7.8 mmol/L,则为正常。
1.3 研究方法
1.3.1 体格检查:使用经过计量认证检定的测量工具,由培训合格的医务人员对调查对象进行体格检查。直立、免冠、脱鞋、穿单衣情况下测体重及身高,体重指数(BMI);血压:休息10min以上,台式血压计测量右侧胧动脉血压,共测定3次,取后2次平均值。
1.3.2 实验室检测:每个研究对象均抽取禁食10 h后空腹血,应用葡萄糖氧化酶法测定血糖(FBG)、放射免疫法测定空腹血胰岛素(FINS)、CHOD-PAP法测定总胆固醇(TC)、GPO-PAP法测定三酰甘油(TG)、IRC法测定高密度脂蛋白(HDL-C)、CAT法测定低密度脂蛋白(LDL-C)。并给予OGTT检测,分别于服糖(有水葡萄糖82.5 g)后120min抽取静脉血,测定血糖。
1.3.3 TBI测定:使用日本欧姆龙动脉硬化诊断装置,BP-203RPEII(VP-1000)检测仪进行检测,由经专门培训的技师严格按照中国血管病变早期检测技术应用指南规定的方法及注意事项[6]对患者进行检测。检查前,患者休息5~10min,室温下,仰卧位,分别置12cm×40cm的袖带于双上臂,用8 MHz多普勒探头于肘部肱动脉处获取信号,测得双侧肱动脉收缩压(BSBP),取两者中的高值,置2.4cm ×10cm的袖带于拇趾,将光电容积描记探头固定于拇趾趾腹,显示趾动脉波形,气袖加压至26.56 kPa,缓慢放气直至再次出现趾动脉波形时记录该气压值为趾动脉收缩压(TSBP),取左右两侧TSBP的低值。TBI=低值TSBP/BSBP高值,同法测得对侧肢体TBI,取左右两侧TBI的低值作为该患者的TBI进行分析。根据下列公式计算有关指标:BMI=体重(kg)/身高(m)2,胰岛素抵抗指数HOMA-IR=FBG ×FINS/22.5。
1.4 统计学分析 应用EpiData 3.02软件将调查的资料输入计算机建立数据库,并应用SPSS 19.0统计软件,服从正态分布的定量资料的统计描述以表示,2组间比较采用t检验,多组间的比较在方差分析结果有统计学意义的基础上,进一步采用SNK-q检验,采用协方差分析校正混杂因素,对于非正态分布的定量资料采用中位数和四分位数间距表示数据的集中和离散趋势,采用Kruskal-Wallis检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同糖代谢人群的一般特征 IGR和DM组的各个指标均较 NGR组差异有统计学意义。其中,年龄、BMI、TC、TG、LDL-C、收缩压、舒张压、FBG、2 hBG按照从NGR到IGR到DM的顺序逐渐升高;HDL-C按照从NGR到IGR到DM的顺序逐渐降低。IFG+IGT组 TC、TG、FBG、2 hBG、FINS较 IFG 和 IGT组均升高。见表1、2。
表1 NGR、IGR、DM的临床和生化特点比较

表1 NGR、IGR、DM的临床和生化特点比较
注:IGR:糖调节受损;2 hBG:2 h餐后血糖;※表示该组资料为非正态,描述采用P50±QR的方式,统计学检验采用Kruskal-Wallis检验;与NGR组比较,*P<0.05;与IGR组比较,#P<0.05
组别 年龄(岁) BMI TC(mmol/L)TG(mmol/L)※HDL-C(mmol/L)※LDL-C(mmol/L)※收缩压(mm Hg)舒张压(mm Hg)FBG(mmol/L)※2 hBG(mmol/L)※INS 0min(mU/L)※NGR 组(n=1528 ) 38 ±12 24 ±4 4.8 ±1.0 1.1 ±0.8 1.3 ±0.4 2.7 ±1.1 120±17 79±11 5.2±0.6 5.8±1.5 8±5 IGR 组(n=448) 43 ±14* 26 ±5* 5.1 ±1.0* 1.7 ±1.2* 1.3 ±0.4* 2.9 ±1.1* 129 ±20* 80 ±12* 5.3 ±0.9* 8.1 ±1.6* 10 ±6*DM组(n=278) 45 ±13*# 27 ±5* 5.4 ±1.2*# 1.8 ±1.5 1.3 ±0.4* 3.1 ±1.2*# 133 ±19*# 85 ±11*# 7.3 ±2.4*# 11.4 ±6.4*# 11 ±8*#P值 <0.01 <0.01 <0.01 <0.01 <0.01 <0.01 <0.01 <0.01<0.01 <0.01 <0.01

表2 IFG、IGT、IFG+IGT的临床和生化特点比较
2.2 不同糖代谢人群TBI比较
2.2.1 NGR、IGR和DM组的TBI比较:采用协方差分析消除组间年龄差异,NGR、IGR和DM组间差异有统计学意义(P<0.01)。两两比较显示:TBI从NGR到IGR到DM的顺序有降低趋势,差异有统计学意义(P<0.05)。见表3。
表3 NGR、IGR和DM组TBI及HOMA-IR的比较

表3 NGR、IGR和DM组TBI及HOMA-IR的比较
注:与 NGR 组比较,*P <0.05;与IGR 组比较,#P <0.05
TBI HOMA-IR NGR组(n=1528 )组别1.04 ±0.09 0.3 ±0.3 IGR 组(n=448) 0.74 ±0.10* 0.4 ±0.2*DM 组(n=278) 0.60 ±0.06*# 0.6 ±0.3*#
2.2.2 IFG、IGT 和IFG+IGT 组的TBI及HOMA-IR 比较:采用协方差分析消除组间年龄差异,IFG、IGT和IFG+IGT组间差异有统计学意义(P<0.01)。两两比较显示:TBI从IGT到IFG到IFG+IGT的顺序有降低趋势,差异有统计学意义(P<0.05)。见表 4。
表4 IFG、IGT、IFG+IGT组TBI及HOMA-IR的比较
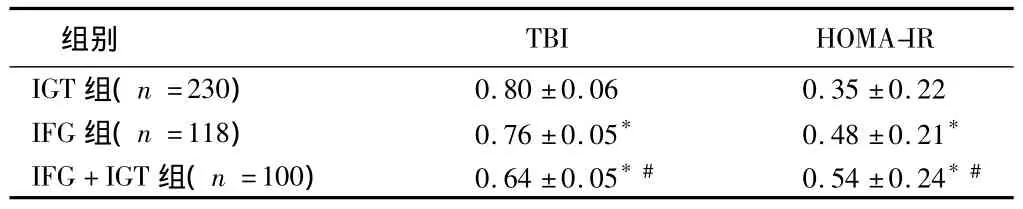
表4 IFG、IGT、IFG+IGT组TBI及HOMA-IR的比较
注:与 IGT 组比较,*P <0.05;与IFG 组比较,#P <0.05
TBI HOMA-IR IGT组(n=230)组别0.80 ±0.06 0.35 ±0.22 IFG 组(n=118) 0.76 ±0.05* 0.48 ±0.21*IFG+IGT 组(n=100) 0.64 ±0.05*# 0.54 ±0.24*#
3 讨论
2型DM患者并发周围动脉硬化较早且发展迅速,早期症状隐匿常不能被及时发现,采用有效的早期动脉硬化检测方法对其动脉硬化程度进行评估防治对于延缓和减少糖尿病足的发生及其导致的截肢具有重要意义。TBI是趾动脉收缩压和肱动脉收缩压的比值,它可以排除体循环压力对趾动脉收缩压的影响,又因足趾动脉较少受到动脉硬化的影响,因此TBI是评价下肢到脚趾末梢动脉血流状态的敏感指标。有报道TBI对早期诊断糖尿病足末梢动脉病变具有较高的临床价值[4]。TBI能够很好地反映DM远端血管的病变以及与动脉粥样硬化的相关[7]。
IFG、IGT、IFG+IGT和DM分别代表4种不同的代谢紊乱状态。本研究显示IFG、IGT、IFG+IGT和DM在临床特征和生化指标上存在不同程度的差异,提示这些动脉粥样硬化的危险因子在糖耐量异常的患者中已经开始聚集,并发挥了致动脉粥样硬化的作用。动脉粥样硬化发生和发展可能始于糖耐量异常阶段,与相关报道一致[8]。消除这些危险因素如控制血脂、血压、空腹血糖及餐后血糖可改善大动脉顺应性缓解微血管病变。本研究表明,DM组与非DM组比较TBI有明显差异,表示高血糖和周围动脉硬化有关,IGR患者已存在明显的周围动脉硬化,发展到DM阶段后周围动脉硬化情况更严重。提示我们:从NGR到IGR到DM的病程发展中,TBI持续降低,周围动脉硬化持续增加。IFG与IGT分别代表2种不同的糖调节异常,IFG阶段糖代谢紊乱表现为FPG升高,而IGT表现为餐后血糖升高。IFG+IGT同时具有前两者的特点。DM患者中,由于胰岛素抵抗和高胰岛素血症通过自身生长刺激作用或者刺激其他生长因子,可以直接诱导动脉平滑肌细胞增殖而引起动脉壁增厚,并使血管平滑肌细胞和成纤维细胞中脂质合成增加,同时对内皮细胞功能造成损伤[9],导致内皮抗血栓形成的能力明显减弱,容易发生栓塞或者硬化。本研究表明,IGR患者已存在明显的胰岛素抵抗,IGR各组中IGT组的患者胰岛素抵抗最小,IGT+IFG组与IGT组比较,IGT+IFG组的胰岛素抵抗更明显[10],而TBI从IGT到IFG到IFG+IGT的顺序有降低趋势,证明动脉粥样硬化与胰岛素抵抗有关。远端小血管平滑肌只有4~6层,与近端血管相比,肌层变薄,管腔直径变细,血供较少,血流缓慢,所以这些远端小血管较大血管更容易受发生动脉硬化。
总之,从NGT到DM,随着糖代谢的不断恶化,周围动脉硬化逐渐加重,糖耐量异常阶段即可出现周围动脉硬化。TBI作为一种无创、简单易行、可敏感性好、对测量条件要求很低、而且费用低廉的检查,可作为糖尿病周围血管疾病早期筛查的重要手段。
1 Vowden P.Doppler ultrasound in the management of the diabeticfoot.Diabetic Foot,1999,2:16-17.
2 Hirsch AT,Haskal ZJ,Hertzer NR,et al.ACC/AHA 2005guidelines for the management of patients with peripheral arterial disease(lower extremity,Fenal,mesenterie,and abdominal aortic):executive summary.J Am Coll Cardiol,2006,47:1239-1312.
3 Sahli D,Svensson M,Lidgren J,et al.Evaluation of simple non-invasivetechniques for assessment of lower extremity arterial disease.Clin Physiol Funct Imaging,2005,25:129-134.
4 王京萍,宋敬坤,张莉,等.趾臂指数与2型糖尿病合并足末梢动脉病变关系的研究.河北医药,2009,31:2220-2221.
5 Haffner SM,Miettinen H,Stern MP.The homeostasis model in the San antonio heart study.Diabetes Care,1997,20:1087.
6 王宏宇,龚兰生,许玉韵,等.中国血管病早期检测技术应用指南.中国民康医学杂志,2006,18:323-331.
7 侯佳宁,许敏,黄韵,等.2型糖尿病患者趾臂指数(TBI)与动脉粥样硬化的相关性研究.中华内分泌代谢杂志,2010,26:195-198.
8 Henry RM,Kostense PJ,Spijkerman AM,et al.Arterial stiffness in-creases with deteriorating glucose tolerance status:the Hoorn study.Circulatioin,2003,107:2089-2095.
9 Jansson PA.Endothelial dysfunction in insulin resistance and type 2 diabetes.J Inter Med,2007,262:173-183.
10 董砚虎,付方明,高维国,等.不同糖代谢状态人群胰岛素抵抗和胰岛B细胞功能研究.中华内分泌代谢杂志,2004,20:193-196.

