超广谱β-内酰胺酶大肠埃希菌的耐药性
朱立强
大肠埃希氏菌(Escherichia coli,E.coli)是一种革兰阴性条件致病菌,正常菌群多分布于人体的呼吸道、消化道和泌尿道,通常在人体免疫力低下时在这些部位发展成致病菌而感染致病,是临床分离的革兰阴性杆菌中最常见的菌种,它作为重要的条件致病菌广泛存在于自然界[1]。E.coli已成为医院主要感染病原菌,且多重耐药十分严重[2-5],它引致的社区和医院内获得性感染,包括肺部感染、消化道感染、泌尿系感染、伤口感染以及败血症及脑膜炎等[6]。
大肠埃希菌的耐药性变得日益严重,了解大肠埃希菌耐药性的变迁规律及抗菌药物使用的变化趋势,对临床合理选用抗生素,保证疗效,减少耐药菌株的产生具有重要意义[7]。为了解该菌对抗菌药物的耐药性,我们分析了郑州大学第二附属医院2010年间853株大肠埃希氏菌产ESBLs菌株的发生率及对抗菌药物的耐药性特性,为临床合理使用抗生素提供实验依据。
1 资料与方法
1.1 一般资料
1.1.1 菌株来源 大肠埃希菌853株来自郑州大学第二附属医院2010年1月至2011年10月住院和门诊患者血液、尿液、痰液、脓液等标本。
1.1.2 质控菌株 大肠埃希菌ATCC 25922;肺炎克雷伯菌ATCC700603购自卫生部临床检验中心。
1.1.3 抗生素药敏纸片 诺氟沙星(NOR)、米诺环素(MNO)、四环素(TCY)美洛培南(MEM)、呋喃妥因(NIT)、亚胺培南(IPM)、哌拉西林(PIP)、庆大霉素(GEN)、环丙沙星(CIP)、头孢噻肟(CTX)、头孢他啶(CAZ)、氨曲南(ATM)、复方新诺明(SXT)、阿米卡星(AMK)、头孢吡肟(FEP)、氨苄西林(AMP)、头孢呋辛(CXM)均购自杭州天和微生物试剂有限公司。
1.1.4 培养基 哥伦比亚血琼脂培养基、中国兰培养基、巧克力培养基、M-H琼脂培养基均购于贝瑞特生物技术(郑州)有限责任公司。
1.2 仪器 珠海Bact-IST全自动微生物鉴定药敏分析仪(购自珠海黑马医学仪器有限公司);上海齐欣HH.CP-01二氧化碳细菌培养箱(购自上海齐欣科学仪器有限公司);HF-safe-1200/C生物安全柜(购自上海力申科学仪器有限公司)
1.3 实验方法
1.3.1 培养分离 对所有送检标本按《全国临床检验操作规程》[8]接种到培养基中,再将培养基放入上海齐欣 HH.CP-01二氧化碳细菌培养箱中,37℃培养24 h。
1.3.2 细菌鉴定和药敏试验 培养分离后经革兰染色镜检,初步鉴定后,按照肠杆菌鉴定及药敏测试板说明书操作,药敏测定步骤:①制备菌悬液:取一支无菌脱脂棉签用生化培养液浸湿,或接种环取适量待检菌株纯培养物置于稀释液中,旋转棉签或接种环研磨,使细菌离开棉签或接种环进入培养液中,将细菌浓度调整为0.5麦氏单位,成为细菌悬浊液液。②加样:将细菌悬浊液、稀释液和鉴定板放到加样器上自动加样。③封板培养:将贴纸贴到药敏板上密封好,置35℃ ~37℃细菌培养箱中,孵育24 h后,用珠海Bact-IST全自动微生物鉴定药敏分析仪鉴定确证为大肠埃希菌菌株及其药敏结果。药敏结果均按照美国临床实验室标准化协会(CLSI)2009年标准判定,以敏感(S)、中介(I)、耐药(R)报告结果。
1.3.3 ESBLs的检测 ESBL确证试验:采用肉汤稀释法,用头孢他啶(0.25~128μg/ml)和头孢他啶/克拉维酸(0.25/4~128/4μg/ml)、头孢噻肟(0.25 ~64μg/ml)和头孢噻肟/克拉维酸(0.25/4~64/4μg∕ml),分别测试其最低抑菌浓度(MIC)。当两种药物与加克拉维酸联合的药物MIC减低≥3个倍比稀释度,确认为产 ESBL株。(例如,头孢他啶MIC=8μg/ml,头孢他啶/克拉维酸 MIC=1μg/ml)
2 结果
2.1 大肠埃希菌检出率 2010年和2011年853株E.coli感染的临床标本来源及检出率,见表1。两年共发现853株E.coli,其中产ESBL菌株477株,故产ESBLs率为55.92%。2010年全年发现E.coli449株,2011年1月~10月发现E.coli404株。两年E.coli均主要来源于尿标本,2010年为295株(65.70%),2011年为247株(61.14%)。
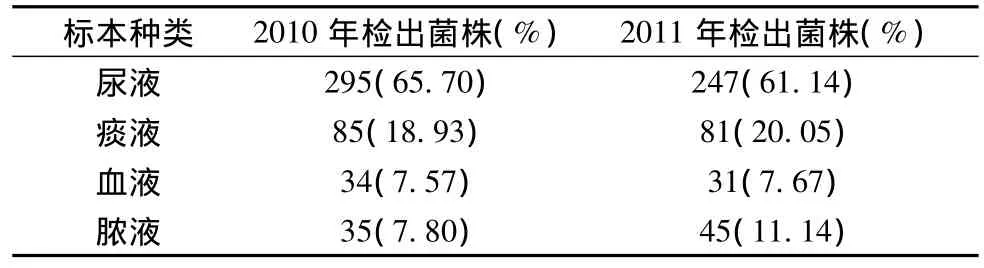
表1 853株大肠埃希菌标本检出率
2.2 产ESBLs菌株在不同标本中的分布 在不同的标本中ESBLs菌株的产生有所不同,其结果显示为尿标本中比率相对较高,如图1。2010年220株产ESBL菌株中有117株检出自尿标本(53.18%),61株自痰标本(27.73%),血标本和脓液各有21株(9.55%)。2011年257株产ESBL菌株中有140株检出自尿标本(54.48%),65株自痰标本(25.30%),血标本中检出23株(8.95%),脓液检出21株(11.28%)
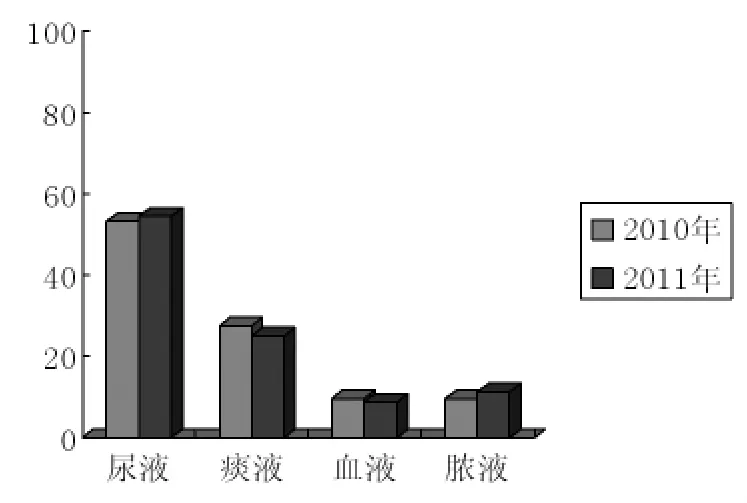
图1 ESBLs菌株在不同标本中的分布情况
2.3 产ESBL大肠埃希菌耐药情况分析 产ESBL的大肠埃希菌耐药情况见图2。两年大肠埃希菌产ESBLs菌株的检出率没有明显差异,2010年220株和2011年257株产ESBL的大肠埃希菌对头孢类药物、青霉素类药物和单环内酰胺类药物的耐药率皆为100%,碳氢霉烯类药物则全部敏感。
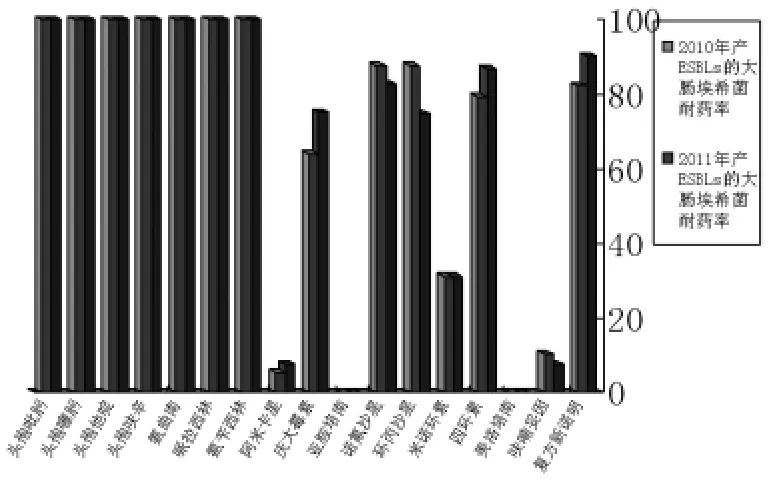
图2 2010年和2011年产ESBL大肠埃希菌耐药情况
2.4 2010年产ESBLs株与非产ESBLs株的耐药性比较
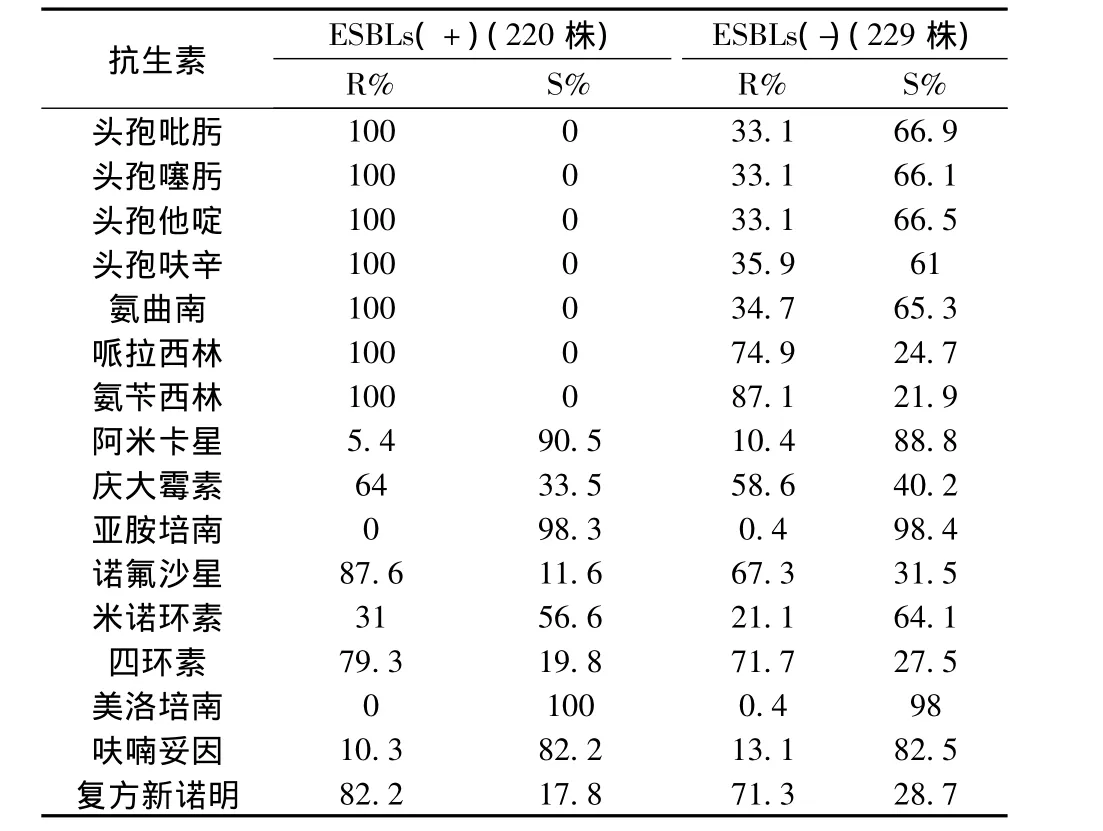
表2 2010年产ESBLs株与非产ESBLs株的耐药比较
2.5 2011年产ESBLs株与非产ESBLs株的耐药性比较,见表3。

表3 2011年产ESBLs株与非产ESBLs株的耐药性比较
3 讨论
大肠埃希菌广泛分布于多种临床标本中,在本院临床标本尿液、痰、大便、脓液、血液、阴道分泌物、前列腺液等均有检出。从本研究结果看,大肠埃希菌及产ESBLs的大肠埃希菌都主要来源于尿液和痰,可见在我院大肠埃希菌的感染主要见于泌尿道和呼吸道,且2010年和2011年细菌分布没有明显变化。
ESBLs由质粒介导,可水解青霉素、头孢菌素类及单环内酰胺类抗生素[9],是导致大肠埃希菌对β-内酰胺类抗生素耐药的主要原因[10]。β-内酰胺类抗生素包括:青霉素类抗生素(如哌拉西林、氨苄西林);头孢菌素类抗生素(如头孢呋辛、头孢吡肟、头孢噻肟、头孢他啶);碳青霉烯类(如亚胺培南、美洛培南);单环类抗生素(如氨曲南)。在本研究结果中,头孢吡肟、头孢噻肟、头孢他啶、哌拉西林、氨苄西林和氨曲南在两年的研究数据中显示的耐药率都为100%,说明在治疗大肠埃希菌相关疾病时,使用这些药物泛滥,使细菌完全耐药,现已不再适用于大肠埃希菌所致感染的治疗。提示我们应严格控制青霉素类抗生素、头孢菌素类抗生素和单环类抗生素的大量应用。
碳青霉烯类药物的使用是非常值得关注的,目前,国内外均将碳氢霉烯类药物视为治疗产ESBLs大肠埃希菌的首选方案。但选择用药时应慎重,因为亚胺培南抗菌谱极广,抗菌效果极强,易造成耐药菌株产生和真菌感染[11]。本研究的结果显示,两年来大肠埃希菌中产ESBLs菌株对碳氢霉烯类药物的耐药率为0。说明亚胺培南对革兰阴性杆菌具有极强的抗菌活性,而且我院对碳氢霉烯类药物的使用控制的比较好,建议临床选用此类药物。
本研究结果显示可知:大肠埃希菌对氨基糖苷类药物(如庆大霉素、阿米卡星)耐药率呈不同程度的耐药。庆大霉素的耐药率两年递增,且耐药率较高,说明我院对庆大霉素使用量较大,需要科学的控制对此抗生素的使用。而阿米卡星对产ESBLs大肠埃希菌显示出一定的抗菌作用,提示临床上可以选择阿米卡星治疗产ESBLs菌引起的感染。
我院2010年和2011年大肠埃希菌对氟喹诺酮类抗菌药物(如诺氟沙星、环丙沙星)的耐药率一直处于高水平。可能是由于氟喹诺酮类抗菌药物是经验性治疗泌尿道感染的首选药物,也是其他部位感染的经验性用药之一,而且由于氟喹诺酮类药物每日只需使用一次,存在着使用方便,患者依从性好等优点,故临床使用频繁[12]。因此氟喹诺酮类药物已不适用于对大肠埃希菌感染的经验治疗。
大肠埃希菌对四环素类(如米诺环素、四环素)也呈现出不同程度的耐药。由于四环素在临床上的使用较多较广,导致其耐药率高,建议临床采取交替使用抗菌药物的方案,合理使用四环素,减缓细菌对其耐药性的发展。米诺环素的两年耐药率均为31%,比四环素的耐药率低,故临床在应用此类药物时,米诺环素比较适合治疗产ESBLs菌引起的感染。
硝基呋喃类药物(如呋喃妥因)的耐药性较低,提示这类药物是治疗大肠埃希菌感染较好的选择,建议临床选用此类药物。复方新诺明的耐药率也很高。可能由于它是目前磺胺类药物中抗菌最强而且较常用的复方制剂,应用较多。此结果提示临床在应用此类药物应斟酌再三,方法得当。我院E.coli的耐药率很高,情况十分严重,应对E.coli进行耐药性动态监测,以指导临床科学使用抗菌药物。
[1]游春芳,周利民.产超广谱β-内酰胺酶大肠埃希菌的耐药性分析.西南军医,2011,13(2):196-198.
[2]Pashley RM,Mc Guiggan PM,Ninham BW,et al.A ttractive forces between uncharged hydrophobic surfaces:direct measurements in aqueous so lution.Science,1985,229:1088-1089.
[3]吴承龙.细菌耐药性扩散与R质粒的转移研究.中国公共卫生学报,1998,17(6):364.
[4]Russell AD,Chopra I.Understanding antibacterial action and resistance.2nd ed.Chichester:Ellis Ho rwood,1996:58.
[5]徐简,葛洪,冯立民,等.临床常见致病菌对消毒剂耐药性的实验研究.哈尔滨医科大学学报,1999,33(6):474-476.
[6]古旭东.大肠埃希氏菌感染的分布常态及其耐药性观察.实用医技杂志,2008,25(9):113-115.
[7]张苏明,许平,朱莉,等.医院感染患者分离的大肠埃希菌及肺炎克雷伯菌耐药趋势分析.中国感染控制杂志.2007,6(2):120-124.
[8]叶应妩,王毓三.全国临床检验操作规程.第2版.南京:东南大学出版社,1997:472-576.
[9]Page M G.Extended-spectrum beta-lactamases:structure and kinetic mechanism.Clin Microbiol Infect,2008,14(1):63-74.
[10]潘芸,徐瑞龙,等.大肠埃希菌超广谱β-内酰胺酶的检测和耐药性分析.检验医学,2007,22(2):195-197.
[11]游春芳,周利民,等.产超广谱β-内酰胺酶大肠埃希菌的耐药性分析.西南军医,2011,13(2):196-198.
[12]方洁,何乐,等.大肠埃希菌耐药性与抗菌药物使用情况的相关性分析.2011年中国药学大会暨第11届中国药师周论文集,2001.

