腮腺肿瘤的CT诊断价值探讨
江朝根,邱菊生,朱希松,杨小军,方 涛
腮腺肿瘤的CT诊断价值探讨
江朝根,邱菊生,朱希松,杨小军,方 涛
目的:探讨螺旋CT在腮腺肿瘤诊断方面的价值。方法:回顾性分析81例腮腺病变的资料,将CT表现与手术病理结果进行对比分析,进而分析不同病理特征腮腺肿瘤的CT表现特点。结果:良性肿瘤表现形态规则,边界清晰;多形性腺瘤多呈进行性、延迟强化;腺淋巴瘤强化方式表现为“快进快出”;基底细胞腺瘤肿瘤实性部分动脉期强化显著,静脉期持续强化。恶性肿瘤多表现形态不规则、边界不清,并伴邻近组织浸润。结论:螺旋CT对腮腺肿瘤的诊断及鉴别诊断具有重要参考价值。
腮腺疾病;计算机断层扫描;诊断
腮腺病变以肿瘤性病变为常见,螺旋CT对其定位、定性有较高的诊断价值。本文回顾性分析2009年1月—2011年10月我院81例腮腺病变的CT影像资料,并与手术病理结果进行对比,分析不同性质腮腺肿瘤的CT表现特点。
1 材料和方法
1.1 临床资料 本组81例,男41例,女40例;年龄9~78岁,平均48.6岁。临床表现为腮腺区无痛性包块(67/81),伴有胀痛(13/81),其中2例局部红肿,1例反复流脓9年。2例双侧腮腺受累,79例单侧受累。病程3 d~16年,平均9.5个月。
1.2 检查方法 使用德国西门子公司Somatom Plus 4单排螺旋CT机及荷兰飞利浦公司CT Brilliance 16排螺旋CT机,均行平扫和增强双期扫描,扫描层厚及层距3~5 mm,增强对比剂为碘海醇(350 mgI/mL),总量60~75 mL,速率3.0~3.5 mL/s,动脉期延迟25 s,静脉期延迟75 s。
2 结果
2.1 CT表现 良性肿瘤63例,92%表现形态规则,边界清晰;7例为单侧或双侧多发,均为腺淋巴瘤,81%腺淋巴瘤位于浅叶后下部增强扫描:多形性腺瘤呈进行性、延迟强化(图1A、B)。腺淋巴瘤动脉期呈中度-明显强化,静脉期强化明显减退,53%病灶内或周边可见小血管(图2)。基底细胞腺瘤增强后可见低密度嚢变区,实性部分动脉期明显强化,静脉期持续强化。恶性肿瘤11例,73%表现形态不规则、边界不清,并伴邻近组织浸润;增强扫描,多不均匀强化(图3)。4例合并颈部淋巴结肿大。肿瘤样病变7例,其中3例腮腺源性囊肿形态欠规则,边界较清楚,增强扫描囊壁(或间隔)可见强化。2例结核表现为边界清楚的结节灶,增强后均匀强化(图4)。2例局灶慢性炎症形态不规则,边界模糊,增强扫描明显强化。
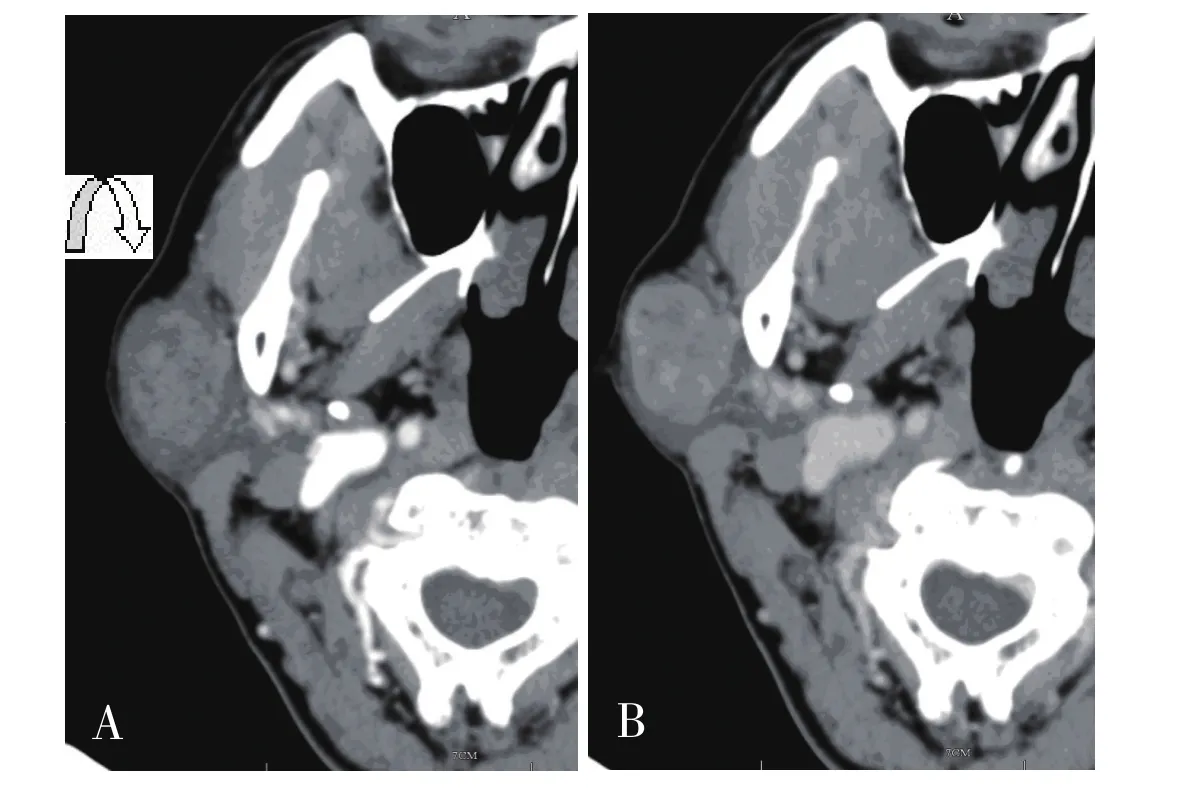
图1 多形性腺瘤
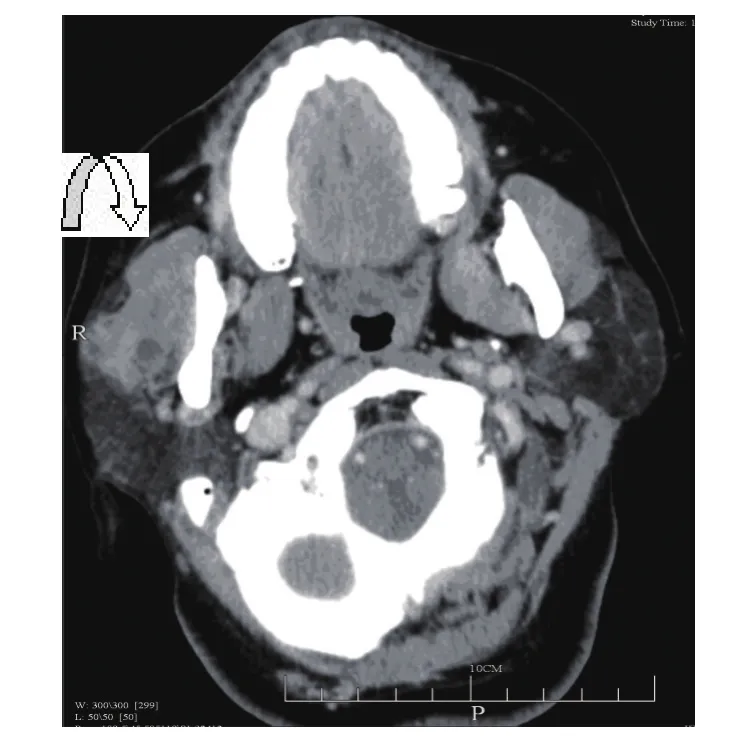
图3 腺泡细胞癌增强扫描显示右腮腺浅叶分叶状结节,边界不清楚,密度不均匀,中度强化,病变向周围浸润,累犯咬肌(弯箭)
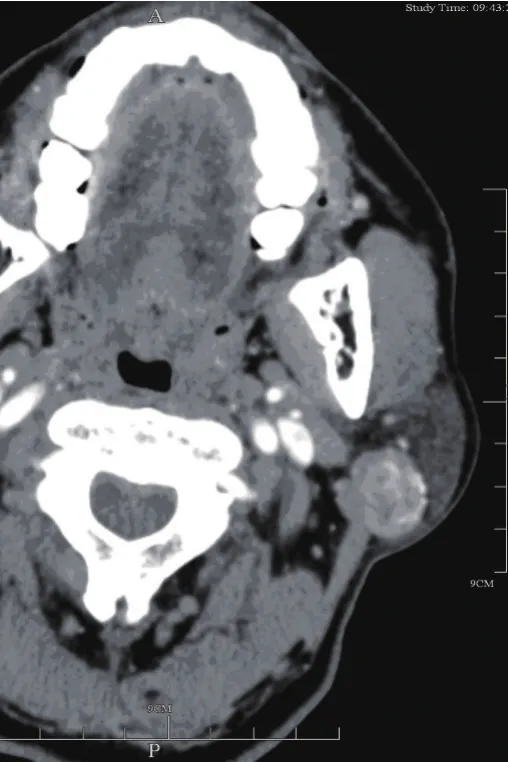
图2 腺淋巴瘤动脉期病灶内及周边可见小血管
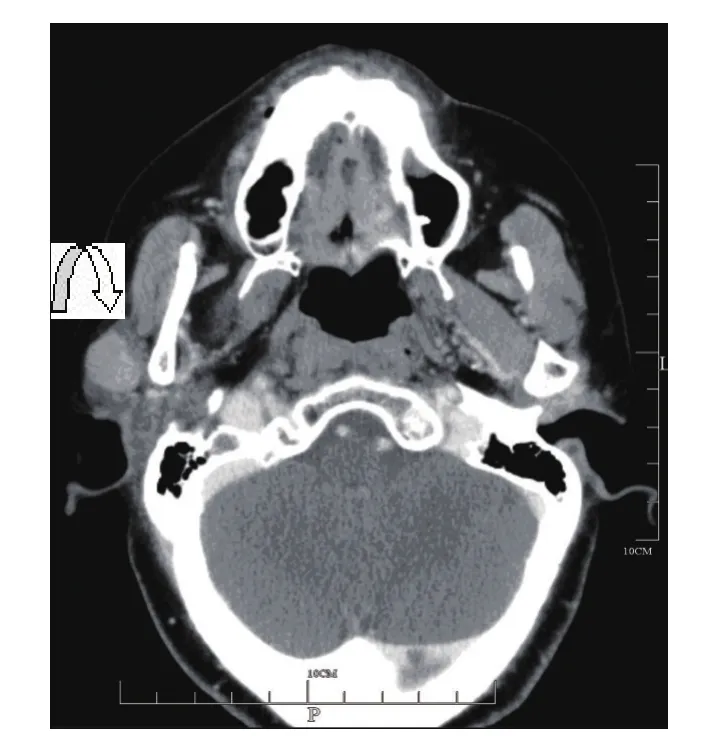
图4 腮腺结核增强扫描显示右腮腺浅叶类椭圆形结节,边界清楚,均匀中等强化(弯箭)
2.2 不同病理类型的腮腺肿瘤的CT表现特点 63例良性肿瘤中大部分表现为位于腮腺浅叶、形态规则的圆形、椭圆形软组织肿块,边缘光整,密度均匀;11例恶性肿瘤累及腮腺浅叶、深叶或跨叶生长,多表现为形态不规则,边界不清,密度不均匀。不同病理特点腮腺肿瘤的CT表现特点详见表1。
3 讨论
腮腺良性肿瘤约占腮腺肿瘤的80%,常见的包括多形性腺瘤(混合瘤)和腺淋巴瘤。多形性腺瘤最多见[1]。本组占54%,多位于腮腺浅叶,发病年龄大多40岁以上,女性多见,其形态大多呈圆形、椭圆形,部分可呈结节分叶状,绝大多数边界清楚,少部分可因继发感染而致边界不清,但无浸润性生长改变。腮腺多形性腺瘤主要有腺上皮和肌上皮两种细胞组成,肿瘤内基质或黏液样物质的含量变化较大,极少有钙化。当肿瘤体积较大时,坏死、囊变较明显。本组密度均匀者占32%,密度不均匀者占68%,其中3例表现为片状坏死囊变,所有肿块内均未见钙化。增强扫描,动脉期多数肿瘤实质区呈轻、中度强化,增强前后CT值相差值8~35 HU,静脉期病灶进一步强化。腺淋巴瘤列腮腺良性肿瘤的第2位,发病率约占腮腺良性肿瘤的10%。国内研究显示[2],本病发病率有不断增高趋势,本组占33%。腺淋巴瘤好发于老年男性,与吸烟关系密切[2]。本组男女之比为19∶2,平均年龄59.3岁,19例患者有长期吸烟史。多数学者认为,其成因是在胚胎发育时期,由于腮腺和腮腺内淋巴组织同时发育,在淋巴结被膜形成前,腺体组织迷走到淋巴组织中的涎腺导管上皮细胞异常增殖而成。由于腮腺内淋巴结常位于腮腺浅叶后下方,且散在分布,故病变/或病变主体多位于浅叶后下部,可单侧或双侧多发;形态多为圆形、椭圆形;病灶边界清楚,密度可均匀或不均匀,不均匀者表现为裂隙状或小片状低密度,少数病灶见较大嚢变低密度区。本组29个病灶位于浅叶后下部,边界清楚,18个病灶密度均匀,不均匀者14个,其中3个病灶嚢变区≥50%同层面积。增强扫描,动脉期26个病灶实性部分呈明显强化,增强前后CT值相差值35~65 HU,6个病灶中度强化,增强前后CT值相差值20~35 HU,静脉期密度减低,与畅智慧等[3]报道的腺淋巴瘤动态CT增强扫描表现为“快进快出”基本一致。因此,螺旋CT双期增强扫描有助于腺淋巴瘤的诊断。有学者认为[4]病灶内小血管进入/或包饶病灶时,提示腺淋巴瘤诊断。本组53%可见此征象。基底细胞腺瘤较少见,最常见于60岁以上女性。基底细胞腺瘤好发于腮腺浅叶,病灶形态规则,常呈圆形或类圆形,边界清楚,病灶易囊变,且囊变区较大及强化显著,是腮腺基底细胞腺瘤较为特征的CT征象[1]。本组7例,其中3例嚢变明显,嚢变区≥75%同层面积,增强动脉期显著强化,CT值增加值达60~70 HU,静脉期CT值与动脉期接近或持续增高。腮腺区面神经鞘瘤非常少见,且术前诊断困难。本组1例就诊时无面神经痉挛或面神经麻痹症状,CT表现与多形性腺瘤类似,术前误诊为多形性腺瘤。

表1 不同病理特点腮腺肿瘤的CT表现特点
腮腺的恶性肿瘤相对少见,以黏液表皮样癌最常见。恶性肿瘤CT平扫,常表现为混杂密度肿块,形态不规则,与周围组织分界不清,脂肪间隙可浸润、模糊;常有面神经及邻近组织器官受侵改变;增强后多有不均匀强化。本组9例边界模糊不清,并伴有周围组织受侵,无面神经受累,病灶密度不均匀,增强后病灶呈不均匀强化。恶性肿瘤常可见周围淋巴结肿大,若肿大淋巴结内见坏死区,对转移有较大诊断价值。腮腺恶性淋巴瘤分为原发及继发,原发性淋巴瘤起源于腮腺实质,继发性淋巴瘤发生于腮腺内淋巴结,常为非何杰金淋巴瘤累及腮腺,若病史不明确两者难以鉴别。本组2例继发性淋巴瘤(患者为非何杰金淋巴瘤患者),表现为腮腺内单个略不规则形肿块,边界较清楚,密度均匀,增强后呈均匀轻中度强化,颈动脉鞘区多发肿大淋巴结。
腮腺肿瘤样病变:腮腺源性囊肿表现为边界较清楚的囊状影,囊内密度均匀,囊壁厚度均匀/或不均匀,增强后可见囊壁及间隔强化,有时与肿瘤完全囊变鉴别困难。本组3例术前得到定性诊断。腮腺结核相当少见,临床表现为两种形式:腮腺淋巴结结核和原发性腮腺实质结核病,以前者为多。临床表现全身症状不明显是其特点之一。腮腺结核可因其所处病理过程的不同时期,而有不同的CT表现,常表现为浸润型和结节型。前者一般呈边界不清的高密度灶,增强后无明显强化;结节型表现为腮腺内结节状高密度灶,增强后可均一或环形强化,边界清楚。本组2例均表现为结节型,增强后呈均匀一致中等度强化,缺乏特征性CT表现,术前均诊断为良性肿瘤,术后病理为腮腺淋巴结结核(结节型),无明显干酪坏死区。因此,在腮腺病变的诊断中,应与腮腺肿瘤进行鉴别诊断。2例局灶性慢性炎症,病灶形态不规则,边界不清楚,密度较均匀,呈中度-明显持续强化,与腮腺肿瘤鉴别较困难。
螺旋CT检查对绝大部分腮腺肿瘤能准确定位、定性,但对于部分边界较清楚的腮腺恶性病变,以及腮腺局灶性慢性炎症/结核定性困难,最终需病理证实。
[1]邝平定,邵国良,张敏鸣,等.腮腺基底细胞腺瘤的CT表现[J].实用放射学杂志,2010,26(10):1420-1422.
[2]俞光岩,柳晓冰,彭歆,等.腮腺沃辛瘤发病情况分析[J].口腔颌面外科杂志,1997,7(2):88-91.
[3]畅智慧,刘兆玉,孙洪赞,等.64层螺旋CT多期动态增强扫描诊断腮腺常见肿瘤[J].中国医学影像技术,2008,24(9):1394-1397.
[4]汪国余,陈再智,吴玉林.腮腺腺淋巴瘤的CT表现[J].放射学实践,2008,23:977-979.
(收稿:2012-04-08 修回:2012-08-16)
(责任编辑 李国华)
Exploration of diagnostic values of CT in Parotid tumors
JIANG Chao-gen,QIU Ju-sheng,ZHU Xi-song,
et al. Department of Radiology,The People’s Hospital of Quzhou City,Quzhou,(324000),China
Objective To exploration of diagnostic values of the spiral CT in Parotid tumors. Methods CT manifestations and pathology results were retrospectively analyzed in 81 cases of parotid gland lesion.In con⁃trast to pathological findings after surgery,then analyzes the different features of CT manifestation in different pathological features of parotid gland tumors. Results Benign tumors in 63 cases showed regular shape and clear boundary.Pleomorphic adenomas tended to progressive and delayed enhancement.Parotid adenolympho⁃mas enhancement approached to the"rapid filling and quick washout"feature.Solid part of basal cell adeno⁃mas enhanced remarkably in the arterial phase and strengthened in the venous phase.Malignant tumors in 11 cases showed irregular shape,ill-defined boundary and infiltrating into adjacent tissue. Conclusion Spiral CT scanning has important reference value in the diagnosis and differential diagnosis of parotid gland tumors.
Parotid disease;computed tomography;diagnosis
R739.81
A
1007-6948(2012)05-0465-04
10.3969/j.issn.1007-6948.2012.05.010
浙江省衢州市人民医院放射科(衢州 324000)
江朝根;E-mail:jiangchaogen@126.com

