2型糖尿病合并肺部感染患者的细菌谱及药敏分析
李珍瑾,王艳萍,郑少雄
(天津医科大学第二医院,天津 300211)
糖尿病患者由于糖、脂肪、蛋白质代谢紊乱,免疫功能低下,易合并各种感染,而肺部感染约占糖尿病合并感染的45%。为了解糖尿病合并肺部感染患者的细菌谱及其耐药现状,笔者对我院近两年住院156例2型糖尿病合并肺部感染患者的资料进行回顾性分析。现报告如下。
1 资料与方法
1.1 临床资料 2007年1月~2009年1月在我院住院2型糖尿病合并肺部感染患者156例,男67例、女89例,年龄21~91(70.62 ±11.85)岁。2 型糖尿病诊断按照1999年WHO标准[1],肺部感染参照中华医学会呼吸病学分会[2]制定标准。
1.2 方法 取156例2型糖尿病合并肺部感染患者痰标本,培养分离病原菌。严格按《全国临床检验操作规程》进行操作,药敏试验均采用K-B纸片法,参照NCCLS/CLSI标准操作和判断结果。
1.3 统计学方法 采用SPSS13.0统计软件,率的比较应用χ2检验,P≤0.05为差异有统计学意义。
2 结果
2.1 病原菌分布 156例共检出病原菌106株,其中革兰阳性菌32株,占30.19%;革兰阴性菌40株,占37.74%;真菌34株,占32.07%。病原菌以肺炎克雷伯杆菌、铜绿假单胞菌、表皮葡萄球菌及白假丝酵母菌多见。大肠埃希菌和肺炎克雷伯杆菌中产超广谱β-内酰胺酶(ESBLs)菌株检出率分别为56.8%、37.6%。
2.2 病原菌敏感率 2型糖尿病合并肺部感染患者主要病原菌对各类抗生素的敏感率见表1。
3 讨论
糖尿病患者容易受内、外界因素影响使血糖升高,糖、蛋白质、脂肪代谢紊乱,防御功能减低,有利于病原菌生长繁殖,从而诱发感染。肺部感染是糖尿病患者较严重的并发症之一,尤其是老年患者[3],可发生序贯性多脏器功能衰竭,病死率高,应作为感染监控与防治的重点。
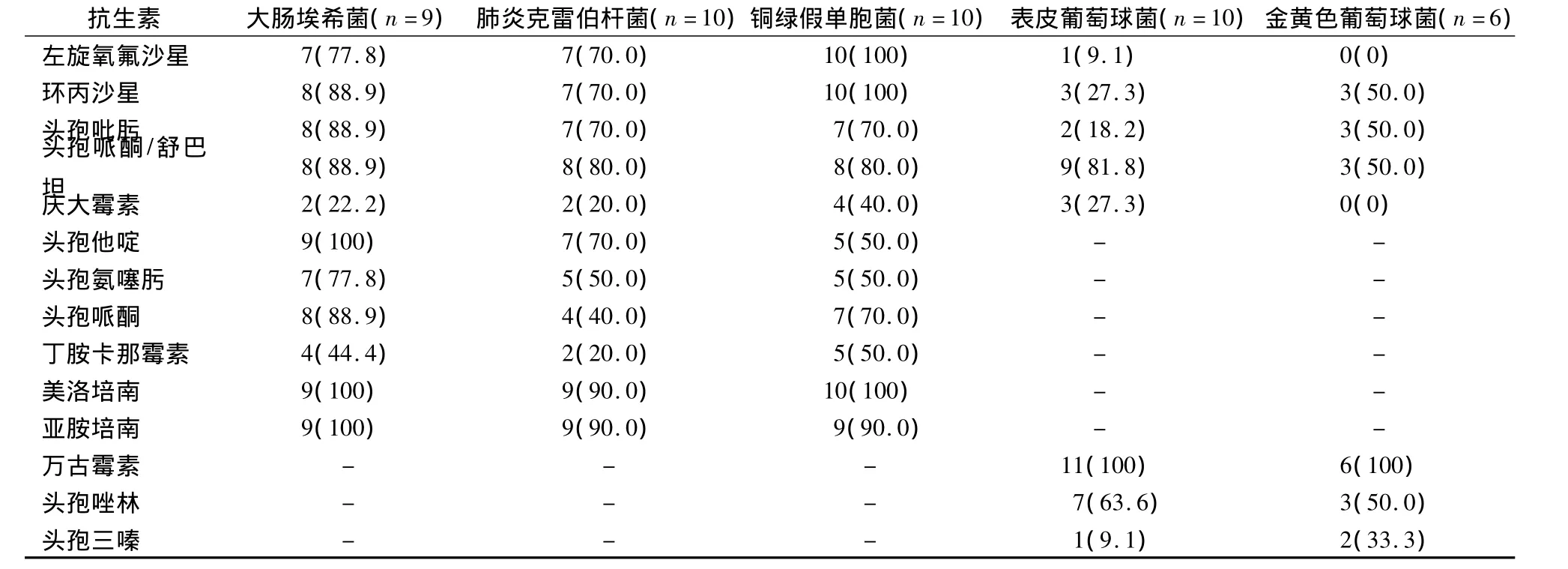
表1 2型糖尿病合并肺部感染患者主要病原菌对各类抗生素的敏感率[例(%)]
从病原菌分布情况来看,本资料统计显示以革兰阴性杆菌感染为主,此与近年来广谱抗菌药物的大量使用和医院交叉感染有关。病原菌以肺炎克雷伯杆菌、大肠埃希菌、铜绿假单胞菌、葡萄球菌属、白假丝酵母菌多见,其中真菌占有较大比例。患者老龄化、糖尿病病史长、住院时间久、滥用抗生素、接受侵入性诊疗及肺部疾病(如慢支、哮喘)等易发生真菌感染[4],也与特异性免疫功能低下、合并二重感染有关[5]。
本研究药敏结果显示,表皮葡萄球菌和金黄色葡萄球菌对喹诺酮类及第3、4代头孢菌素敏感率<50%,耐甲氧西林金葡菌约占金葡菌的50%,提示呈多重耐药。革兰阳性球菌对万古霉素敏感率高,因此万古霉素可用于治疗多重耐药的革兰阳性球菌感染。但近年来由于抗生素的广泛使用,使原本就对部分抗生素具有内在抗药性的肠球菌耐药性扩大,尤其是耐万古霉素肠球菌逐年增加[6],其致死率最高达73%。革兰阴性杆菌对碳青霉烯类抗菌药物(亚胺培南和美罗培南)敏感率>90%,其次是喹诺酮类,以左氧氟沙星为首选;而对2代头孢、丁胺卡那霉素和庆大霉素耐药严重、不良反应多,尽量避免使用。近年随着广谱抗生素的广泛、联合应用,喹诺酮类也出现一定程度耐药;铜绿假单胞菌对3代头孢菌素耐药率为30% ~50%,对4代头孢及碳青霉烯类耐药率较低。大肠埃希菌和肺炎克雷伯杆菌对头孢哌酮的耐药率>60%,而对头孢哌酮/舒巴坦的耐药率<20%。这些细菌为产ESBLs的菌株,其不仅对3代头孢菌素耐药,且对氨基糖苷类、磺胺类和喹诺酮类呈交叉耐药,易引起医院感染,ESBLs是由质粒介导的,其可水解3代头孢、磺胺类等耐药基因,使其在细菌中扩散,产生多重耐药。最近有学者发现一种“超级细菌”[7],被称为新德里金属β-内酰胺酶-1(NDM-1),可以跨越不同的细菌种类,存在于各种细菌的线粒体中从而使其产生广泛的耐药性。NDM-1的复制能力很强,传播速度快且容易出现基因突变,目前除对替加环素和多黏菌素敏感外,对其他抗生素都有耐药性,因此必须加强监测和控制。
本研究中真菌感染尤为突出,以白假丝酵母菌为主,对二性霉素B、氟康唑、5-氟胞嘧啶等敏感,这与近年报道相一致。应特别重视的是在分离出的34株真菌中,有13株是混合感染,为真菌和革兰阴性杆菌混合,使细菌间协同产生的毒性及破坏性增强,耐药能力及细菌变异能力也大大提高。
[1]钱荣立.关于糖尿病的新诊断标准与分型[J].中华糖尿病杂志,2000,8(1):5-6.
[2]中华医学会呼吸病学分会.社区获得性肺炎诊断和治疗指南(草案)[J].中华结核和呼吸杂志,1999,22(4):199-201.
[3]穆丽焕,王红韶,周景杰,等.老年糖尿病患者医院感染的调查分析[J].中华医院感染学杂志,2007,17(6):671.
[4]曹先伟,冀朝辉,李若瑜,等.白色念珠菌对唑类抗真菌药物的耐药机制探讨[J].中华医院感染学杂志,2007,17(3):258-262.
[5]盖红波,胡英红,修学宝,等.糖尿病下呼吸道医院感染临床特点分析[J].中华医院感染学杂志,2007,17(7):801-802.
[6]Zheng B,Tomita H,Xiao YH,et al.The first molecular analysis of clinical isolates of vanA-type vancomycin-resistant enterococcus faecium strains in mainland China[J].Lett Appl Microbiol,2007,45(3):307-312.
[7]Kumarasamy KK,Toleman MA,Walsh TR,et al.Emergence of a new antibiotic resistance mechanism in India,Pakistan,and the UK:a molecular,biological,and epidemiological study[J].Lancet Infect Dis,2010,10(9):597-602.

