自发性多灶性脑出血20例临床特点及病因分析
李峥嵘,杨 欢
(1.中南大学湘雅医院神经内科,长沙410008;2.湖南省祁阳县人民医院,湖南祁阳426100)
自发性多灶性脑出血是指非外伤原因所致的脑内同时或几乎同时(48 h内)出现2个或2个以上部位的脑出血[1]。文献报道约占同期脑出血患者的3%[2]。由于头颅CT、磁共振成像(magnetic resonance imaging,MRI)及数字减影血管造影术(digital subtraction angiography,DSA)的广泛使用,自发性多灶性脑出血的诊断并不困难。但是,多灶性脑出血往往病情危重,病死率高,必须尽快明确病因,指导选择合适的治疗。多灶性脑出血发病率低,临床中不多见。现将我院2006年1月至2011年3月收治的20例自发性多灶性脑出血患者的临床特点及病因简要总结如下。
1 资料与方法
1.1 一般资料 本组男12例,女8例,男女之比为4∶3,平均54.5岁。其中30~55 岁8 例,56~70 岁9例。1~80岁3例。
1.2 主要临床特点 急性发作17例,发病1~2 d症状达高峰;亚急性发作3例,发病7~8 d症状达高峰;左侧肢体瘫痪7例,右侧肢体瘫痪11例,双侧肢体瘫痪2例,无肢体瘫痪2例;头痛7例,头晕伴共济失调2例,视力下降、视野缺损2例。意识改变1例。
1.3 CT、MRI及血管造影和病理报告 所有患者均进行了CT、MRI检查,自发性多灶性脑出血2个病灶的18例,2个以上的2例,共有出血病灶42个,依次为基底核区21个、脑叶18个、小脑3个。主要病因为高血压10例,淀粉样脑血管病2例,脑血管畸形3例,2例瘤卒中,1例白血病,原因不明2例(表1)。
1.4 治疗方法 所有患者均按脑出血的治疗原则,包括脱水降颅压,调整血压,防止继续出血,防止并发症等。其中7例经确诊为血管畸形,进行介入或外科手术,3例诊断为肿瘤出血,采用外科手术,同时对7例外科手术的患者病灶进行病理学分析。
2 结果
自发性多灶性脑出血的主要病因有:高血压10例(50%),淀粉样脑血管病2例(10%),脑血管畸形3例(15%),2例瘤卒中(10%),1例白血病(5%),原因不明2例(10%)。自发性多灶性脑出血有其特殊的临床特点,如出血部位除基底核区外,脑叶也较多见,出血量较大,占位效应不明显,病灶多发等。
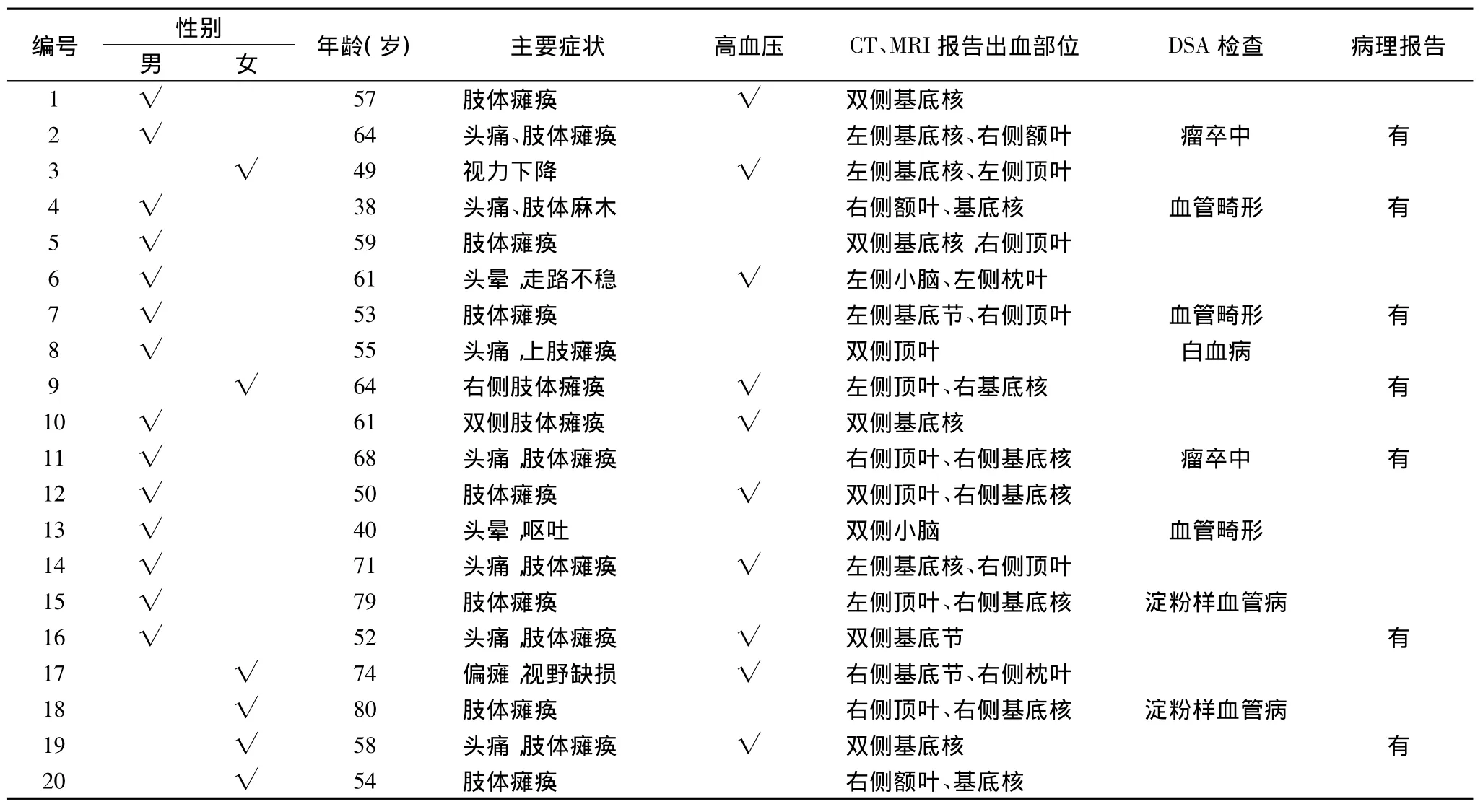
表1 20例自发性多灶性脑出血临床资料
3 讨论
3.1 临床特点 由于自发性多灶性脑出血的出血病灶在2个或以上,造成多处神经功能缺损,临床定位和定性困难,容易引起误诊,耽误治疗。从出血部位分析,高血压引起的自发性多灶性脑出血以基底核发生率最高;淀粉样脑血管病则以脑叶皮质下多见。体征多样性,当患者有脑出血的共性表现,又不能用1个病灶解释时,应考虑本病。临床上患者体征与病灶不符,无定位体征或只出现1个病灶的体征,这种现象也常遇到。考虑原因为病灶出血量少,未损及脑的重要功能区,或患者有意识障碍,检查不配合之故。CT检查仍是主要检查方法,不仅能确诊出血部位,而且能计算出血量,当然MRI在脑出血的病因诊断方面要优于CT,MRI与其他类型脑出血鉴别的影像要点包括:①血肿部位。高血压性脑出血多累及基底核区、脑干、小脑,脑淀粉样血管病多位于皮质、皮质下,脑肿瘤所致出血常位于脑叶等不典型部位。②血肿形态。高血压性脑出血病灶通常呈肾形、类圆形,而血管畸形、脑肿瘤出血病灶形态不规则。③血肿周围水肿。高血压性脑出血水肿围绕病灶呈环状,急性期后可逐渐消退,脑肿瘤出血病灶周围大片指状水肿,并持续存在。④强化及软化灶。脑肿瘤出血在增强扫描时可见血肿内有结节状强化。血管畸形由于反复出血造成周围软化灶,海绵状血管瘤呈现特色的“牛眼症”[3]等。此外,MRA结合DSA可进一步明确血管畸形的类型。本组对8例怀疑血管畸形的患者进行了DSA检查,其中7例为各种血管畸形,1例佐证为肿瘤卒中,也说明DSA是诊断血管病的金标准。本组瘤卒中脑淀粉样血管病各有2例,累及双侧大脑半球多个脑叶,出血病灶短期内反复出现,血肿不断增大,血肿内信号不均匀,新旧出血灶并存。有报道[4]认为,转移性肿瘤比胶质瘤更容易引起出血,可有助于选择合适的治疗方案。
3.2 病因 最常见的病因是高血压,其次为血管炎、血管畸形、脑淀粉样血管病、血液系统疾病、使用抗凝溶栓药物、脑肿瘤、多灶性脑梗死继发出血、颅内静脉窦血栓形成等。各种病因在自发性多灶性脑出血中所占比例各家报道并不一致。Mc Cormick等[5]的研究未能证实此点,其报道的16例多灶性脑出血,尸检发现白血病9例,脑肿瘤2例,凝血功能障碍(非白血病相关)3例,血管炎2例。此外,Maurino等[2]报道的4例多灶性脑出血的患者除高血压病外,未发现其他可能的病因。国内一项对47例急性多灶性脑出血患者的分析发现,高血压病占77%,脑淀粉样血管病4%,脑血管畸形4%,脑肿瘤2%,白血病2%,原因不明11%[6]。这些研究均认为,高血压病为多灶性脑出血的主要病因。但造成各家研究不尽一致的主要原因是多灶性脑出血少见,多数研究均为小样本报告,不可避免地存在病例选择方面的偏倚,而且在分析病因时,采取的诊断方法也不相同。但在多灶性脑出血患者中,高血压病仍需要首先考虑。其导致多灶性脑出血的机制可能是慢性高血压导致脑内小动脉或深穿支动脉壁脂质透明样变性和纤维蛋白样坏死,形成多处微小动脉瘤,血压升高使多个微小动脉瘤同时破裂产生出血。也有可能由于单支血管破裂后继发脑组织水肿压迫或血压代偿性升高而导致另一支血管破裂。由于淀粉样脑血管病的病理改变是淀粉样物沉积于病变血管壁的中层和外膜,致中层薄弱,管壁扩张,内弹力层断裂或微小动脉瘤形成、破裂导致出血[7]。微动脉瘤主要位于脑叶皮质和脑膜血管,因而出血以脑叶皮质下多见,瘤体的血管丰富,组织易发生坏死,或肿瘤直接侵犯血管壁而引起瘤卒中。Mandybur[8]的研究认为,脑转移肿瘤导致的多灶性脑出血为最常见,原发性胶质瘤出血病例少见。已报道的引起脑出血的脑转移瘤包括支气管肺癌、绒癌、黑素瘤、甲状腺癌、肾细胞癌、肝细胞癌等。考虑到支气管肺癌是引起多灶性脑出血的最常见的脑转移瘤[9],尽早行胸部CT平扫和增强扫描对早期诊断原发肿瘤具有重要意义。结合本组病例分析,高血压10例,淀粉样脑血管病2例,脑血管畸形3例,2例瘤卒中,病因分析与上述并不完全一致,考虑为样本量偏小所致。
[1] 陈清棠.临床神经病学[M].北京:科学技术出版社,2002:217.
[2] Maurino J,Saposnik G,Lepera S,et al.Multiple simultaneous intracerebral hemorrhages:clinical features and outcome[J].Arch-Neurol,2001,58(4):629-632.
[3] 凌锋,李铁林.介入神经放射影像学[M].北京:人民卫生出版社,2002:202.
[4] Finelli PF.A diagnostic app roach to multiple simultaneous intracerebral hemorrhages[J].Neurocritical Care,2006,4(3):267-271.
[5] Mc Cormick WF,Rosenfield DB.Massive brain hemorrhage:a review of 144 cases and an examination of their causes[J].Stroke,1973,4(6):946-954.
[6] 毛青,刘卫东.高血压性脑出血外科治疗研究进展[J].中国脑血管病杂志,2004,1(11):526-528.
[7] 王新平,孙博谦,饶明俐,等.急性多灶性脑出血的病因、发病机制及临床分析[J].中华神经科杂志,2000,33(2):83-85.
[8] Mandybur TI.Intracranial hemorrhage caused bymetastatic tumors[J].Neurology,1977,27(7):650-655.
[9] Liassides C,Katsamaga M,Deretzi G,et al.Cerebral metastasisfrom heart angiosarcoma p resenting as multip le hematomas[J].J Neuroimaging,2004,14(1):71-73.

