270份归档病历应用抗菌药物调查分析
何少生
安徽省庐江县人民医院药剂科,安徽 庐江 231500
抗菌药物在临床上用于细菌感染的治疗与预防,是临床上应用最广泛的一类药物,抗菌药物的应用使过去许多致死性疾病得以控制。然而,随着抗菌药物的广泛应用,出现了过分依赖抗菌药物而忽视了临床用药基本原则,甚至发生滥用抗菌药物的情况,给治疗带来严重问题,如毒性反应、过敏反应、二重感染、细菌耐药性增加等。为最大程度地发挥抗菌药物在我院临床的作用,降低毒性反应,减少细菌耐药性的产生,不定期对抗菌药物应用情况进行调查分析是很有必要的。现对我院270份归档病历应用抗菌药物情况进行分析,并报道如下:
1 资料与方法
1.1 一般资料
选择2011年2月我院归档病历270份,共18个科室,每科抽15份。
1.2 方法
270份病历逐份填写调查表,其中包括科别、姓名、性别、年龄、住院号、诊断、入院和手术日期、手术名称、抗菌药物名称、用法用量、联用情况等内容,对其进行统计分析。
1.3 判断标准
根据《抗菌药物临床应用指导原则》[1]、《关于抗菌药物临床应用管理有关问题的通知》[2]、《普通外科Ⅰ类(清洁)切口手术围手术期预防用抗菌药物管理实施细则》[3]和有关资料制定我院抗菌药物合理性应用的判断标准,见表1。
2 结果
2.1 我院抗菌药物使用基本情况
共收集270份归档病历,其中,使用抗菌药物239例,占88.5%(239/270);预防感染用药为 136 例,占 50.4%(136/270);不合理使用抗菌药物77例,占28.5%(77/270)。抗菌药物的使用主要分为7大类23种,其中,以氨曲南应用率最高,左氧氟沙星次之,见表2。

表1 我院抗菌药物合理性应用判断标准
2.2 我院抗菌药物不合理使用情况
我院抗菌药物的不合理使用主要表现为围术期预防性应用抗菌药物不合理、药物选择不当和使用时间过长,见表3。
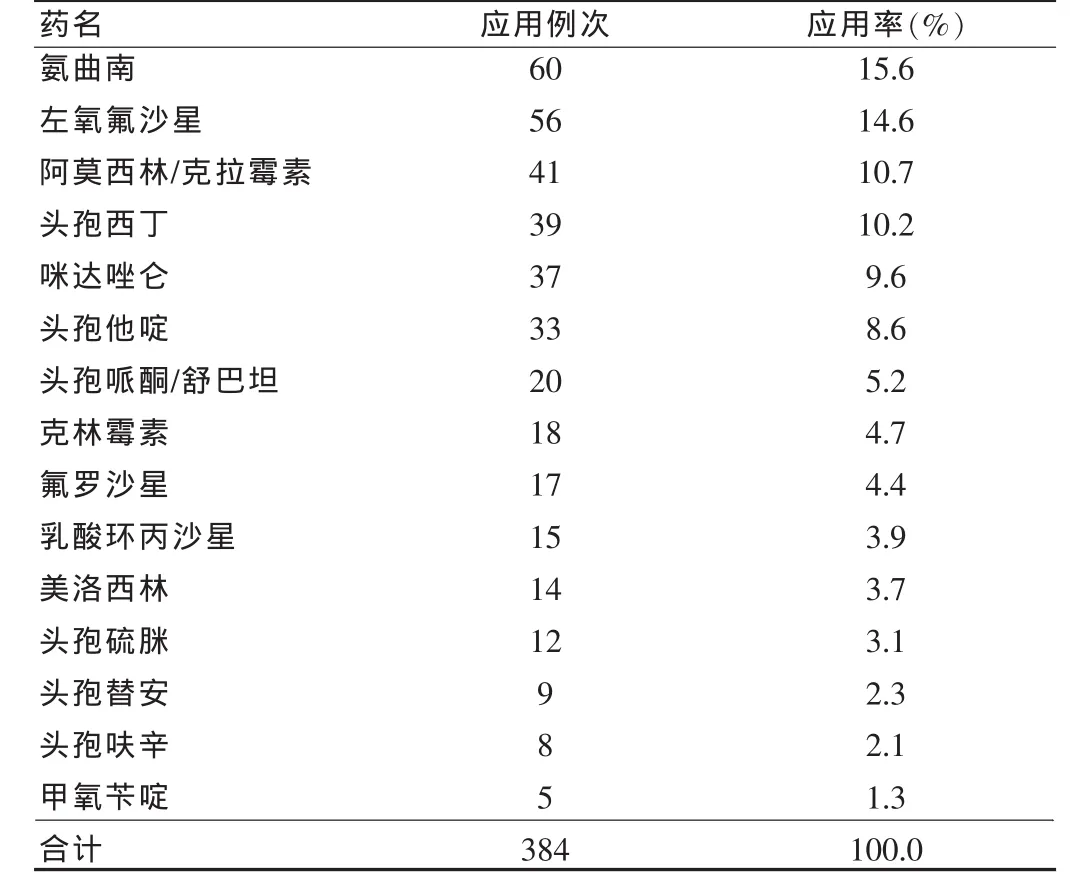
表2 我院抗菌药物应用例次及应用率情况

表3 我院抗菌药物不合理使用的具体表现情况
3 讨论
3.1 围术期预防性应用抗菌药物不合理
依据《抗菌药物临床指导原则》,清洁手术一般不需要使用抗菌药物,仅对手术范围大、手术涉及重要脏器、异物植入手术、高龄或免疫缺陷患者才考虑预防用药。预防用药应在术前0.5~2.0 h内给药,如果手术时间超过3 h或失血量大(>1500 ml),可术中给予第2剂,总的预防用药时间不超过24 h,个别情况可延长至48 h。本研究调查显示,我院围术期预防性滥用抗菌药物、用药时机不当和术后疗程过长的现象普遍存在。我院所有清洁手术围术期均使用抗菌药物,大多数在术前1 d开始使用,术后预防用药时间普遍为3~8 d,有个别长达22 d。这样长疗程的预防用药不仅加重患者的经济负担,而且容易导致细菌耐药性和药物不良反应的增加。
3.2 抗菌药物应用指征不强
本研究调查发现,3例患者无感染症状,病历记载患者体温、血象均正常,却在一直使用抗菌药物。如骨二科1例患者因右脚踝扭伤入院,入院时体温为37℃,WBC计数为5.31×109/L,给予氨曲南静滴7 d;儿科1例8岁患儿诊断为病毒性感染,用阿莫西林/克拉维酸钾,静滴5 d;神经内科1例高血压患者,全身无感染症状,应用氨曲南4 d。上述无用药指征而盲目应用抗菌药物,只会耽搁患者治疗,延长住院时间,增加医疗纠纷的发生。
3.3 抗菌药物选择缺乏针对性
治疗性应用抗菌药物时,应尽早查明感染病原,根据药代、药效特征、病原种类和药敏试验选用抗菌药物[4]。本调查结果显示,270例被调查者中仅2例患者做了微生物检查和药敏试验,绝大多数患者主要还是凭借经验性治疗,而且选药档次较高,缺乏针对性。我院规定,在抗感染治疗中,应选用常规的、价格低廉的抗菌药物,不用或少用高档药物,不能盲目地追求新品种,这也是合理应用抗菌药物的基本原则,但有的医生却误以为越新越贵的抗菌药越好。由文中表3可知,我院抗菌药物中,氨曲南使用频率最高,为60例次。氨曲南主要针对革兰阴性杆菌,抗菌谱窄,首选用于对β-内酰胺类过敏的患者,但我院临床对氨曲南的使用率如此之高,在一定的程度上说明存在滥用倾向。其次,我院左氧氟沙星使用频率也较高,为56例次。左氧氟沙星是抗菌活性较好的氟喹诺酮类药物,因其的广泛应用,不良反应也逐年增加。卫生部已下达文件(卫办医发〔2009〕38号)要求严格控制氟喹诺酮类药物临床应用,规定氟喹诺酮类药物主要用于肠道感染、社区获得性呼吸道感染和社区获得性泌尿系统感染,其他感染性疾病治疗要在病情和条件许可的情况下,参照致病菌药敏试验结果或本地区细菌耐药监测结果选用该类药物,严格控制氟喹诺酮类药物作为外科围术期预防用药。
3.4 抗菌药物联用不当
抗菌药物的联用应有明确的指征[5]:①病因未明而又危及生命的严重感染;②混合感染;③减缓耐药的产生;④降低药物毒副作用;⑤患者的免疫功能低下。由文中表2可知,我院有77例患者联用抗菌药物,调查发现,临床应用氨曲南联合左氧氟沙星和氨曲南联合头孢菌素情况较突出。氨曲南与左氧氟沙星的抗菌谱有重复部分,联用效果欠佳。氨曲南与头孢菌素联用更不合理,因为两抗菌药物的作用机制相同,竞争相同的作用靶点,达不到协同作用,甚至产生拮抗,有研究表明,氨曲南与头孢西丁在体外与体内起拮抗作用,不易联用[6]。明确抗菌药物联合用药的目的,可以发挥抗菌药物的协同作用、减少不良反应、延缓耐药的产生。
3.5 抗菌药物的用法、用量不合理
大多数β-内酰胺类抗菌药物用法为2~4次/d,而我院部分科室的用法为1次/d。β-内酰胺类抗菌药物属于时间性依赖抗菌药物,其杀菌作用主要取决于血药浓度高于MIC的时间,而与其峰浓度的高低无关。由于药物用法错误,导致治疗效果不佳。有的医生加大单次用药剂量,结果不但治疗效果没有改善,反而因单次剂量过大导致一些毒副作用的发生。如我院某神经内科医生用头孢哌酮/舒巴坦16 g,qd×7 d,结果导致该患者全身皮肤出现紫癜,立即停药并对症处理后,该患者症状才得以改善。事后临床药师分析原因为头孢哌酮/舒巴坦干扰了维生素K代谢,造成出血倾向,所以大剂量应用该药时尤应注意。
3.6 抗菌药物的分级管理不够严格
《关于抗菌药物临床应用管理有关问题的通知》中要求抗菌药物需按“非限制使用”、“限制使用”和“特殊使用”的分级管理原则在临床使用。而本研究调查发现,一些初级医师经常使用“限制使用”的抗菌药物,甚至有极个别初级医师随意使用“特殊抗菌药”。如我院某胸外科住院医师使用头孢哌酮/舒巴坦5 d(我院规定此药为“限制性”抗菌药物);某神经内科住院医师使用美罗培南3 d(我院规定此药为“特殊使用”抗菌药物)。“限制使用”的抗菌药物主要针对严重感染、免疫功能低下合并感染或病原菌只对此抗菌药物敏感的患者选用,患者需要使用时,应有主治医师以上资格的医师同意并签名。“特殊使用”的抗菌药物须经由医疗机构药事管理委员会认定,具有抗感染临床经验的感染或相关专家会诊同意,由具有高级专业技术职务任职资格的医师开具的处方方可使用。如果不严格执行抗菌药物分级管理原则,极易导致抗菌药物的滥用。
3.7 其他
还有一些不合理使用抗菌药物现象包括频繁更换药品、重复用药、溶媒选择不当等。本研究调查发现,频繁更换药品主要是由于药物疗效不佳,部分医生无依据而随意更换药品,有的患者使用抗菌药物多达4种。重复用药是由于同种药物商品名不同,部分医生误认为是两种不同的抗菌药物导致的。溶媒选择不当是由于有的抗菌药物有着特定的溶媒,但部分医护人员没有详细阅读说明书而选用了普通输液作为溶媒。上述不合理用药现象会导致患者住院时间延长和药品的极大浪费。
[1]中华人民共和国卫生部.抗菌药物临床应用指导原则[S].卫医发[2004]285号.
[2]中华人民共和国卫生部.关于抗菌药物临床应用管理有关问题的通知[S].卫医发[2009]38号.
[3]中华人民共和国卫生部.普通外科Ⅰ类(清洁)切口手术围手术期预防用抗菌药物管理实施细则[S].2009-11-24.
[4]曾淑琴,熊芳.外科住院病人抗菌药物使用的调查分析[J].时珍国医国药,2008,19(8):1949-1950.
[5]国家食品药品管理局.药学专业知识(一)[M].北京:中国医药科技出版社,2008:52.
[6]陈新谦.新编药物学[M].16版.北京:人民卫生出版社,2007:75.

