关节置换术围术期血液丢失影响因素的探讨
陈洁,郑曼,张萍,张媛,徐鑫,汪小海
(1.徐州医学院江苏省麻醉医学研究所,江苏省麻醉学重点实验室,江苏徐州 221002;2.南京大学医学院附属鼓楼医院麻醉科,江苏南京 210008)
近年来,输血的不利影响已引起人们的普遍关注。如何减少围术期库血用量已成为提高手术质量和医院管理水平的重要标准。髋、膝关节均是全身最大的关节之一,血运十分丰富,有股动脉、腘动脉等动脉主干的分支,构成周围丰富的血管网。关节置换是一类创伤较大的手术。对于髋关节置换术(THR)的患者而言,坏死骨性组织清理、髋臼整修、骨盆截骨延长均是导致术中大量出血的不可避免的原因。部分病人同时存在风湿病及其他骨关节病,其术中术后的出血量可达数百甚至上千毫升[1]。有报道,采用术前自体血预存、术中血液稀释回输、术后引流血回输等方法能减少异体输血量,但发现仍有相当一部分患者需要输入异体血。因此,在探索进一步改良关节置换手术入路、手术方式与前沿血液保护技术的同时,寻找可能影响围术期血液丢失相关临床因素,成为这类手术患者在临床上应该关注的问题。通常评价手术患者的出血量,主要是记录术中的出血量和术后的引流量。本研究拟探讨、分析可能增加髋、膝置换术的非贫血患者围术期血液丢失的相关临床因素。
1 资料与方法
1.1 一般资料
选择2010年4月至6月入院ASAⅠ~Ⅲ级,行择期、单侧髋膝关节置换术的患者资料119例,其中男45例,女74例;年龄28~86岁。全髋置换术86例,全膝置换术(TKR)33例。所有患者肝肾功能均正常。所有手术均由同一组医生进行。THR采用经髋关节外侧入路,TKR采用膝关节前方中线直切口入路或者前外侧、后外侧入路。排除凝血功能异常、血小板减少症、血小板功能异常和其它血液性疾病患者,肿瘤患者,慢性肝病、慢性感染性疾病、贫血患者(Hb<110 g·L-1),长期使用抗血小板及抗凝血功能药物的患者。
1.2 麻醉与监测
自术前1 d~术后7 d,所有患者接受低分子肝素皮下注射治疗(剂量根据体质量计算),至术前1 d停药。术前1周停用所有甾体类药物和抗炎药物。患者常规全身麻醉诱导,予以气管内插管,由麻醉机行机械通气,术中麻醉维持使用全凭静脉麻醉,必要时予硝酸甘油 0.5 ~ 3 μg·(kg·min)-1,维持收缩压于 90 ~130 mmHg(1 mmHg=0.133 kPa)水平,术中晶体液输注均使用Baxter乳酸林格氏液,代血浆输注均使用万汶(羟乙基淀粉130/0.4氯化钠注射液)。术中由多功能监护仪连续监测心电图、心率、脉搏氧饱和度、动脉血压、中心静脉压、呼气末二氧化碳,并记录每小时尿量。术后常规引流48~72 h。收集患者术前血红蛋白(Hb)和红细胞容积(Hct)值,记录术中失血量、液体(人工胶体及红细胞悬液)输注量、手术时间以及术后引流量,术后1、2和3 d测Hb与Hct值,取最低值。术中失血的计算包括吸引器瓶中的液体减去术中使用的冲洗液,再加上纱布、血垫称量的增加净重来计算。术后依据真空引流袋内的量决定。
1.3 统计学处理
2 结 果
2.1 患者一般情况
本组119例患者,其中高血压病患者44例(占总患者 36.97%),2型糖尿病患者 16例(占总患者13.45%),平均手术时间(122.22 ±30.56)min,平均术中出血量(9 541.34 ±320.29)ml,平均术中胶体输注量(623.34 ±253.15)ml,平均术中红细胞悬液输注量(867.00 ±180.60)ml,平均术后引流量(310.26 ±302.58)ml,均接受输血。
2.2 术前Hb、Hct值与相应的术后Hb、Hct值相关性比较
将所有患者术前Hb、Hct值与术后3 d内测得Hb、Hct值(取最低值)进行Spearman等级相关分析显示,术前Hb、Hct值与相应的术后Hb、Hct值呈显著正相关(P <0.05),见表1。

表1 术前和术后Hb、Hct的相关分析
2.3 术中出血量相关因素分析
Spearman等级相关分析显示,出血量与年龄、手术种类、手术时间之间有密切相关性(P<0.05),与术前Hb、术前Hct相关性比较差异无统计学意义(表2)。
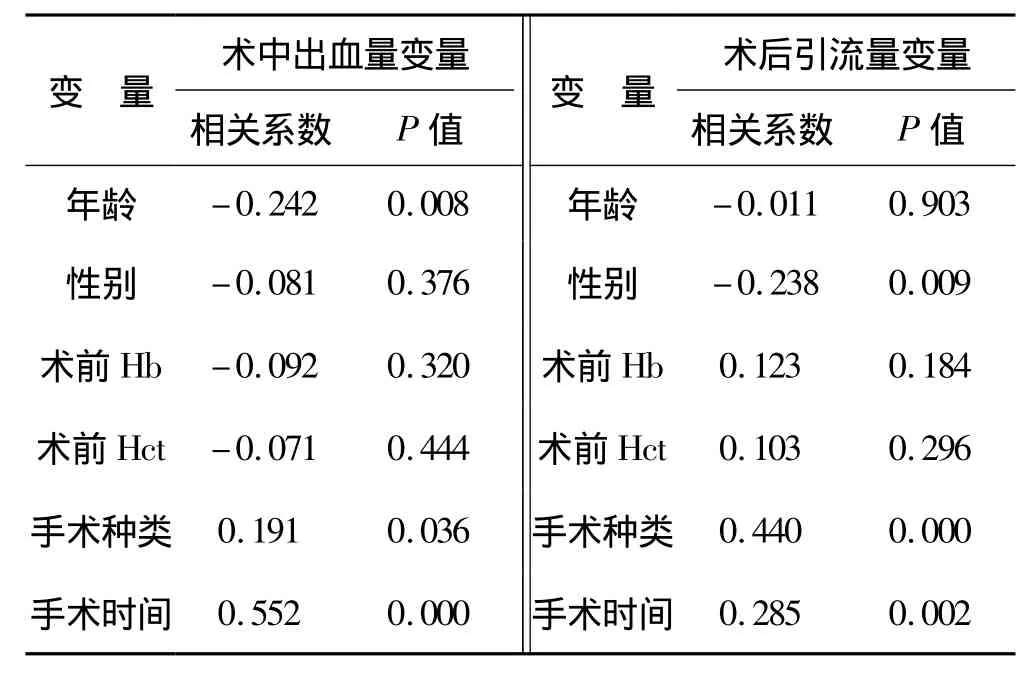
表2 影响术中出血量和术后引流量相关因素分析
2.4 术后引流量相关因素分析
Spearman等级相关分析显示,引流量与性别、手术种类、手术时间、术中出血量之间有密切相关性(P<0.05),与年龄、术前 Hb、术前 Hct相关性比较差异均无统计学意义(表2)。
2.5 术中出血量及术后引流量独立因素分析
采用二项分类Logistic回归分析的向前引入分析法,分析影响术中出血量及术后引流量的主要因素。结果提示,年龄、手术时间是影响术中出血量的独立预测因素,手术种类、术中胶体输注量是影响术后引流量的独立预测因素(表3、4)。
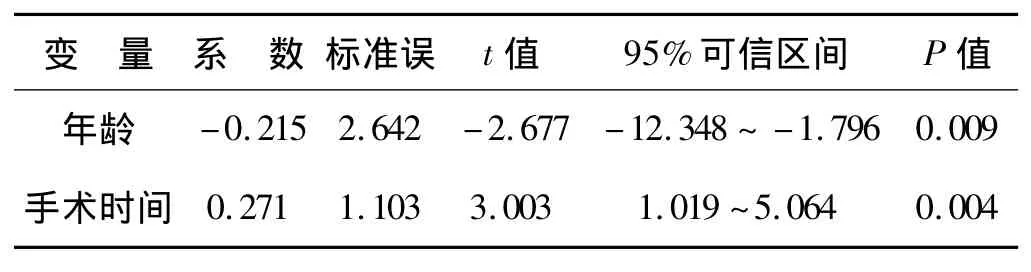
表3 二项Logistic回归分析法分析影响术中出血的独立因素
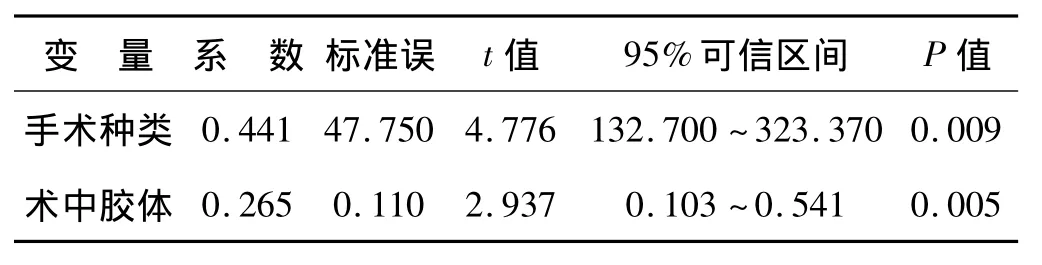
表4 二项Logistic回归分析法分析影响术后引流量的独立因素
3 讨 论
髋、膝关节置换术会引起失血,传统的围手术期血液管理的主要方式是异体输血,以纠正因血液丢失引起的贫血[2]。输血带来的不利因素已为临床医生所熟知,因而分析围术期失血相关因素,并进一步以此改善围术期容量管理对患者康复有积极意义[3-4]。本研究结果显示,多项变量与围术期血液丢失具有相关性,如年龄、手术种类、手术时间等变量与术中出血量有关,性别、手术种类、手术时间、术中出血量等与术后引流量有关。围手术期内,应综合考虑该类变量对术中出血量及术后引流量的影响。然而,该统计方法仅能提示临床变量之间的相关性,无法解释此类数据常具有的依赖性及因果关系。因此,为得出临床变量之间相互影响,作者进行了进一步的二项回归分析。回归分析则显示,年龄和手术时间是影响术中出血量的独立预测因素,手术种类和术中胶体输注量是影响术后引流量的独立预测因素。
本研究表明年龄及手术时间均可影响术中失血,增加输注异体血的风险。一方面,在需要行关节置换术的患者中,绝大多数为中老年人,随着年龄的增大,合并症增多。高龄患者心血管系统代偿能力差,机体大量失血后不能有效调节毛细血管床张力,组织间隙的体液不能及时进入血管补充循环血量,这要求麻醉医生在术前评估患者围术期失血风险时,对于高龄患者,须更加重视与完善术前准备,力争减少围术期血液丢失。另一方面,手术要求在保障质量和安全的前提下,在尽可能短的时间内完成股骨、胫骨的截骨处理,这样不仅术中出血减少,同时也降低了因长时间创面暴露及止血带导致的血管内膜损伤或可能引发静脉血栓形成的危险[5]。
本研究发现,术中胶体液输注量可影响术后引流量。有学者认为,过量液体的输注,不仅使血容量骤增,前负荷加重,且可导致血小板和纤维蛋白原的数量因稀释而有所降低,影响凝血功能[6]。大量研究表明,不同的代血浆制品对人体凝血功能存在潜在的威胁,除引起凝血因子的改变以外,对血小板的计数和功能也可产生一定影响[7]。这与本研究中提出的影响围术期血液丢失的原因分析也是相符的。因此,在运用血液稀释技术的同时,应关注其可能带来的对机体凝血功能的影响,严格把握适应证,控制稀释的程度,尽可能发挥其血液保护的优势,避免因此带来的不利后果。
围手术期失血量的估计值和术前Hb质量浓度是预测输血可能性的主要指标。Cohen等[8]认为,通过估计手术失血量可决定是否输血,但较复杂,而术前Hb质量浓度对输血可能性预测却简便而有效。在Bierbaum等[9]的研究中,术前Hb质量浓度越低,异体输血的可能性越大。另有研究[10]显示,手术病死率和并发症发生率与术前Hb水平呈反比。本研究发现,术前维持Hb较高的水平,对术中出血量并无明显影响,但可降低术后贫血发生率,与文献报道结果类似。
此外,本研究亦发现手术种类与术后引流量呈密切相关。作者考虑导致TKR术后引流量明显大于THR,可能与以下原因有关:(1)解剖结构差异;(2)TKR手术使用止血带造成再灌注损伤;(3)TKR手术的截骨面较THR多,骨床渗血积留在关节间隙的机会相对较多。
因此,重视术前评估,围术期强调合理、适度输注液体、代血浆制品及血制品以改善贫血,维持循环稳定,减少出血、输血及各类并发症。同时,自体采血技术和手术操作技术的提高、止血剂的应用、术后引流血液的再利用以及人类重组促红细胞生成素(erythropoietin,EPO)的使用等,都能够减少围手术期血液丢失及对异体输血的依赖[11]。只有准确预测输血的可能性,完善术前准备,有效加强围术期管理,才能降低髋膝置换的患者输血危险性,降低经费开销,减轻患者负担。本研究中,还有一些因素没有充分考虑,如手术医生和麻醉医生经验、熟练程度、手术的技巧等人为因素,均对本研究的结果可能有一定的影响,这些还有待于今后更加深入的研究。
[1]DODD R Y.The risk of teansfusion transmitted infection[J].N Engl J Med,1992,327:419-421.
[2]WOOLSON S T,WATT J M.Use of autologous blood in total hip replacement.A comprenhensive program[J].J Bone Joint Surg Am,1991,73:76-80.
[3]BLERBAUM B E,CALLAGHAN J J,GALANTE J O,et al.An analysis of blood,management in patients having a total hip or knee arthroplasty[J].J Bone Joint Surg Am,1999,81:2-10.
[4]卿忠,刘淼.全膝关节置换术出血量分析及控制出血对策[J].中国骨与关节损伤杂志,2008,3(23):232-233.
[5]余存泰,覃健,侯之启.全膝关节置换术隐性失血的初步研究[J].中国骨与关节损伤杂志,2006,21(10):784.
[6]郑祥德,张英,冯清.急性高容血液稀释减少围术期用血的可行性研究[J].中国输血杂志,2004,17(6):411-413.
[7]徐雪.人工血浆代用品对凝血功能的影响[J].国外医学:麻醉学与复苏分册,2001,22(2):65-67.
[8]COHEN J A,BRECHER M E.Preoperative autologous blood donation:benefit or detriment?A mathematical analysis[J].Transfusion,1995,35:640-644.
[9]BIERBAUM B E,CALLAGHAN J J,GALANTE J O,et al.An analysis of blood management in patients having a total hip or knee arthroplasty[J].J Bone Joint Surg Am,1999,81:2-10.
[10] SPENCE R K,CERNAIANU A C,CARSON J,et al.Transfusion and surgery[J].Curr Probl Surg,1993,30:1101-1180.
[11]覃健,余存泰,徐中和,等.全髋关节及全膝关节置换术后隐性失血的临床影响[J].中华骨科杂志,2006,5(26):323-326.
东南大学学报(医学版)2011年5期
