影像学检查预测股骨头坏死塌陷的作用分析
庄至坤 吴昭克 唐立明
股骨头坏死是骨科常见的疑难疾病,其自然进展中多出现股骨头塌陷,是导致髋关节功能受限或丧失的主要原因,致残性高。股骨头发生坏死后,其修复也随之进行;但这种修复过程不完全一致,处在死骨与活骨交界处的坏死骨小梁已进入修复期,而处在坏死中心部位的骨小梁尚未修复,此时由于修复不全而出现骨结构损害和力学性能降低,最终导致股骨头塌陷[1]。塌陷是疾病性质转归的关键。有资料表明,约87%的股骨头从塌陷开始至需行全髋关节置换的间隔时间为24个月[2]。目前全髋关节置换对中青年中长期疗效仍难以预料,Babis等[3]报道40岁以下的全髋关节置换15年的保存率为54%~85%。相当比例的青年患者将要接受1次或多次关节翻修,对社会和患者均造成巨大的经济和精神负担。因此,如何准确地预测股骨头塌陷的高危及低危状态,对于治疗方案的选择具有十分重要的作用。本文对影像学检查在预测股骨头坏死塌陷的作用做初步的总结分析。
1 X线片检查对股骨头坏死塌陷的预测作用
X线片分期系统是评价股骨头坏死程度最常见的手段。坏死灶的大小对于股骨头坏死是否发生塌陷有重要指示作用。Kerboul等[4]在股骨头坏死的早期X线片上测量坏死角度,认为在髋关节正侧位片上如坏死角度之和>200°,塌陷的概率较大。郭东辉[5]认为,股骨头坏死塌陷与软骨下骨厚度密切相关,股骨头坏死后,软骨下骨的承载力下降,当软骨下骨厚度<3mm时,股骨头坏死塌陷的风险最高。Sugano等[6]通过计算髋关节正侧位X线片上坏死面积占整个股骨头面积的比例进行塌陷预测,发现坏死面积比例>43%者塌陷的可能性大。但是X线片的影像为多层面重叠,这将在一定程度上影响坏死范围的显示。现阶段,股骨头坏死的分期系统除范围大小外,多加进了坏死区域范围。ARCO分期中,Ⅱ型及Ⅲ型中均加入内侧型、中央型及外侧型等病变部位。庞智辉等[7]根据股骨头应力和坏死分布特征,结合2001年日本骨坏死研究会修订的股骨头坏死的分型标准,创立了蛙位分型,并通过系列研究观察,发现股骨头坏死C1、C2型塌陷率高,保髋手术效果不佳。换言之,若坏死病变累及股骨头外侧柱及外侧壁,塌陷的概率相当高(图1)。
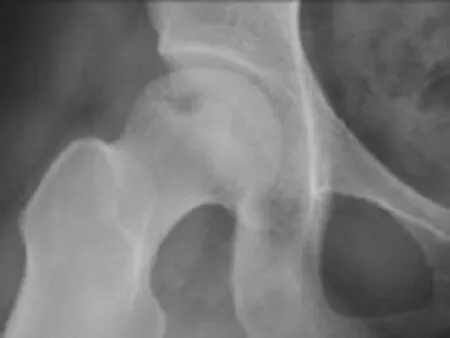
图1 病变累及股骨头外侧柱及外侧壁
2 CT表现对股骨头坏死塌陷的预测作用
CT表现对股骨头坏死塌陷的预测价值常被忽略。早在20世纪80年代,Ficat[8]通过对骨坏死病理组织学的研究发现,当坏死灶波及软骨下骨时,软骨下骨会出现被破骨细胞吸收变薄的现象,对有硬化带形成的股骨头坏死,坏死灶囊性变出现在靠近硬化带的位置是危险信号(图2)。刘朝晖等[9]根据坏死灶的CT变化类型将其分为4型:a型,坏死灶形成硬化带,并且在软骨下骨为连续的硬化带;b型,在软骨下骨为不连续的硬化带;c型,软骨下骨下硬化带形成不明显;d型,没有明显硬化带形成,坏死灶呈均匀中低密度影。该研究结果表明,a型无一例发生塌陷,b型塌陷率为63%,c型塌陷率为76%,d型全部塌陷,说明CT显示软骨下骨均匀增厚或明显“焊接”现象是延迟塌陷的因素;而软骨下骨不连续硬化,或没有明显的硬化带形成,骨小梁结构消失,病灶呈均匀中低密度影,是塌陷的危险因素。临床观察也证实,当CT成像上股骨头软骨下骨皮质断裂,则预示着塌陷已经出现或即将出现(图3)。
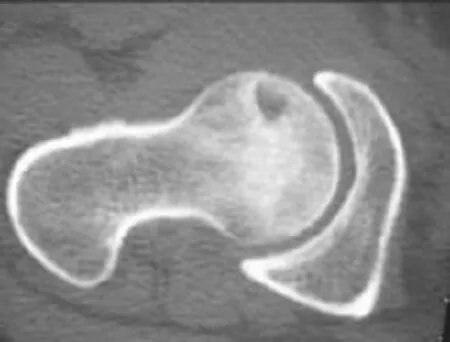
图2 坏死灶囊性变出现在靠近硬化带的位置
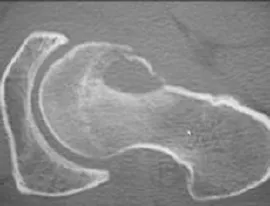
图3 股骨头软骨下骨皮质断裂
3 MRI表现对于股骨头坏死塌陷的预测作用
MRI自1984年运用于股骨头坏死的诊断后,给股骨头坏死带来了革命性的进展。它对股骨头坏死早期诊断的敏感性和特异性已得到广泛认可。MRI可多层面、多方位成像,T1、T2加权像相结合可清楚显示坏死界限,压脂像可清楚显示骨髓水肿情况。股骨头坏死在坏死区域与正常骨质间存在“线样征”,使得MRI能清楚地勾画坏死区的轮廓,精确测量坏死的大小。许多学者根据股骨头坏死的MRI表现进行塌陷预测取得了较好的结果。Koo等[10]采用MRI对坏死的股骨头进行扫描,在冠状面和矢状面中线位图像上画出T1加权像的坏死角度,计算塌陷指数[塌陷指数=(冠状位坏死角度/180)×(矢状位坏死角度/180)],认为坏死面积<30%为塌陷低危组,30%~40%为中危组,而>40%为高危组。Sugano等[6]根据T1加权像正中冠状位显示的坏死范围,将股骨头坏死分为3型,A型为坏死区不超过股骨头负重区的内1/3,B型为不超过股骨头负重区的内2/3,C型为坏死超过股骨头负重区的2/3,结果C型2~5年后全部塌陷。张延伟等[11]认为,低信号代表脂肪,包含一种渗出的蛋白酶样物质,还可能有钙化,低信号的下层则为纤维组织、血管组织及组织细胞浸润组成。王刚等[12]的研究显示,低信号区平均骨小梁宽度较低,骨小梁之间离散程度大,机械强度低,易发生微骨折和塌陷。MRI上见横贯股骨头低信号带提示高塌陷风险(图4)。MRI压脂像骨髓水肿征象是判断股骨头塌陷风险的重要标志。Sakai等[13]报道股骨头坏死反应的变化伴随积液增加,沿坏死边界的血管扩大和骨髓水肿,可能代表着股骨头塌陷后的反应进程中的一种炎症改变。他们提出即使影像学上没有股骨头塌陷,MRI上骨髓水肿的出现可能象征着股骨头在微观水平上已经开始塌陷。何伟等[14]依据冠状位扫描的STIR图像将骨髓水肿分为3级,0级:无骨髓水肿或局限在病灶内;1级:骨髓水肿局限于股骨头及股骨颈区;2级:骨髓水肿自股骨头延伸至股骨粗隆下。并指出股骨头坏死Ⅰ~Ⅲ期与骨髓水肿分级呈正相关,随病变程度的加重,骨髓水肿分级平均秩序逐渐加大,提示随着病情加重,骨髓水肿的发生概率和范围也在增加。因此骨髓水肿范围的扩大提示股骨头塌陷风险增加(图5)。从临床角度看,对高危患者及髋关节疼痛者应尽早行MRI检查,以早期确诊,笔者认为早期股骨头坏死MRI表现符合下述条件者定为高危塌陷:①塌陷指数>40%;②出现横贯股骨头低信号带; ③骨髓水肿。
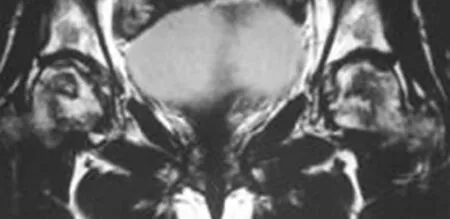
图4 横贯股骨头低信号带
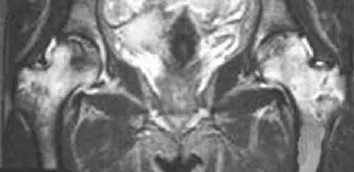
图5 骨髓水肿
影像学检查对于预测股骨头坏死塌陷十分重要,X线片、CT、MRI各有优缺点,应联合应用。但同时也应该认识到,单纯依靠影像学检查而脱离临床是不严谨的。疼痛的发生及持续时间等临床表现亦是判断股骨头塌陷的重要依据。疼痛一般与塌陷有关,疼痛突然出现或明显加重是塌陷或不稳定发生的时间标志[15]。股骨头坏死患者出现髋关节疼痛,并合并以上所述的高塌陷风险影像学指标,需考虑尽早行手术干预,尽可能保留自身关节以得到良好的远期效果。影像学检查结合临床,才能发挥最大的预测作用。充分认识塌陷、预测塌陷,防治塌陷、采用个体化的治疗手段是股骨头坏死治疗成功的前提。
[1]刘又文, 高书图, 张宏军, 等. 股骨头缺血坏死的塌陷预测分析. 医药论坛杂志, 2008, 29(2): 1-3.
[2]Lieberman JR, Berry DJ, Mont MA, et al. Osteonecrosis of the hip: management in the 21st century. Instr Course Lect,2003, 52: 337-355.
[3]Babis GC, Soucacos PN. Effectiveness of total hip arthrolasty in the management of hip osteonecrosis. Orthop Clin North Am, 2004, 35(3): 359-364.
[4]Kerboul M, Thomine J, Postel M, et al. The conservative surgical treatment of idiopathic aseptic necrosis of the femoral head. J Bone Joint Surg(Br), 1974, 56(2): 291-296.
[5]郭东辉. 股骨头软骨下骨厚度与塌陷的相关性研究. 河北医科大学硕士学位论文, 2009.
[6]Sugano N, Takaoka K, Ohzono K, et al. Prognostication of nontraumatic avascular necrosis of the femoral head.Signi fi cance of location and size of the necrotic lesion. Clin Orheop Relat Res, 1994, (303): 155-164.
[7]庞智辉, 何伟, 张庆文, 等. 中药辅助改良减压植骨内稳定术治疗围塌陷期激素性股骨头坏死. 中国中医骨伤科杂志, 2009, 17(1): 30-33.
[8]Ficat RP. Idiopathic bone necrosis of the femoral head.Early diagnosis and treatment. J Bone Joint Surg Br, 1985,67(1): 3-9.
[9]刘朝晖, 李子荣, 孙伟, 等 . 基于 MRI、CT不同层面和位像形态学依据回顾性分析双侧股骨头坏死塌陷的危险因素. 中国组织工程研究与临床康复, 2008, 12(22):49-52.
[10]Koo KH, Kim R. Quantifying the extent of osteonecrosis of the femoral head: a prospective study with MRI. J Bone Joint Surg (Br), 1997, 79: 312-219.
[11]张延伟, 周伟生. 影像学预测股骨头坏死塌陷的研究进展. 医学影像学杂志, 2005, 15(5): 29-30.
[12]王刚, 张新, 孙磊, 等. 非创伤性股骨头缺血性坏死的磁共振影像与多平面骨组织计量学的对照研究. 白求恩医科大学学报, 1998, 24(4): 423-424.
[13]Sakai T, Sugano N, Nishii T, et al. MR fi ndings of necroticlesions and the extralesional area of osteonecrosis of the femoral head. Skeletal Radiol, 2000, 29(3): 133-141.
[14]何伟, 曾勤, 张庆文, 等. 非创伤性股骨头坏死骨髓水肿与疼痛分级及坏死分期相关性研究. 中国修复重建外科杂志, 2008, 3(3): 299-302.
[15]何伟, 李勇, 张庆文, 等. 自体或同种异体腓骨联合打压植骨治疗股骨头坏死的初步研究. 中国修复重建外科杂志, 2009, 23(5): 530-532.

