碘海醇在冠脉介入治疗中对肾功能的影响及相关护理
赵玉勤 陶红 张俊 王艳 赵佳 叶剑文 杨军
(湖北省襄阳市中心医院心血管内科,湖北 襄阳 441021)
碘海醇在冠脉介入治疗中对肾功能的影响及相关护理
赵玉勤 陶红 张俊 王艳 赵佳 叶剑文 杨军
(湖北省襄阳市中心医院心血管内科,湖北 襄阳 441021)
目的探讨低渗造影剂碘海醇对冠脉介入治疗患者肾功能的影响,以及水化对肾功能的影响,并总结护理要点。方法将320例冠脉介入患者按肾功能情况分为肾功能正常组(A组)和肾功能轻度损害组(B组)。其中,A组190例分为水化组90例和对照组(非水化组)100例;B组130例分为水化组74例和对照组56例。水化组术前术后静脉补充0.9%氯化钠注射液,对照组不额外静脉补液。术前及术后第1天、第3天、第6天监测血肌酐(Scr)、尿素氮(BUN)、尿量并实施相关的护理措施。结果A组患者术后第1天、第3天的BUN和Scr与造影前相比,差异无显著意义(P>0.05)。B组患者术后第1天、第3天对照组的BUN和Scr显著高于造影前水平(P<0.05);与水化组相比,对照组术后第1天、第3天的BUN和Scr也明显升高,差异有显著意义(P<0.05)。对照组中术后第6天的BUN和Scr较其术后第1天显著降低(P<0.05)。结论碘海醇对肾功能有损害的患者影响较大,采取合理的水化和精心的护理可以减轻对肾功能的损伤,减少造影剂肾病的发生。
冠脉介入治疗 碘海醇 肾功能 造影剂肾病
随着冠心病介入治疗技术的成熟与普及,造影剂的使用不断增加,造影剂的肾毒性也日益受到关注,造影剂肾病已成为临床介入治疗中的常见合并症。造影剂几乎完全通过肾脏排泄,对肾功能有一定的影响,非离子型水溶性造影剂如低渗和等渗造影剂,对肾功能的影响较小,目前已广泛应用于心导管检查及治疗中[1]。为了解冠脉介入治疗中造影剂的肾脏毒性,以便更好地保护肾脏功能,我们观察了碘海醇对320例冠脉介入治疗患者肾功能的影响,并进行了分析总结。报告如下。
1 资料与方法
1.1 一般资料 320例均系我院2008年10月~2010年10月住院行冠脉介入患者(冠脉造影和经皮冠脉内球囊扩张成形术及支架植入术)。其中,男206例,女114例,年龄34~76岁,平均年龄(54.6±14.2)岁。所有患者按肾功能情况分为肾功能正常组(A组)和肾功能轻度损害组(B组)。将A组190例(Scr<83.3μmol/L)再分为水化组90例和对照组(非水化组)100例;B组130例(83.3μmol/L≤Scr≤178μmol/L)也分为水化组(74例)和对照组(56例)。水化组术前静脉补充0.9%氯化钠注射液500 ml,术后根据患者造影剂用量及心功能情况补充0.9%氯化钠注射液1 000~3 000 ml,对照组不额外静脉补液。排除标准:血肌酐>178μmol/L、不明原因血尿及有活动性出血者、碘造影剂严重过敏史、恶性肿瘤患者。
1.2 方法 常规消毒、穿刺,连接造影剂于三联三通板及环柄注射器上,插管核实导管位置是否合适时,试验性注射造影剂3~5 ml,确定导管插入到位后,轻轻抽造影剂注射器见回血,监测冠状动脉口压力,调整导管床位置,以不同体位记录冠状动脉造影图像。造影剂均选用碘海醇(江苏扬子江制药有限公司生产),单纯冠脉造影每人用量约50~100 ml。行PTCA加支架植入术的患者每人用量约150~300 ml。320例患者术前及术后第1天、第3天、第6天监测Scr、BUN、尿量并实施相关的护理措施。造影剂肾病诊断标准为造影后72 h内肌酐升高44.5μmol/L或较基础值上升25%,并排除心衰、脱水、肾毒性药物应用等其他影响因素[2]。
1.3 护理 冠脉介入手术前应详细评估患者的身体状况,若患者适合行冠脉介入治疗,应向患者及家属做好解释工作,以减轻患者的思想顾虑,消除恐惧紧张心理,取得他们的合作。术前准备工作要细致,特别是碘过敏实验,一定要详细观察,出现造影剂过敏等不良反应后及时向医生汇报并处理,以免出现意外。术前静脉输液和术后补液要向患者及家属告知目的主要是加快造影剂的排除,减少造影剂肾病的发生,以免引起患者的误解。特别是术后,不仅要观察患者术后伤口有无出血及血肿,患者有无胸闷、胸痛等不适,还要观察患者尿量的情况,若小便较少,告知医生并处理,而且要监测肾功能情况,以便及时向患者及家属做好解释。避免不必要的医疗纠纷的产生,从而最大限度地保障患者的生命安全。
1.4 统计学方法 计量数据的比较采用t检验,计数资料率的比较采用卡方检验,所有数据采用SPSS 13.0统计软件分析,以P<0.05为差异有显著意义。
2 结果
2.1 两组造影剂肾病发生率比较 A组有2例发生造影剂肾病,发生率为1.1%(2/190);B组造影剂肾病发生率为11.5%(15/130),两组比较差异有显著意义(χ2=16.87,P<0.01)。其中,水化组造影剂肾病发生率为5.4%(4/74),对照组造影剂肾病发生率为19.6%(11/56),两组相比差异有显著意义(χ2=6.33,P<0.05),其中有2人需要行血液透析治疗。
2.2 碘海醇对肾功能的影响(表1,2)

表1 A组手术前后肾功能变化
表1示:造影前,水化组和对照组的BUN和Scr相比差异无显著意义(P>0.05),介入手术后的第1、3、6天两组的BUN和Scr与造影前相比,差异也无显著意义(P>0.05)。
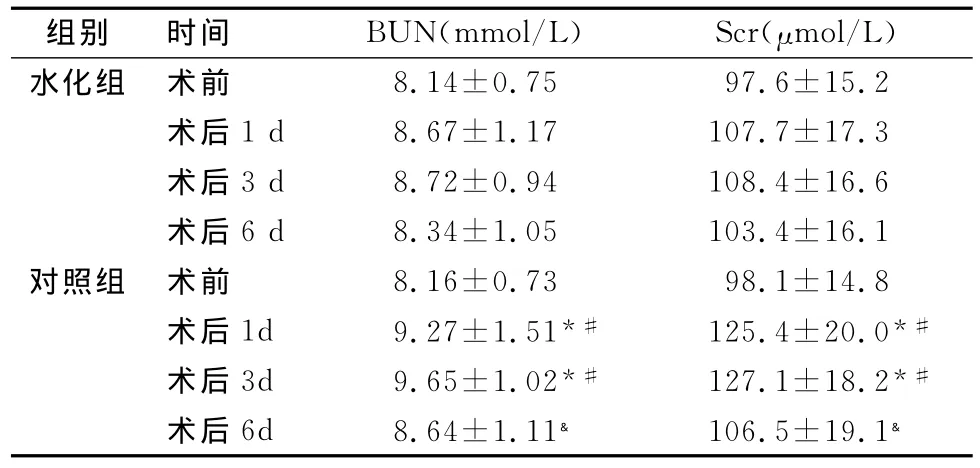
表2 B组手术前后肾功能变化
表2示:造影前,水化组和对照组的BUN和Scr相比差异无显著意义(P>0.05),介入手术后第1天、第3天对照组的BUN和Scr显著高于造影前水平(P<0.05);与水化组相比,对照组术后第1天、第3天的BUN和Scr也明显升高,差异有显著意义(P<0.05),对照组中术后第6天的BUN和Scr较术后第1天显著降低(P<0.05)。
3 讨论
造影剂肾病是医源性急性肾功能衰竭的重要原因。近年来,随着冠状动脉介入治疗的广泛开展,造影剂肾损害越来越受到重视。冠心病患者多合并其他基础病,如糖尿病、高血压以及心、肾功能不全等;血管紧张素受体转换酶抑制剂和阿司匹林等药物的使用,增加了在行冠状动脉介入诊治时发生造影剂肾病的可能性[3]。由于所用的造影剂不同,文献报道的造影剂肾病的发病率也不同。大多数研究表明,肾功能不全是发生造影剂肾病最重要的危险因素[4]。对老年人、动脉硬化需行冠脉介入术患者,常用造影剂是低渗或等渗非离子型造影剂。碘海醇为低渗性造影剂,其渗量浓度约为780 mmol/L,绝大多数于24 h内从尿中以原型排出。
造影剂可引起的急性肾功能损伤机制,主要表现为造影后肾小管上皮细胞出现损害和临床上出现糖尿和酶尿。电镜下近端肾小管上皮细胞空泡变形,也支持造影剂对近端肾小管直接毒性。当注入造影剂后可引起肾脏血液动力学的双向改变,开始肾脏血流暂时性增加,以后则持续肾血流减少。另外,造影剂可引起各种血管活性物质如前列腺素、一氧化氮、内皮素或腺苷代谢物的变化,均可引起血流再分布[5]。典型的造影剂肾病发病特征为应用造影剂24~48 h内Scr开始升高,3~5 d达高峰,7~10 d肾功能可恢复正常,其中,25%~30%的患者可能转为慢性肾功能不全,甚至需要维持肾脏替代治疗[6]。这与我们的观察结果基本一致。我们研究发现,肾功能不全患者冠脉介入手术后BUN和Scr会升高,未使用水化组升高更明显,而碘海醇对肾功能正常患者影响较小。静脉水化的预防作用可能在于它能对抗肾素-血管紧张素系统,降低造影剂在血液中的浓度,从而减缓肾脏血管的收缩,并能增加尿量,减轻肾小管的阻塞[7]。故采用静脉水化组患者碘海醇对肾功能影响减小。
[1]张震洪,甘树广,张耿新.碘海醇对肾功能的影响及相关因素分析[J].岭南心血管病杂志,2004,10(5):355-356.
[2]吉俊,丁小强.造影剂肾病预防的研究进展[J].中国临床药学杂志,2007,16(4):262-266.
[3]高亢,杨明,王青,等.慢性肾功能不全患者应用碘克沙醇临床报告[J].首都医科大学学报,2008,29(6):758-761.
[4]Liistro F,Falsini G ,Bolognese L.The Clinical burden of contrast rnedia-induced nephropathy[J].Ital Heart J,2003,4(10):668-676.
[5]Dangas G,Iakovou I,Nikolsky E,et al.Contrast-induced nephropathy after percutaneous coronary interventions in relation to chronic kidney disease and hemodynamic variables[J].American Journal of Cardiology,2005,95(1):13-19.
[6]Gruberg L,Mehran R,Dangas G,et al.Acute renal failure requiring dialysis after percutaneous coronary interventions[J].Cathet Cardiovasc Interv,2001,52:409-416.
[7]田鑫,莫黎红,田素良.碘海醇造影剂对慢性肾脏病肾功能的损害及预防[J].兵团医学,2010,24(2):57-59.
Percutaneous coronary intervention Iohexol Renal function Contrast induced nephropathy
陶红
R473.5,R472
A
1002-6975(2011)17-1578-03
赵玉勤(1973-),女,湖北,本科,主管护师,从事心血管介入及临床护理工作
2011-04-07)

