新生儿肺透明膜病的多层螺旋CT诊断
河池市人民医院放射科(广西 河池 547000)
韦 学 谭俊扬 胡琪琳 廖保荣
新生儿肺透明膜病的多层螺旋CT诊断
河池市人民医院放射科(广西 河池 547000)
韦 学 谭俊扬 胡琪琳 廖保荣
目的 探讨新生儿肺透明膜病的螺旋CT征象特点,分析其发病机制及临床表现,通过复习文献,提高对该病的认识。方法分析我院自2008年5月至2011年3月具有完整资料的肺透明膜病18例,着重分析多层螺旋CT对其肺部的病灶显示能力及影像学特征。结果本组病例中全部出现双肺透亮度降低的磨玻璃样影及小颗粒样影,其中合并出现支气管充气造影征12例,白肺改变1例,气胸4例,纵隔气肿2例,其中1例合并颈部软组织内气肿。合并肺出血1例。结论新生儿肺透明膜病多层螺旋CT表现有一定的特征性,可为临床提供重要的影像学依据。
螺旋CT;新生儿;肺透明膜;诊断
新生儿肺透明膜病(pulmonary hyaline membrane disease of newborn PHMD)是引起新生儿早期呼吸困难的常见原因之一,主要临床表现为呼吸困难并进行性加重,无明显特征性;常给临床及时作出合理治疗方案带来极大的困难;而肺透明膜病又是新生儿尤其是早产儿主要的死亡原因之一;因此对该病早期诊断及鉴别诊断与治疗极为重要。我们回顾性分析了我院自2008年5月至2011年3月的具有完整资料的肺透明膜病18例,着重分析多层螺旋CT对肺部的病灶显示能力及影像学特征,以提高螺旋CT对新生儿肺透明膜病诊断符合率以及鉴别诊断能力。对临床治疗方案的制定具有一定的指导意义。
材料与方法
1.1 材料本组新生儿肺透明膜病18例中,男12例、女6例。顺产6例,剖宫产12例。孕周小于35周14例,大于35周4例。最早为出生为后1小时进行检查,最长为出生后96小时进行检查;出生后出现窒息6例;所有病例均在1至9小时内出现不同程度呼吸困难,出现三凹征12例,紫绀5例;
1.2 方法18例患者均采用西门子公司生产的SOMATOM Emotiom 16层螺旋CT进行胸部扫描;采用层厚为5mm,螺距为1.0的容积扫描,以肺窗及纵隔窗显示并进行MPR重建;对所得数据进行观察分析。
结 果
本组病例中全部出现双肺透亮度降低的磨玻璃样影及小颗粒样影,其中合并出现支气管充气造影征12例,白肺改变1例,气胸4例,纵隔气肿2例,其中1例合并颈部软组织内气肿。合并肺出血1例,
讨 论
3.1 病因与发病机制肺透明膜病系II型肺泡细胞发育不成熟,使肺表面张力物质合成不足,于呼气期不能保持肺泡内残气,影响肺泡的稳定性而导致进行性呼气性肺泡萎陷。由于缺氧,肺泡壁毛细血管通透性增加,血浆渗入肺泡腔内产生纤维蛋白沉积。随着呼吸运动,纤维蛋白被推向肺泡壁及肺泡管等管壁而形成透明膜[1]。
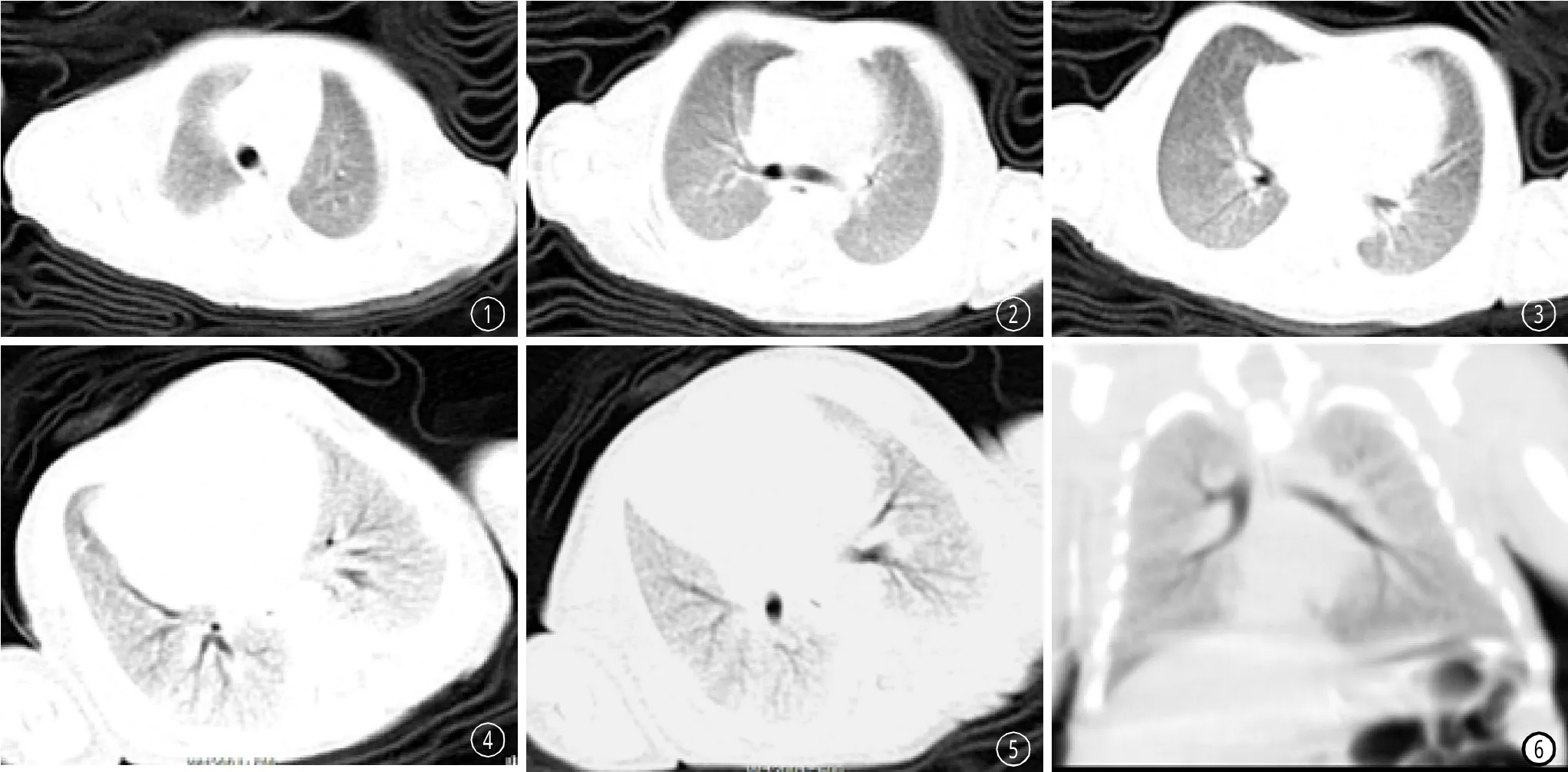
图1-3 女,孕30周,生后4小时出现呼吸困难入院,呈吸气性三凹征,双肺听诊无啰音。两肺弥漫细颗粒影及毛玻璃样改变,以两下肺较重;右上叶可见支气管充气造影征。图4-6 男、孕31W,体重1.6KG,生后5小时出现呼吸困难并进行性加重,出现三凹征。细支气管充气征明显,两肺弥漫的毛玻璃样及细颗粒样高密度影融合呈白肺改变。
3.2 临床表现新生儿出生时呼吸正常,于生后1-3小时出现呼吸困难并进行性加剧,可出现紫绀,三凹征,病情进展快,如未及时处理可于1-2天内或几小时内死于呼吸衰竭。肺出血为其常见并发症,常可导致死亡,如果能度过危险期可有自愈倾向,其病情约需3天, 有研究认为,X线中出现云絮状影是提示本病合并肺出血的可靠征象[7]。
3.3 多层螺旋CT表现特征
3.3.1 以肺野透亮度降低为主要表现的磨玻璃样及小颗粒样高密度影;小颗粒样影密度较低,边界尚清,呈广泛分布,需仔细观察才能发现;可遍及两肺,但以两下肺及胸膜下改变明显。主要是广泛萎陷的肺泡在充气扩张的支气管衬托下呈细小颗粒状,由于两肺上叶发育成熟较下叶早,故下肺野病变相对较重。
3.3.2 支气管充气征 由于肺泡的萎陷,正常充气的支气管在肺野透亮度降低的衬托下表现为充气支气管造影征。本组18例出现支气管造影征高达12例,结合文献报道,支持支气管充气造影征对诊断新生儿肺透明膜病具有特征性[2]。
3.3.3 本组病例中出现3例气胸和2例纵隔气肿,据文献报道,这应与间质性肺气肿的产生有密切联系,其主要由于肺泡萎陷使末梢气道张力增加,与周围间隙形成明显的压力差,致使末梢气道逸入肺间质形成间质性肺气肿,而间质性肺气肿可破入胸腔或沿气管支气管束间质进入纵隔,从而形成气胸及纵隔气肿。
3.3.4 本组出现1例肺出血,主要表现为右下肺边界清晰的斑片状高密度影。仅限于右下肺,患儿于两周后治愈出院。
3.4 鉴别诊断主要与新生儿湿肺病及新生儿未成熟肺鉴别
3.4.1 新生儿湿肺病与肺透明膜病在影像学表现上虽然有重叠之处,均可出现肺透亮度降低改变、细小结节及腺泡结节影,多数学者研究表明湿肺病极少出现支气管造影征[4];而且湿肺病临床表现出现较肺透明膜病就早,预后较好,且多见过成熟儿。而新生儿肺透明膜病发病晚,且多见于早产儿及低体重儿。根据影像学及临床表现对二者不难作出鉴别[3]。
3.4.2 新生儿未成熟肺可出现弥漫性小颗粒状的阴影,其病理上为未成熟肺上皮细胞构成增厚的肺泡壁。在临床上多无呼吸困难,不难鉴别。
综上所述,笔者认为以肺野透亮度降低为主要表现的磨玻璃样改变及小颗粒样高密度影、支气管充气征等征象和迅速的动态变化反映了新生儿肺透明膜病的病理特点,在整个肺透明膜病的发展过程中均是不可或缺的影像学表现,唯有综合考虑并结合病史、临床表现及血气分析方可较及时、准确诊断本病。随着螺旋CT的扫描技术不断改进及扫描时间的不断缩短;新生儿胸部CT扫描检查将越来越受到临床医生的接受及广泛应用[4.5.6]。
1.荣独山. X线诊断学[M].上海。上海科技出版社,1993:57—58.
2.金新安,侯仲军,陈伟,等. 新生肺透明膜病的多层螺旋CT与X线平片对照[J]. 实用放射学杂志,2009,25(1).1639-1641.
3.康江河,段少银,梁昆如,黄锡恩,等.新生儿湿肺症的螺旋CT诊断(附15例报告),2004年全国医学影像技术学术会议论文汇编[C]:218-221.
4.欣贤.新生儿肺透明膜病67例X线分析[J].徐州医学院学报,2003, 23(4);360—361.
5.藏达,徐坚民,文飞球,等.新生儿肺透明膜病的X线诊断与临床分析[J].中国实用儿科杂志,2004,19(7):428—429.
6.梁秀梅,苟正权.新生儿肺透明膜病的临床x线诊断(附4例x线及病理分析)[J].实用放射学杂志,2003,19(12):1150-1152.
7.贺明礼. 新生儿肺透明膜病X线病理分析[J]. 实用放射学杂志,1999, (10):610-611.
The MSCT Diagnosis of Neonatal Hyaline Membrane Disease
WEI Xue, TAN Jun-yang, HU Ji-lin, et al. Department of Radiology, the People’s Hospital of Hechi City, Hechi Guangxi 547000, China
ObjectiveTo explore the Spiral CT signs of neonatal hyaline membrane disease.Analysis its Pathogenesis and clinical manifestation through literature review in order to improve the understanding of the disease.MethodsAnalyze our hospital 18 cases of neonatal hyaline membrane disease from May 2008 to March 2011 especially focus on the multislice CT imaging features.Results Grinding glass phenomenon of double lung among all cases, including air-filled bronchi imaging levy in 12 cases, white lung change 1 case,pneumothorax 4 cases, pneumomediastinum 2 cases, among them, including Neck soft tissue emphysema 2 cases. pulmonary hemorrhage 1 case.ConclusionThe MDCT performance of neonatal hyaline membrane disease has certain characteristic, and can supply the evidence for imaging diagnosis this lesion.
Spiral CT; neonatal hyaline membrane disease; diagnosis
R722.12;R814.42
A
10.3969/j.issn.1672-5131.2011.06.010
韦 学,男,医学影像,主治医师,放射科副主任,主要研究方向为肺部弥漫性病变的影像诊断及CTA的成像技术及临床应用。
韦 学
book=36,ebook=194
2011-07-26

