血管腔内成形术联合干细胞移植治疗糖尿病足的临床观察
赵立峰 时利平 黄志勇 冯家庆 蒋建玲
糖尿病足(diabetic foot,DF)是糖尿病的致残、致死的主要原因,尤其下肢动脉硬化闭塞导致组织缺血是截肢致残的主要因素。我们尝试应用经皮血管腔内成形术(pereutaneous transluminal angioplasty,PTA)与自体外周血干细胞(autologous peripheral blood stem cells APBSC)移植术联合治疗,疗效优于这两种方法的单独使用。现报道如下。
1 资料与方法
1.1 临床资料
2006年8月~2010年12月收治住院并明确诊断为糖尿病足的患者45例,男性29例,女性16例,年龄(63.8±4.6)岁,患肢33条,所有患者均为超声多普勒检查提示下肢动脉病变来介入科就诊或转入。分组:PTA+APBSC治疗14例,患肢19条(联合组);APBSC治疗10例,患肢14条(APBSC组);PTA治疗21例,患肢31条(PTA组)。3组间年龄、溃疡的Wagner临床分级差异无统计学意义。见表1。
表1 各组间一般情况比较(±s)
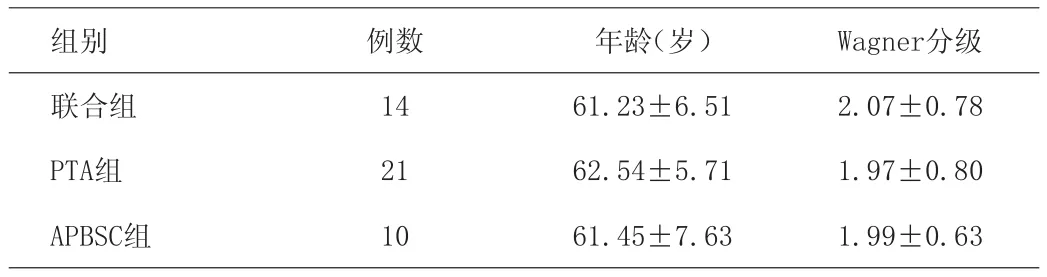
表1 各组间一般情况比较(±s)
组别 例数 年龄(岁) Wagner分级联合组 14 61.23±6.51 2.07±0.78 PTA组 21 62.54±5.71 1.97±0.80 APBSC组 10 61.45±7.63 1.99±0.63
1.2 治疗方法
所有患者均给予抗炎、扩张血管、控制血糖及局部清创换药等常规内科治疗。
PTA操作技术:动脉狭窄均仅采用PTA或支架置入治疗,力求最大限度缩小患肢缺血范围,以增加干细胞局部分布浓度。实施经皮动脉腔内支架置入术(PTAS)治疗髂-股动脉狭窄或闭塞性病变,经皮腔内球囊成形术治疗腘窝动脉以下病变,建立下肢主干血管的通畅通道。
干细胞移植:PTA术后7~10d,使用粒细胞集落刺激因子皮下注射5d,监测外周血白细胞升至(31~67)×109/L,CD34+细胞达到1~4个/µL时分离、采集干细胞。Kalka等[1]研究发现肢体缺血的治疗应重视内皮祖细胞在缺血组织的归巢和在原位分化,因此采用的缺血肢体局部肌肉注射的方法可能是解决此问题的有效方法。所有患者均行患肢缺血局部肌肉注射。将采集的单个核细胞配制成109/mL的细胞混悬液100mL。沿缺血下肢动脉走行采取多点肌肉注射,每点注射0.5~1mL,注射间距为<3cm。其次,依据PTA术后造影将干细胞种植于缺血区而不是无供血区或坏死区;对于主干已开通的病变动脉沿其外侧0.5cm,间距1.5~2.5cm多点种植,利于其在狭窄时形成有效侧支循环。
1.3 观察指标
显效:足部血液循环明显改善,溃疡面有新鲜血液渗出或短期愈合或较大溃疡面积缩小50%以上,临床症状基本消失;有效:术后足部血液循环改善,溃疡、坏疽有效控制,临床症状改善或减轻,保肢成功或截肢平面下移;无效:截肢平面无变化或上移。随访并记录各组1、3、6个月的治疗效果。
1.4 统计方法
详细记录各组治疗前后的指标数据,采用SPSS13统计软件进行数据分析,计数资料采用x2检验,计量资料采用t检验,P<0.05为差异有统计学意义。
2 结果
近期治疗效果在临床主要体现为病变血管的再通、截肢率和截肢平面的降低以及患肢溃疡的愈合情况。结果见表2,表3。
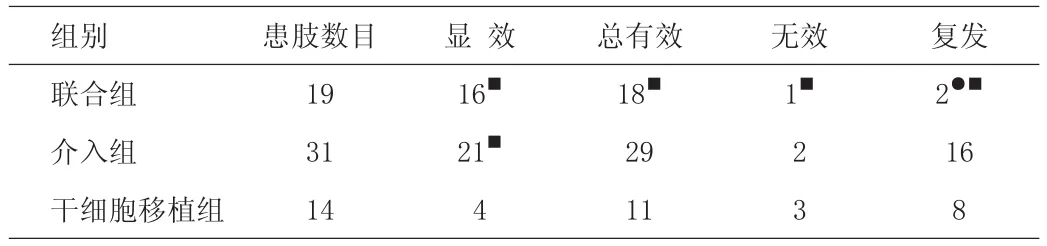
表2 各组间疗效比较(条)
从表2、表3可以看出,联合组6个月内疗效明显优于PTA组和APBSC组(P<0.05);PTA组和联合组短期(1个月)疗效优于APBSC组,而介入组与APBSC组3个月后的疗效无明显差异,但6个月内PTA组复发率呈上升趋势,APBSC组则呈下降趋势;于患肢缺血早期进行干细胞移植疗效明显优于晚期(P<0.05)。
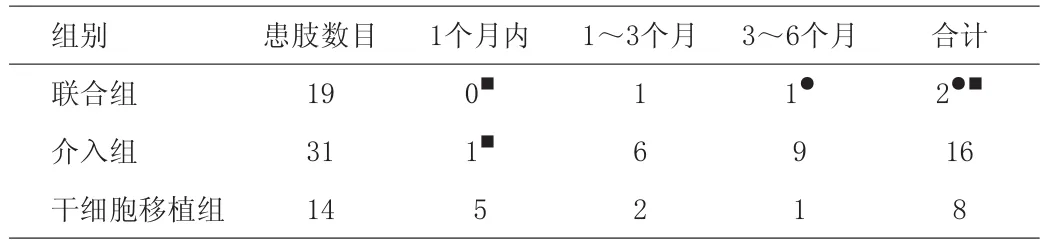
表3 各组间不同时间段复发率比较(条)

表4 干细胞移植组内不同Wagner分级间的疗效比较(条)
3 讨论
由于内皮祖细胞移植后形成血管需要一定的时间,并且在此期间内需要一定的营养支持和诱导环境。因此自体干细胞移植对下肢缺血的早期和缺血代偿期的疗效明显好于缺血失代偿期的组织坏疽期(见表4),这与文献报道一致[2-3]。干细胞移植组中无效的3例患者均有不同程度的股浅动脉以上的高位闭塞,提示可能为:①下肢主干动脉的闭塞并不能通过干细胞移植形成的侧支循环得以代偿;②由于主干血管的闭塞造成组织灌注不足,进而导致移植后的干细胞因缺乏必要的营养而死亡,移植失败。吴雁翔等[2]对随访满6个月的61例患者进行效果评估,其中有9例患者疗效不显著,2例患者病情加重,分析病例发现均存在股动脉段血管闭塞,这与本研究结果相符。Hamano等[4]认为,在下肢缺血模型,局部注射1×109/mL浓度的骨髓悬液总体积10μL是合适的。赵玉国等[5]应用总体积50mL、浓度为1×109/mL的骨髓悬液注射于缺血下肢内收肌和腓肠肌的七个位点,同样取得明显的治疗作用,证实了自体干细胞移植后的新生血管量与悬液浓度有关而非剂量依赖性。因此局部干细胞浓度是血管生成的关键,而每次从自体获得的干细胞数量是有限的,要想取得更好的疗效就只能缩小移植范围。
本研究联合组在各项观察指标上均优于干细胞移植组,说明PTA术可能有效地解决了上述问题。对于腘动脉以上动脉闭塞性病变,介入治疗的效果是毋庸置疑的,现代的膝下小直径长球囊可以开通足背动脉以上动脉分支,在一定时间内和一定程度上恢复组织灌注,将部分缺血失代偿期病变组织转化为代偿期,同时能够有效的缩小缺血范围,降低缺血平面,提高局部干细胞移植浓度,为干细胞移植后的存活、分化及再生提供营养、支持作用,从而提高干细胞移植的成功率。
糖尿病足血管病变为多发节段性狭窄,PTA是目前治疗下肢缺血性病变的首选方法[6],尤其对急性缺血性病变疗效显著,但是术后再狭窄的发生率较高,发生率为30%~50%[7]。再狭窄是影响PTA远期疗效的主要因素,多发生在PTA术后1~6个月[8]。主要原因是血管对PTA术后所致动脉壁损伤的一种正常或异常过度的组织修复反应,主要包括三个方面:血管回缩与重塑;凝血激活与血栓形成;新生内膜增生。因此说PTA术后再狭窄在理论上是不可避免的。虽然再狭窄的再次PTA的成功率很高(可达95%),但再次成功后仍可能有30%~40%的再狭窄率。
近年来国内外学者已经认识到缺血造成的后果可通过侧支循环的建立和血管的新生得到代偿,治疗性血管新生的概念随即被提出。2002年国外首次成功应用患者自体骨髓干细胞移植治疗缺血性下肢疾病,提示移植4周后开始有新的侧支循环形成,动脉血流明显增加[9]。随后国内外研究进一步证实外周血单个核细胞移植治疗下肢缺血也是一种简单、有效的方法,二者疗效无明显差异[10-12]。移植后4周这个时间恰恰是PTA术后再狭窄最易发生的时段。
研究结果显示,联合组复发率明显低于对照组,很可能由于干细胞移植形成的侧支循环缓解或补偿了因PTA术后再狭窄造成的患肢再次缺血。另外,大部分糖尿病足伴有神经病变,从理论上讲外周血干细胞移植对于神经的修复可能要比骨髓造血干细胞的差。但是我们不能完全否认外周血干细胞对周围神经损伤的修复功能,从肢体外伤性神经损伤的修复上不难得出结论。
以上结果说明PTA通过再通血管,迅速恢复组织灌注,缩小缺血范围,提高APBSC移植的成功率。APBSC移植虽然起效缓慢,但对于PTA不可避免发生的再狭窄,却可以在再狭窄出现前建立狭窄近端和远端流出道间有效的侧支循环,从而降低PTA术后患肢缺血复发率。因此二者联合应用疗效优于其单独治疗。
[1]Kalka C,Masuda H,Takahashi T,et al.Vascular endothelial growth factor(165) gene transfer augments circulating endothelial progenitor cell in human subjects[J].Circ Res,2000,86(12):1198- 1202.
[2]吴雁翔,杨晓凤,王红梅,等.自体外周血干细胞治疗糖尿病下肢血管病疗效观察[J].中国糖尿病杂志,2008,16(9):557-559.
[3]谷涌泉,张建,齐立行,等.自体骨髓干细胞移植治疗慢性下肢缺血94例不同病变分期患者疗效的比较[J].中国临床康复,2005,9(38):7-10.
[4]Hamano K,Li TS,Kobayashi T,et al.The induction of angiogenesis by the implantation of autologous bone marrow cell: a novel and simple therapeutic method[J].Surgery,2001,130(1):44.
[5]赵玉国,金毕,李毅清.自体骨髓干细胞移植诱导血管生成的作用[J].华中医学杂志,2004,28(3):173-174.
[6]张新炎,王鹏,蹇兆成,等.血管腔内联合介入治疗糖尿病足性血管病变[J].当代医学,2010,16(23):416-417.
[7]Williams DO.Radiation vascular therapy :a novel approach to prevent in restenosis.Am J Cardiol,1998,81(7A):18E-20E.
[8]徐克,邹英华,欧阳庸.管腔内支架治疗学[M].北京:科学出版社,2004:177.
[9]Tateishi-Yuyama E, Matsubara H, Murohara T,et a1.Therapeutic angiogenesis for patients with limbischaemia by autologous transplantation of bone marrow cells:a pilot study and a randomized controlled tria1[J].Lancet,2002,360(9331):427-435.
[10]黄平平,李尚珠,韩明哲,等.自体外周血干细胞移植治疗下肢动脉硬化性闭塞症[J].中华血液学杂志,2003,24(6):308-311.
[11]杨晓凤,吴雁翔,王红梅,等.自体外周血干细胞移植治疗62例缺血性下肢血管病的临床研究[J].中华内科杂志,2005,44(2):95-98.
[12]张建,谷涌泉,李建新,等.干细胞移植治疗糖尿病足[J].中国实用内科杂志,2007,27(7):499-501.