高龄结直肠癌患者腹腔镜与开腹手术的安全性比较
王 伟, 尹家俊
结直肠癌是我国发病率较高的恶性肿瘤之一,随着我国老龄化进程的快速发展,罹患结直肠癌的高龄患者也日益增多。高龄老人各脏器功能衰退,且常伴有全身性慢性或隐匿性疾病,因此手术耐受力降低,Schlachta等[1]认为年龄的增加是术后发生并发症的危险因素。传统开放手术的术后并发症发生率和死亡率与年龄的增长呈正相关,相对传统开腹手术,在根治效果无差异的情况下,高龄结直肠癌患者手术的微创化对其恢复较有意义[2]。本研究回顾我院2008年1月至2009年12月所做腹腔镜高龄(≥75岁)结直肠癌根治术26例,并与同期传统开腹手术43例进行对比分析,探讨腹腔镜手术治疗高龄结直肠癌的安全性、可行性及疗效。
1 资料和方法
1.1 一般资料
病例选择自2008年1月至2009年12月在我院成功施行根治性结直肠癌切除术者。术前所有患者均行全结肠镜检查,并经病理学检查证实为结直肠癌。根据患者意愿,分为腹腔镜组(Laparoscopic resection,LR)26例,开腹组(open resection,OR)43例。病例排除标准:(1)年龄<75岁;(2)复发病例;(3)有远处转移或有肠梗阻表现;(4)多发原发癌或合并其他肿瘤;(5)术前曾进行化疗和放疗。
手术由同一手术小组施行。两组的性别、年龄、美国麻醉师协会(ASA)分级、肿瘤Dukes分期、术式和合并症比较均无统计学意义,两组具有可比性(详见表1)。
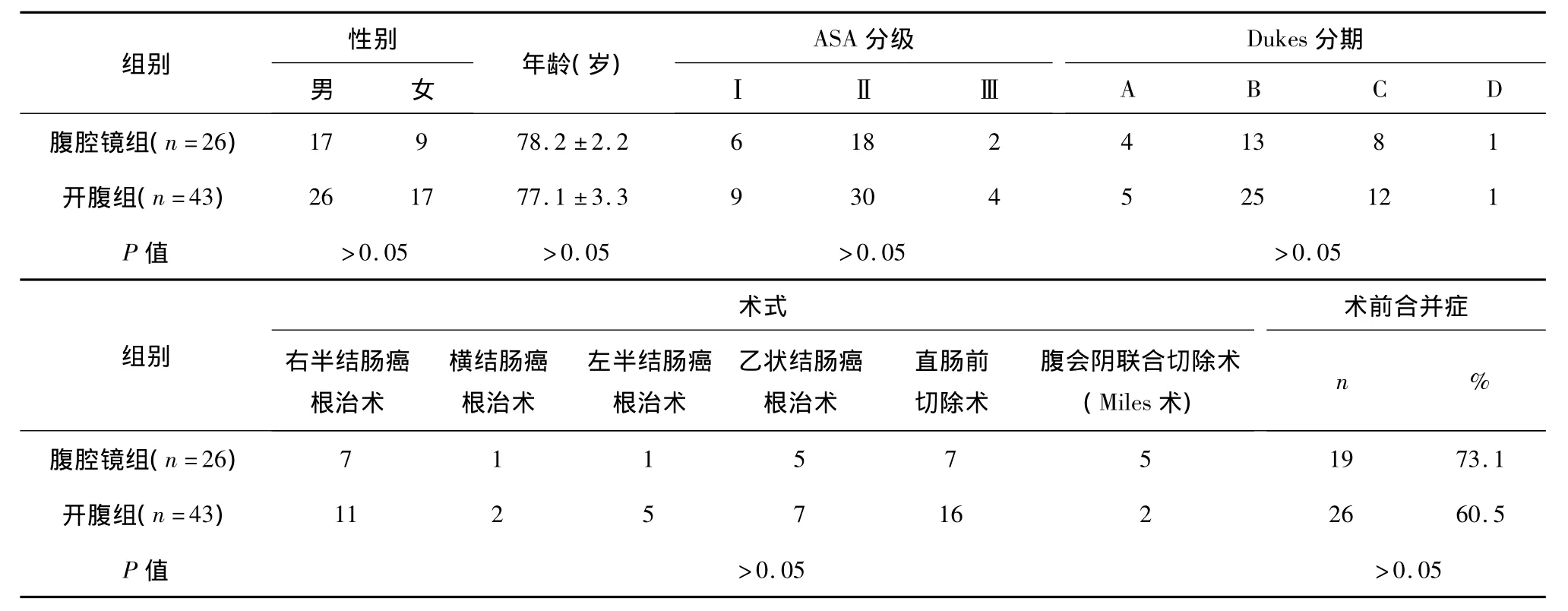
表1 两组结直肠癌根治切除术一般资料比较
1.2 手术方法
1.2.1 开腹组 气管插管全麻,采取腹正中切口,手术遵循肿瘤外科原则,先从根部切除肿瘤所属肠段的主要血供,将该区域的淋巴结和肿瘤所属肠段一起整块切除。右半结肠切除时,肿瘤远近端肠管至少切除10 cm;降结肠癌、乙状结肠癌和高位直肠癌(距肛缘10 cm以上)切除时,肿瘤近端肠管切除10 cm,远端肠管切除5 cm。中低位直肠癌切除遵循全直肠系膜切除术(total mesorectal excision,TME)原则。肠管吻合均采用吻合器吻合。
1.2.2 腹腔镜组 气管插管全麻,CO2气腹,压力10~12 mmHg,手术原则和切除肠管长度与开腹组一致。术中以超声刀解剖血管,骨骼化主干血管根部,以Hem-o-lok夹闭。
右半结肠切除时,首先断扎回结肠血管、右结肠血管及结肠中动静脉右支,然后断开胃结肠韧带,打开升结肠侧腹膜将右半结肠完全游离,作脐上腹正中小切口,在体外完成标本切除和肠管吻合。
左半结肠切除时,首先断扎结肠中动静脉左支、左结肠血管、乙状结肠血管,保留直肠上动脉,切断胃网膜左血管和脾结肠韧带,游离结肠脾曲,打开降结肠后外侧腹膜将降结肠完全游离,作左下腹经腹直肌小切口,在体外完成标本切除和肠管吻合。
直肠前切除时,先断扎肠系膜下动静脉,然后游离乙状结肠和直肠。游离直肠时,用超声刀或电铲在骶前间隙锐性分离,直肠侧韧带以超声刀断开,手术操作遵循TME原则。直肠远端以Endo-GIA断开,作脐下腹正中小切口,在体外完成标本切除,结肠近断端置入圆形吻合器钉帽后放回腹腔,腔镜引导下与直肠远断端吻合。
腹会阴联合直肠切除术腹内操作部分同直肠前切除术,直肠完全游离后会阴手术组进行会阴部分操作,于肿物近端10 cm以上以Endo-GIA断开结肠,结肠近端在左下腹造口,标本从会阴切口移走。
1.3 统计学处理
2 结果
两组手术均顺利完成。无输尿管及邻近器官损伤,术后切缘未见癌细胞。腹腔镜组中转开腹1例,原因为局部癌肿浸润至十二指肠,腹腔镜下无法分离。与开腹组比较,腹腔镜组在术中出血量、肛门排气时间、饮食恢复时间、住院时间方面明显优于开腹组(P<0.05);而手术时间和清除阳性淋巴结数目两组差异无统计学意义(P>0.05)。腹腔镜组术后切口感染2例(均为脐部切口感染),肺部感染1例;开腹组切口感染8例,肺部感染4例,术后早期粘连性肠梗阻1例,开腹组术后并发症发生率明显高于腹腔镜组(P>0.05),详见表2。
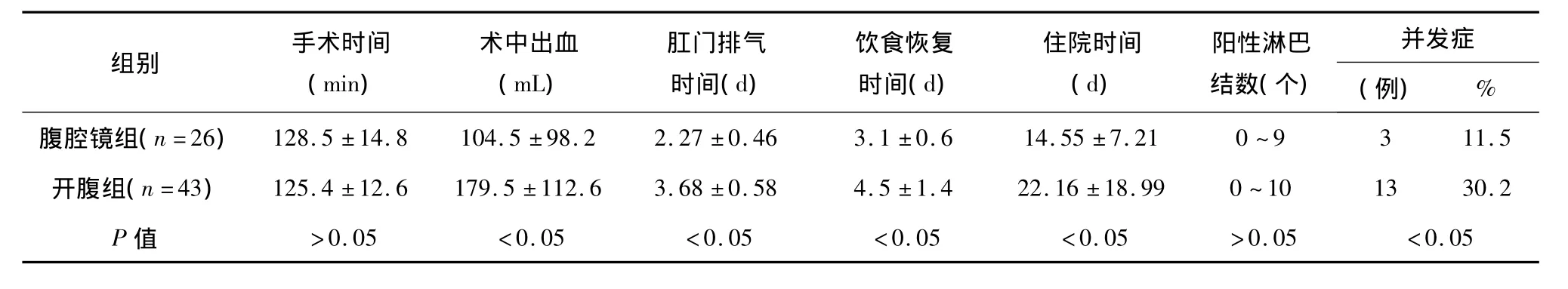
表2 两组结直肠癌切除术手术结果比较
本组病例均获随访,平均随访时间21(6~36)个月。腹腔镜组中有1例术后18个月肿瘤局部复发,再次开腹根治性切除,至今仍存活已超过12个月;3例远处转移,均为肝转移,其中1例行介入治疗仍存活,2例死亡;均未发生腹壁戳孔处的癌种植转移。开腹组中3例局部复发(死亡2例),4例远处转移(肝转移3例,肺转移1例已死亡)。两组复发转移率差异无统计学意义(P>0.05)。
3 讨论
高龄结直肠癌患者的一般情况及营养状况随年龄的增加而变差,因此对手术和麻醉的耐受性也降低。高龄患者肺的顺应性、通换气功能下降,动脉血氧分压降低,更易出现缺氧,尤其易发生在疼痛、大量用药、感染及麻醉手术后[3],导致心肺并发症的发生,甚至危及患者生命。传统的开腹手术因创伤较大,术后疼痛较剧,患者因怕痛而不愿活动,致卧床时间长,肺部感染机会增多。腹腔镜手术的创伤小,术后疼痛轻,患者能配合早期活动,伤口与心肺并发症少,术后康复时间亦缩短。本组的结果也已证实。
腹腔镜手术需要向腹腔内充入CO2气体形成操作空间。有研究认为,腹腔镜手术中CO2气腹压力可使膈肌上抬,影响肺的通气和静脉回流;多数高龄患者合并有肺部疾患,肺的顺应性和通换气功能下降,动脉血氧分压降低;腹腔镜结直肠癌根治术的手术时间一般比开腹手术时间长,因而认为腹腔镜手术不适合75岁以上的高龄结直肠癌患者[4]。但本组结果显示腹腔镜组的心肺并发症发生率远低于开腹组,我们的经验是:(1)在术中气腹时要保证充分供氧,根据患者情况调整呼吸频率和潮气量;(2)术中保持气腹压力为10~12 mmHg,不超过12 mmHg,以减少膈肌上抬幅度,减轻对肺通气和静脉回流的影响;(3)加强术中心肺功能监测,定期检查动脉血气分析,尤其要注意血CO2浓度,维持血CO2浓度在36% ~40%为宜,若超过42%,应立即排出腹腔气体以减压并暂停手术,待血CO2浓度下降至40%以下再行气腹维持手术;(4)娴熟的腹腔镜技术,默契的配合将缩短手术时间,本组操作均由同一手术组完成;(5)对于术前有肺部合并症的患者,进行积极的内科治疗。这样能有效减少由气腹所导致的心肺并发症。
对于高龄结直肠癌患者,肿瘤复发后再次手术的机会很少,因此,腹腔镜手术也必须严格遵循传统手术的根治性原则。腹腔镜结直肠癌根治术的安全性已得到多个临床试验的论证,术中清扫淋巴结数目、平均远切端距离、术后腹膜转移和局部复发与开腹手术相比差异无统计学意义[5-6]。一系列腹腔镜结直肠癌手术的研究[6-8]证实,患者无瘤生存期、总体生存率等远期疗效与开腹手术相似。本组随访数据表明,术后肿瘤的复发率和远处转移率在两种术式间无明显差异。随着腹腔镜手术技术的成熟,我们体会其优势在于:(1)在结直肠癌尤其是低位直肠癌手术时,腹腔镜手术较传统开腹手术能够提供更清晰和广阔的手术视野,能够更有效地预防输尿管、骶前静脉丛等副损伤。(2)腹腔镜手术多使用超声刀或电铲进行全直肠系膜切除(包括骶前分离、侧韧带断离等),要比开腹手术操作更简便,出血量更少,因此可较开腹手术更易于达到充分的肿瘤环周切缘和远端切缘。但在操作中应注意血管的根部结扎及相应淋巴结清扫,这是获得较好根治范围的重要因素之一。另外强调术中严格遵循肿瘤手术的非接触原则,尽量避免器械对肿瘤的损破。
综上,对高龄结直肠癌患者行腹腔镜结直肠癌根治术是安全、有效的,细致的围手术期处理和腹腔镜手术经验是手术成功的关键所在。
[1]Schlachta CM,Mamazza J,Seshadri PA,et al.Determinants of outcomes in laparoscopic colorectal surgery:a multiple regression analysis of 416 resections[J].Surg Endosc,2000,14(3):258-263.
[2]Chautard J,Alves A,Zalinski S,et al.Laparoscopic colorectal surgery in elderly patients:a matched case-control study in 178 patients[J].J Am Coll Surg,2008,206(2):255-260.
[3]De Santis L,Frigo F.Laparoscopic colorectal surgery in the elderly[J].Acta Biomed,2005,76(1):24-26.
[4]Puig-la,Calle J Jr,Quayle J,et al.Favorable short-term and longterm outcome after elective radical rectal cancer resection in patients 75 years of age or older[J].Dis Colon Rectum,2000,43(12):1704-1709.
[5]Pendlimari R,Holubar SD,Pattan-Arun J,et al.Hand-assisted laparoscopic colon and rectal cancer surgery:feasibility,shortterm,and oncological outcomes[J].Surgery,2010,148(2):378-385.
[6]罗华星,余佩武.腹腔镜结直肠癌手术的应用现状与进展[J].肿瘤学杂志,2006,12(6):445-448.
[7]Jayne DG,Thorpe HC,Copeland J,et al.Five-year follow-up of the Medical Research Council CLASICC trial of laparoscopically assisted versus open surgery for colorectal cancer[J].Br J Surg,2010,97(11):1638-1645.
[8]Hemandas AK,Abdelrahman T,Flashman KG,et al.Laparoscopic colorectal surgery produces better outcomes for high risk cancer patients compared to open surgery[J].Ann Surg,2010,252(1):84-89.

