血清APN、PAI-1与糖尿病视网膜病变的相关性研究
刘 莹,刘 丹
(辽宁医学院附属第一医院,辽宁锦州121000)
脂联素(APN)是由脂肪组织分泌的一种特异性血浆蛋白,APN水平变化与糖尿病视网膜病变(DR)发生有关联。纤溶酶原激活物抑制物-1(PAI-1)是组织型纤溶酶原激活物(t-PA)和尿激酶型纤溶酶原激活物(u-PA)的特异性快速抑制剂,是纤溶系统的重要调节因子,也是内皮细胞功能失调的重要标志。本实验拟通过检测DR患者血清中APN及PAI-1的水平,初探DR的发病机制,为治疗及预防该病提供新的理论依据。
1 资料与方法
1.1 临床资料 选择2009年2~8月我院内分泌及眼科住院的2型糖尿病患者90例,男49例、女41例,年龄40~65岁。按照1999年WHO与美国糖尿病协会认可的糖尿病诊断及分型标准[1]进行诊断。所有病例排除心脑血管病变、肝肾功能不全、急性和慢性感染。对所有诊断为糖尿病的患者进行充分散瞳后详细检查眼底并做荧光素钠眼底血管造影,按照1985年中华医学会眼科分会制定的诊断标准[2],确定被检查者有无DR并根据DR的严重程度进行分组:无DR组(NDR组)30例,男14例、女16例,年龄(58.50±6.90)岁;单纯性视网膜病变组(BDR组)30例,男18例、女12例,年龄(54.33±9.48)岁;增殖性视网膜病变组(PDR组)30例,男17例、女13例,年龄(57.27±9.76)岁;对照组(NC 组)为同期体检健康的正常人30例,男17例、女13例,年龄(51.08 ±10.26)岁。
1.2 实验方法 全部受试对象测量身高、体质量,计算BMI。于实验前晚8时开始禁食8~10 h后,晨起抽取空腹肘正中静脉非抗凝血6 ml,3 ml血直接送检 FPG、HbA1c、TC、TG、HDL-C、LDL-C,另 3 ml血3 000 r/min常规离心10 min,取上层液分两份放入1.5 ml EP管中,置于-80℃冰箱保存,待测APN及PAI-1浓度。APN及PAI-1浓度测定采用ELISA法。APN 范围:0 ~ 80 μg/ml,敏感度:0.1 μg/ml;PAI-1 范围:0 ~80 ng/ml,敏感度:0.1 ng/ml。
1.3 统计学方法 采用SPSS17.0软件进行统计分析,实验参数以±s表示,各组间均值比较采用单因素方差分析,APN及PAI-1与有关因素的相关性分析应用单因素直线相关分析。以P≤0.05为有统计学差异。
2 结果
2.1 血糖与血脂结果 见表1。
表1 各组血糖与血脂水平检测结果比较(±s)
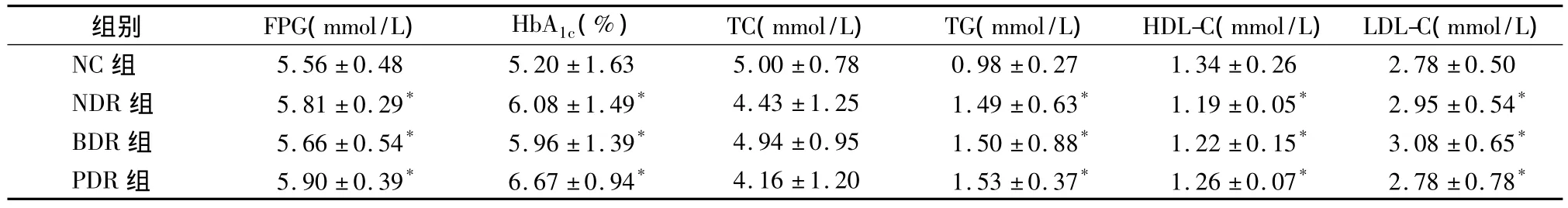
表1 各组血糖与血脂水平检测结果比较(±s)
注:与 NC 组比较,*P <0.05
组别 FPG(mmol/L) HbA1c(%) TC(mmol/L) TG(mmol/L) HDL-C(mmol/L) LDL-C(mmol/L)NC 组 5.56 ±0.48 5.20 ±1.63 5.00 ±0.78 0.98 ±0.27 1.34 ±0.26 2.78 ±0.50 NDR 组 5.81 ±0.29* 6.08 ±1.49* 4.43 ±1.25 1.49 ±0.63* 1.19 ±0.05* 2.95 ±0.54*BDR 组 5.66 ±0.54* 5.96 ±1.39* 4.94 ±0.95 1.50 ±0.88* 1.22 ±0.15* 3.08 ±0.65*PDR 组 5.90 ±0.39* 6.67 ±0.94* 4.16 ±1.20 1.53 ±0.37* 1.26 ±0.07* 2.78 ±0.78*
2.2 APN、PAI-1与 BMI结果 见表2。
表2 各组BMI及血清APN、PAI-1水平比较(±s)

表2 各组BMI及血清APN、PAI-1水平比较(±s)
注:与 NC组比较,*P<0.05;与 NDR 组比较,△P<0.05;与BDR 组比较,#P <0.05
组别 BMI(kg/m2) APN(μg/ml) PAI-1(ng/ml)NC组20.20 ±0.92 19.32 ±2.99 18.07 ±3.35 NDR 组 22.80 ±2.03* 16.19 ±1.24* 23.78 ±4.10*BDR 组 23.70 ±2.57* 13.03 ±1.70*△ 25.09 ±6.26*△PDR 组 24.10 ±0.96* 6.67 ±3.18*△# 28.69 ±1.92*△#
2.3 相关性分析结果 血清 APN与 BMI、FPG、LDL-C、TG 呈负相关 (r= - 0.587、- 0.391、-0.417、-0.408,P 均 <0.05);与 HDL-C 呈正相关(r=0.517,P <0.05);与 TC、年龄、性别无相关性(P 均 >0.05)。PAI-1 与 BMI、HbA1c、TG 呈正相关(r=0.670、0.387、0.402,P 均 <0.05),与其他指标无相关性(P均>0.05)。
3 讨论
DR在病理学上可以看成是一类细胞增殖性疾病,目前已发现多种细胞因子参与DR新生血管形成及细胞增殖调控。APN是近年来发现的与DR细胞增殖机能紊乱有关的一种因子。本实验证明APN与DR的发病及病情轻重有关。其机制可能为:APN可以激活内皮细胞中一氧化氮合酶,使一氧化氮生成增加[3,4]。增殖性糖尿病性视网膜病变血清总APN水平高于非增殖性糖尿病性视网膜病变,这与Kato等的研究结果一致[5],提示高APN血症可能与DR的发展密切相关。究其原因,可能是APN为了修复血管内皮功能损伤出现代偿性增加。APN促进肌肉对脂肪酸的摄取及代谢,降低肌肉、肝脏、循环血液中游离脂肪酸与TG的浓度。糖尿病患者血脂的升高,将促进DR的发生发展,尤其与DR的硬性渗出有直接关系[6]。APN也抑制氧化型低密度脂蛋白(LDLs)的聚合及巨噬细胞对其的吞噬。研究发现,暴露于氧化修饰的LDLs可使内皮细胞减少41%,使周细胞减少25%,其中周细胞对内皮细胞起支持作用,此外周细胞具有收缩功能,可调节视网膜毛细血管局部的血流量和血管通透性,通过接触抑制对内皮细胞的增殖起抑制作用。
PAI-1是PAI的主要活性形式,它能快速与PA结合成1∶1的分子复合物使PA灭活,从而抑制纤溶活性[7]。PAI-1活性升高时,纤溶活性受损,导致纤维蛋白在体内沉积,尤其在血管壁内,可刺激血管平滑肌细胞增生并与LDL特别是脱脂转化酶(LPa)结合而促进病变的形成和发展。因而血浆PAI-1水平升高被认为是DR的危险因素。PAI-1与DR视网膜微血管功能和结构紊乱、血液成分和随之而来的血液流变学变化己被公认为是DR的基本机制。大部分研究认为,DR患者PAI-1活性是增强的,从而导致纤溶活性下降。本实验研究显示,各糖尿病视网膜病变组血浆PAI-1水平显著高于对照组,且随着DR病理改变的加重而逐渐升高。这提示PAI-1参与了DR的病理改变,并可反映视网膜病变的程度及纤溶活性。DR患者存在纤溶功能损伤,且其损伤与DR的严重程度有关,随着DR的发生发展纤溶活性降低,加重视网膜病变的发展。高糖可直接引起PAI-1的增多。糖尿病时内皮细胞的损伤和增殖可引起血浆t-PA活性降低,PAI-1水平增高,纤溶活性降低,增加微血栓形成的倾向,使组织进一步缺氧,促进血管新生,参与DR发生发展。脂肪细胞能够合成PAI-1,在肥胖患者中脂肪组织合成PAI-1的能力超过其他任何组织。
故检测DR患者PAI-1的水平对判断视网膜病变的病情变化和预后以及治疗效果具有一定的临床价值。本研究通过相关分析发现,DR患者血浆中PAI-1水平与 BMI、TG、HbA1c呈正相关,血清 APN与 BMI、FPG、LDL-C、TG 呈负相关,与 HDL-C 呈正相关。这表明高TG血症、肥胖、高血糖可能是导致PAI-1升高和APN降低的原因。APN和PAI-1是与DR发病及病情轻重有密切关系的两个脂肪细胞因子,并且二者的分泌、作用和代谢相互影响。然而,二者在人体作用的确切机制及其在DR中的作用仍需进一步研究。
[1]叶任高,陆再英,谢毅,等.内科学[M].北京:人民卫生出版社,2004:797.
[2]全国眼底病协作组.糖尿病视网膜病变分期标准[J].中华眼科杂志,1985,21(2):113.
[3]吴其夏.体液因素和血液循环病理生理学[M].北京:北京医科大学、中国协和医科大学联合出版社,1991:135-136.
[4]刘学政,萧鸿,庞东渤,等.糖尿病早期大鼠视网膜毛细血管及视网膜超微结构变化规律[J].解剖学杂志,2001,24(4):331-334.
[5]Kato K,Osawa H,Ochi M,et al.Serum total and high molecular weight adiponectin leve-ls are correlated with the severity of diabetic retinopathy and nephropathy[J].Clin Endocrinol,2008,68(3):442-449.
[6]Chew EY,Klein ML,Ferris FL 3rd,et al.Association of elevated serum lipid levels with retinal hard exudate in diabetic retinopathy.Early Treatment Diabetic Retinopathy Study(ETDRS)Report 22[J].Arch Ophthalmol,1996,114(9):1079-1084.
[7]Watanabe A,Kanai H,Arai M,et al.Retinoids induce the PAl-1 gene expression through tyrosine kinase-dependent pathways in vascular smooth muzele cells[J].J Cardiovasc Pharmacol,2002,39(4):503-512.

