累及胼胝体区肿瘤的MRI鉴别诊断
王 斌姚振威何光武朱 勇
胼胝体位于大脑纵裂底,是连接左右大脑半球新皮质的纤维,是半球间主要联络通路。胼胝体肿瘤少见,临床表现复杂多样。本文回顾性分析36例胼胝体肿瘤的MRI特征,旨在提高对胼胝体肿瘤的诊断水平。
方 法
本研究收集复旦大学附属华山医院2007年1月至2008年11月间累及胼胝体区肿瘤病例36例,其中经手术病理证实有31例,穿刺病理证实2例 (淋巴瘤),临床诊断3例(淋巴瘤)。男19例,女17例。年龄22~72岁,平均年龄47.1岁。临床表现各异,主要有肢体麻木、抽搐、无力、头痛、视物模糊、记忆力下降、意识障碍等,一般病程1个月以上。所有病例均行MRI平扫及增强检查,其中9例行MRS分析。
MRI机器为GE Signa VH/I 3.0T或GE Signa Excite HD 1.5T Twin Speed。MR采用SE或 FSE序列,行矢状位T1WI扫描,横轴位行T1WI、FLA IR、DWI扫描。对比剂为Gd-DTPA注射液,按0.1mmol/kg静脉给药,然后再行头颅横断位及矢状位T1WI增强扫描。
结 果
1.病理诊断结果
病理诊断的33例病变包括Ⅱ级胶质瘤12例 (占33.3%),其中星形细胞瘤8例、少突星形细胞瘤2例、少突胶质细胞瘤2例;Ⅲ级胶质瘤5例(占13.9%),其中间变星形细胞瘤2例、间变少突细胞瘤3例;Ⅳ级胶质母细胞瘤 7例 (占19.4%);淋巴瘤7例 (占19.4%);生殖细胞瘤2例(占 5.6%)。
2.临床诊断结果
淋巴瘤 3例(占 8.3%)。
3.术前影像诊断与病理诊断比较
36例MR定位准确率100%;定性 35例 (占97.2%),定性准确28例(占 77.8%),定性错误 7例(占19.4%);未定性1例(占 2.8%)。
4.胼胝体各部分受累情况
36例中累及胼胝体单个部分21例,其中膝部7例、体部5例、压部9例;12例累及胼胝体多个部分,其中膝部、体部及压部易受累及;2例胼胝体各部分全累及。有4例病灶仅累及中线一侧胼胝体,其余32例中线两旁胼胝体均累及。以上36例累及胼胝体区肿瘤病例均不同程度累及胼胝体周围脑实质。
5.各类肿瘤MRI表现(表1)
5.1 Ⅱ级胶质瘤的MRI特点:①病灶内信号较均匀,FLA IR示病灶边界不清楚(图1A),少突胶质细胞瘤CT多见条样钙化;②病灶多成弥漫分布,不能测量具体大小,占位可明显,水肿明显或不明显;③增强后强化不明显(图1B),不易显示肿瘤确切边缘,呈“云雾状”或片状强化,2例未见强化;④DWI低或略低信号(图1C),9例病变累及胼胝体与正常胼胝体的ADC比值的平均值(以“α”表示)为1.73;MRS示病灶Cho峰升高,NAA峰降低,4例病灶MRS的Cho/NAA比值的平均值(以“β”表示)为 2.48。
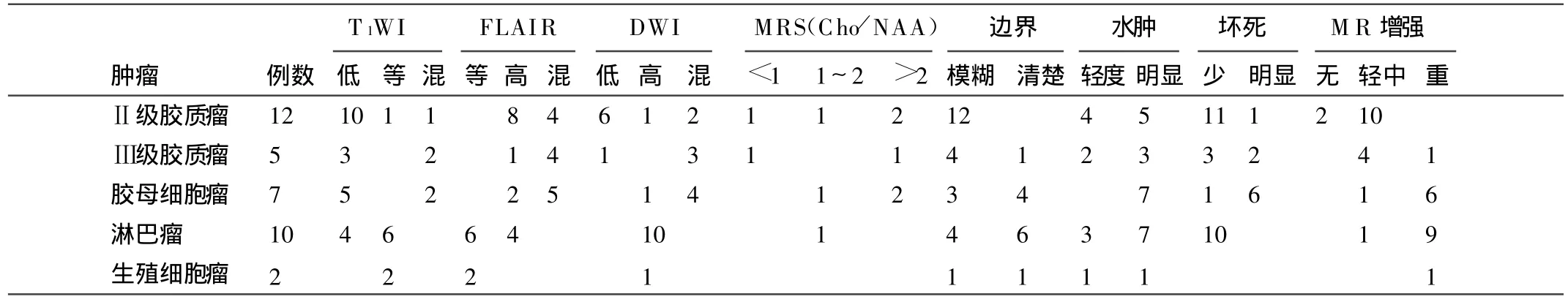
表1 累及胼胝体区各类肿瘤的MRI表现
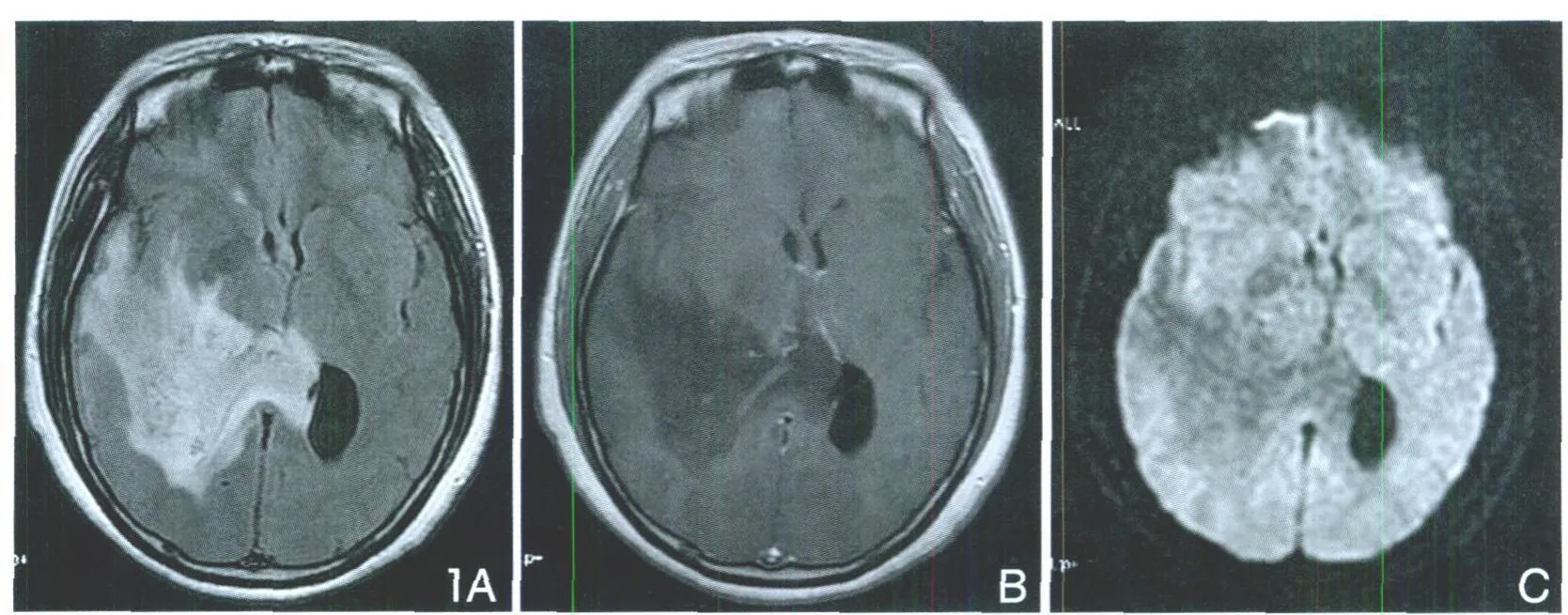
图1 Ⅱ级胶质瘤。A.FLA IR肿瘤边界未见显示,占位效应及水肿较明显。B.CET1WI未见明显强化,肿瘤边界显示不清。C.病变区DWI明显低信号。
5.2 Ⅲ级胶质瘤的MRI特点:①病灶信号混合,可有少量出血,平扫病灶边界与周围水肿边界多不清楚;②病灶同时累及邻近脑实质,可弥漫分布,2例病例可测量大小,其平均大小为75mm×77mm×67mm,占位较明显,伴水肿明显或不明显;③增强后可显示肿瘤边缘,多呈“蜂窝样”或“地图样”明显混合强化;④DWI呈高低混合信号,4例病灶α值为1.49;M RS示病灶Cho峰升高,NAA峰降低,2例β值为2.50。
5.3 Ⅳ级胶质母细胞瘤的MRI特点:①病灶信号混合,多坏死,可伴出血,平扫FLIAR可显示病灶部分边界;②病灶同时累及邻近脑实质,可弥漫或多发分布,3例病例可测量大小,其平均大小为65mm×57mm×60mm,占位及水肿均明显;③增强后清楚显示肿瘤的边缘,多呈不规则“花环样”或“结节样”明显强化,中心坏死区不强化(图2A);④DWI实质部分高而坏死部分低,5例病灶α值为0.79(图2B);MRS示Cho峰升高,NAA峰降低,3例β值为4.16(图2C)。
5.4 淋巴瘤的MRI特点:①病灶呈T1WI等低信号、T2WI及FLAIR等或稍高均质信号,未见明显坏死,未经治疗病例病灶在FLA IR序列上等信号肿瘤与周围高信号水肿的交界非常清楚(图3A),似褐色巧克力饼干沉入白色奶酪中状;②病灶同时累及中线结构周围脑实质,病灶多发且大小不一,多可测量大小,5例可测量大小病例的病灶平均大小为31mm×26mm×21mm,占位较明显,水肿不明显或呈“火焰样”;③增强后清晰显示肿瘤的边缘,多呈“团块样”或“结节样”显著均质强化(图3B);④DWI高信号,8例病灶α值为0.78(图3C);1例MRS示病灶Cho峰升高,NAA峰降低,Cho/NAA值为1.45,乳酸脂质峰明显升高;⑤6例MRI随访示病灶数目、部位、大小及信号均有明显改变。
5.5 生殖细胞瘤的MRI特点:①病灶位于中线附近,呈T1WI等低信号、FLAIR等低混合信号,FLA IR病灶与周围水肿交界十分清楚,呈褐色巧克力饼干沉入白色奶酪中状;②病灶多发且大小不一,病灶大时占位明显,相对大病灶水肿区域较轻;③增强后清晰显示肿瘤的边缘,呈“团块样”或“结节样”显著强化,较大病灶内见多发囊样无明显强化区;④DWI高信号,1例病灶ADC比值为0.89。
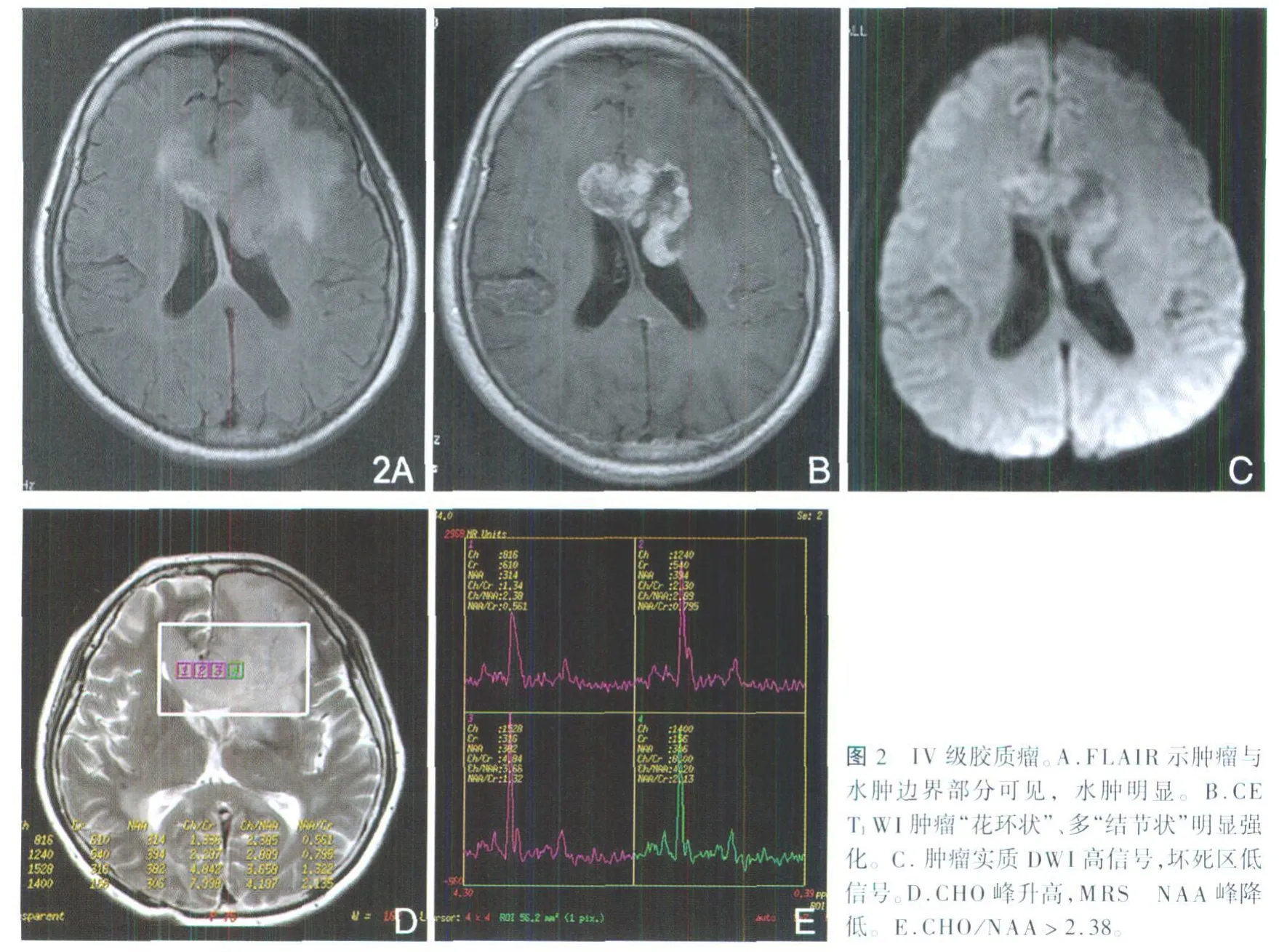
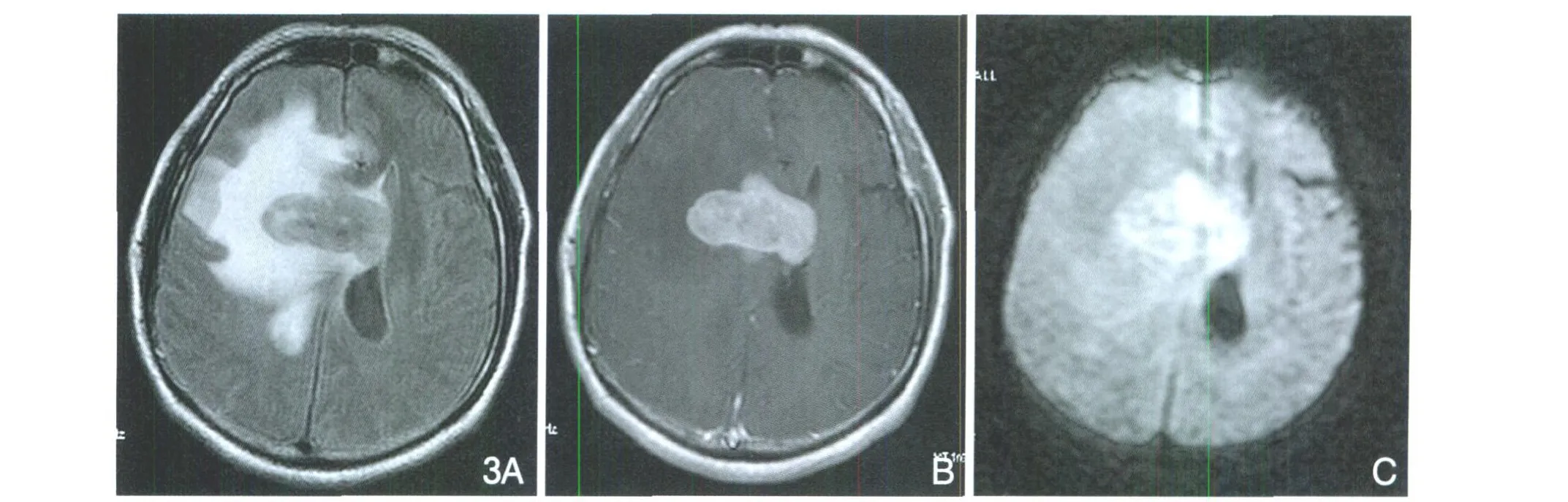
图3 淋巴瘤。A.FLAIR示肿瘤与水肿边界十分清楚,呈“褐色巧克力饼干沉入白色奶酪”状,周围“火焰样”样水肿。B.CE T1WI肿瘤“团块状”显著较均匀强化。C.DWI肿瘤呈明显高信号。
讨 论
胼胝体从前向后分为嘴部、膝部、体部及压部四部分,自嘴部向下连接终板。胼胝体约有3亿条有髓纤维,向前、后、左、右放射,连接左右额叶、顶叶、颞叶和枕叶[1]。胼胝体投射纤维成为胼胝体肿瘤向两侧大脑半球或大脑半球肿瘤累及胼胝体并向对侧大脑半球侵犯的重要途径[2]。
肿瘤可以累及胼胝体各个部分,压部、膝部及体部常累及,嘴部累及相对少见。胼胝体仅单个部分累及较多见,本组22例占61.1%;多个部分累及12例占33.3%;胼胝体各个部分均受累及2例占5.6%。胼胝体肿瘤种类多样,以胶质细胞瘤最多见,其次有淋巴瘤、转移瘤等[3]。本组资料各级胶质瘤共占70.59%,其中Ⅱ级星形细胞瘤最多,依次为胶质母细胞瘤和Ⅲ级星形细胞瘤;淋巴瘤亦较常见,占27.78%。
各级别胶质细胞瘤、淋巴瘤及生殖细胞瘤的MRI征象表现各异。Ⅱ级星形细胞瘤组织学上与周围脑组织差异不大,血脑屏障受损小[4],很少坏死、囊变,所以肿瘤信号较均匀,边界不清楚,增强后,病灶边缘仍显示不清,肿瘤不强化或强化不明显。少突胶质细胞瘤条样钙化为其特征,本组4例含少突胶质细胞成分肿瘤中有3例CT见条样钙化。肿瘤占位效应及水肿多较轻,病灶较大时,占位效应及周围水肿可明显。DWI低信号,其ADC比值明显大于1。MRS示病灶Cho峰升高,NAA峰降低,MRS示Cho/NAA平均值为2.48。Ⅱ级星形细胞瘤MRI表现可与脑炎相似,后者常有相应临床症状,占位效应更轻,且更为弥漫,Cho/NAA变化相对不明显。
间变性胶质细胞瘤恶性程度介于Ⅱ级星形细胞瘤和胶质母细胞瘤之间[5],其MRI表现亦介于两者之间,复杂多样而缺乏特异性。病灶多为高低混合信号,T1WI上及增强MRI“蜂窝样”混合信号颇具特征,增强后可显示肿瘤部分边缘。DWI以低信号为主的混合信号。间变性胶质细胞瘤有时与胶质母细胞瘤鉴别困难,本组1例间变少突胶质细胞瘤伴少量出血术前误诊为胶质母细胞瘤伴出血,而前者病灶内高低信号交错不清,一般无大片坏死区,DWI很少见明显大片高信号区可与后者鉴别。
Ⅳ级胶质母细胞瘤恶性程度高,肿瘤呈浸润性快速生长,病灶信号很不均匀,多伴坏死、出血,平扫FLAIR病灶与周围水肿部分边界可见显示。病灶多较大,占位及水肿均明显,与周围受累脑组织呈“蝴蝶征”或“半蝴蝶征”[6]。增强后肿瘤边缘显示清楚,呈不规则“花环样”或“结节样”明显强化,中心坏死区不强化;DWI实质部分高而坏死部分低,平均ADC值明显小于1,MRS示Cho峰明显升高,NAA峰明显降低。
中枢神经系统淋巴瘤分为原发性和继发性,原发性中枢神经系统淋巴瘤光镜下70%左右为大细胞 (B细胞)型淋巴瘤,少数为T细胞性淋巴瘤[5]。Schwaighoferd等[7]报道淋巴瘤76%的病灶位于基底节或侧脑室旁,而位于皮质或皮髓质交界带等较浅表部位只占8%。淋巴瘤信号均匀,T1WI呈等低信号,在FLAIR上等信号或等低信号的实质病灶与周围高信号的水肿区之交界非常清晰,似褐色巧克力饼干沉入白色奶酪状,其DWI信号很高,其原因可能与肿瘤细胞丰富且排列紧密,以及细胞核与细胞质比值较高有关[8]。淋巴瘤需与胶质母细胞瘤鉴别,本组2例淋巴瘤术前误诊为胶质母细胞瘤,淋巴瘤较后者坏死少见,且一般坏死区小,水肿以中度为主[9]而呈“火焰样”,常多发且病灶位于多中线结构附近,增强后呈显著均匀强化,呈“亮灯征”。
生殖细胞瘤镜下肿瘤细胞主要含两种成分,一种为较大的上皮细胞;另一种为小细胞,与淋巴细胞相似[5],所以MRI平扫和增强与淋巴瘤表现极其相似。但是,生殖细胞瘤好发于儿童和青少年,本组2例平均年龄24.0岁,临床表现性早熟,脑脊液或血清检查可出现甲胎蛋白阳性和人绒毛膜促性腺激素增高,生殖细胞瘤多位于松果体区、鞍上及基底节区,可沿脑脊液种植于蛛网膜下腔[5];而免疫系统正常者淋巴瘤发病高峰为50~60岁[5],本组10例平均年龄54.6岁。
本研究表明,MRI对累及胼胝体肿瘤的定位准确率为100%,肿瘤累及胼胝体的具体部位以及累及胼胝体的程度与肿瘤恶性程度关系不大,本组36例Ⅱ级胶质瘤12例,Ⅳ级胶质瘤7例。Ⅱ~Ⅳ级胶质瘤随着肿瘤恶性程度的增高,平扫或增强后病灶与周围脑实质信号差异越来越明显,病灶与周围脑实质增强后强化程度差异也越来越明显。淋巴瘤与生殖细胞瘤在FLA IR上表现为颇具特征的“褐色巧克力饼干沉入白色奶酪状”,强化后显著且较均质强化,呈“亮灯征”。胶质瘤随着肿瘤恶性程度的增高,病变胼胝体ADC值及与正常胼胝体ADC值的比值呈现逐渐下降,DWI信号逐渐升高,具有规律性,病灶ADC值从低到高的变化可能分别反映了神经元的损害、脱髓鞘和轴突坏死等不同程度脑组织损害的病理变化[10];淋巴瘤与生殖细胞瘤ADC比值最低,DWI呈明显高信号,但淋巴瘤经治疗后这一特征有明显减弱而不易与胶质瘤相鉴别。不同级别胶质瘤的MRS表现亦有一定差异,肿瘤恶性程度越高Cho/NAA比值亦相对越高,但本研究中做M RS病例样本还太少,而且与机器的关系也很大,所以还有待进一步深入研究;淋巴瘤MRS仅有1例,其Cho/NAA值为1.45,乳酸脂质峰明显升高,无法统计规律,也有待深入研究。累及胼胝体的各类肿瘤在MRI上表现具有一定特异性和差异性,MRI对于累及胼胝体的各类肿瘤的诊断及鉴别诊断有重要的临床意义。
1.张朝佑,主编.系统解剖学.北京:人民卫生出版社,1996:278
2.Friese SA,Bitzer M,Freudenstein D,et al.Classification of acquired lesions of the corpus callosum with MRI.Neuroradiology,2000,42:795-802
3.Eric CB,Kaliope V,Douglas B,et al.Lesions of the corpus callosum:MR imaging and differential considerations in adults and children.Am J Roentgenol,2002,179:251-257
4.赵 明,李安民,傅相平,等 .胼胝体区肿瘤的MRI诊断.西北国防医学杂志,2006,27:347-349
5.胡 毅,冯奉仪,石远凯,等.原发性中枢神经系统淋巴瘤28例临床分析.中华肿瘤杂志,2004,26:375-378
6.宛四海,张雪林,张玉忠.胼胝体胶质细胞瘤的MRI诊断.医学影像学杂志,2005,15:507-510
7.Schwaighofer BW,Hesselink JR,Press GA.Primary intracranial CNS lymphoma:MR manifestations.AJNR,1989,10:725-729
8.Johnson BA,Fram EK,Johnson PC,et al.The variable MR appearance of primary lymphoma of the central nervous system:comparison with histopathologic features.AJNR,1997,18:563-572
9.陆 虹,马 林,蔡幼铨,等.原发性中枢神经系统淋巴瘤的MRI表现.中国医学计算机成像杂志,2006,12:73-76
10.余 晖,刘 静,沈桂权,等.胼胝体变性的扩散加权成像和多体素氢质子波谱分析.临床放射学杂志,2008,27:14-17

