糖耐量异常患者社区综合干预效果评价
许晔 俞璐 陈雨 宋经良
(上海市徐汇区康健街道社区卫生服务中心,上海200233)
近年来随着经济发展及生活水平提高,糖尿病(DM)已成为当前世界卫生组织面临的严重的问题之一,在我国也呈迅速增长趋势。糖耐量异常(IGT)是介于正常血糖与DM之间的中间代谢状态,属于DM前期。每年IGT患者中5%~10%将发展成DM,且发生心血管疾病的危险也明显增加[1]。因此,IGT患者的干预治疗是预防DM的关键。2009年7月~2010年6月,笔者对81例IGT患者进行社区综合干预,收效明显,现报道如下。
1 资料与方法
1.1 一般资料
81例患者均由2008年6月~2009年5月期间本院门诊及社区健康体检中筛查出,其中男43例,女38例,平均年龄(47.0±5.0)岁。所有患者均经过口服葡萄糖耐量试验,符合1999年WHO关于IGT的诊断标准,即:空腹血糖小于6.1mmol/L,口服 75克葡萄糖液后 2h血糖大于等于 7.8mmol/L,小于11.1mmol/L[2]。随机分为干预组41例和对照组40例。
1.2 方法
1.2.1 综合干预方法 ①了解患者的饮食结构,给予个性化饮食处方,保持热量摄取与消耗的平衡。主食类以碳水化合物为主,占每日总量的50%~60%,脂肪占20%~30%,蛋白质占15%~20%,按1/5、2/5、2/5分配三餐,保证蔬菜摄取量,水果每日不超过150g,同时限盐(6~8)g/d;②指导患者运动,包括方式、强度、频次等;③开设IGT与DM的关系及其危害性、病情转归的影响因素等的专题讲座,发放科普资料,宣传控制体重、控烟等的重要性。对照组予一般宣传,不做特殊干预。
1.2.2 观察指标 记录患者的身高、体重,计算BMI;记录干预前FBG、2hPBG、TG、TC、LDL-C、HDL-C,干预后以相同方法测定以上指标。每三个月随访FBG、2hPBG,并于干预结束后再次行口服葡萄糖耐量试验。
1.3 统计学处理
应用SPSS13.0统计软件进行统计分析,计量资料用均数±标准差(±s)的形式表示,采用t检验,计数资料用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组干预前后血糖、BMI、血脂变化情况
干预前两组患者BMI、FBG、2hPBG、TG、TC、LDL-C、HDL-C各项指标比较均无显著性差异(P>0.05),一年后干预组FBG、2hPBG、BMI、TG、TC、LDL-C较干预前均降低,HDL-C升高(P<0.05),对照组的以上指标前后无统计学差异。见表1。
表1 两组干预前后血糖、BM I、血脂变化情况比较(±s)
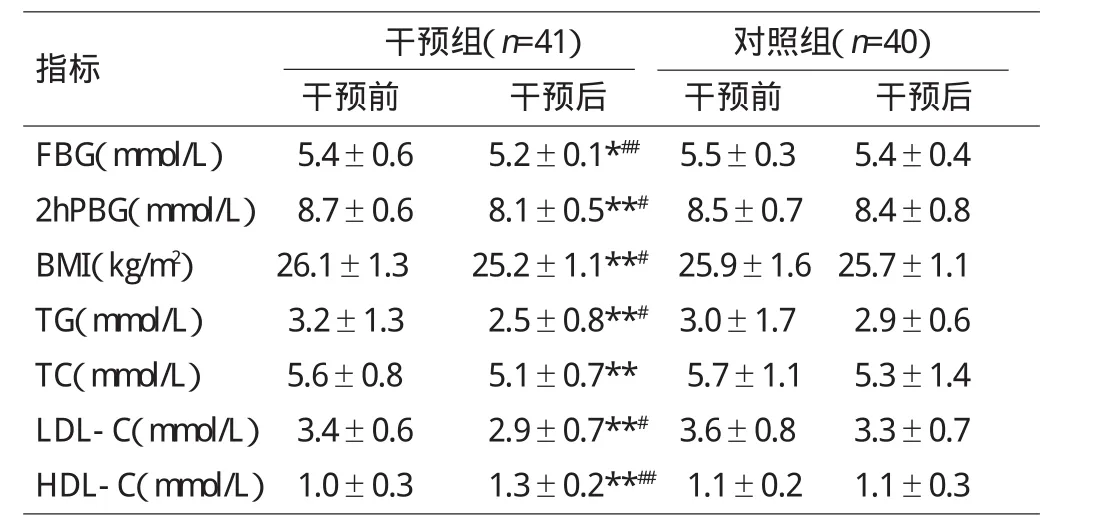
表1 两组干预前后血糖、BM I、血脂变化情况比较(±s)
注:与干预前比较,*P<0.05,**P<0.01;与对照组干预后比较,#P<0.05,##P<0.01
指标 干预组(n=41) 对照组(n=40)干预前 干预后 干预前 干预后FBG(mmol/L) 5.4±0.6 5.2±0.1*##5.5±0.3 5.4±0.4 2hPBG(mmol/L)8.7±0.6 8.1±0.5**#8.5±0.7 8.4±0.8 BMI(kg/m2) 26.1±1.3 25.2±1.1**#25.9±1.6 25.7±1.1 TG(mmol/L) 3.2±1.3 2.5±0.8**#3.0±1.7 2.9±0.6 TC(mmol/L) 5.6±0.8 5.1±0.7**5.7±1.1 5.3±1.4 LDL-C(mmol/L)3.4±0.6 2.9±0.7**#3.6±0.8 3.3±0.7 HDL-C(mmol/L)1.0±0.3 1.3±0.2**##1.1±0.2 1.1±0.3
2.2 两组干预后转归情况比较
经一年随访,干预组DM发生率为2.4%,而对照组的DM发生率为20.0%,两组转归存在的差异具有统计学意义(P<0.05)。见表2。
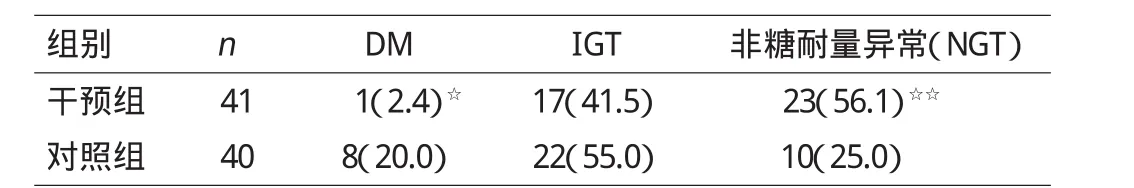
表2 两组干预后转归情况比较[n(%)]
3 讨论
随着DM的发病率逐年上升,目前其已成为严重危害人类健康的一大疾病,其慢性并发症更是患者致残、致死的主要原因。因多数DM患者早期无症状或症状不明显,故发现时多伴有不同程度的并发症。病程迁延,疗效欠佳。IGT患者是DM发病的高风险人群,其发病率近年来也大幅度增长,如何减少IGT向DM的转归,使其转归为NGT,是医学工作者必须思考和解决的问题。
IGT以胰岛素抵抗为主导因素,可导致多种代谢异常,包括糖、脂代谢紊乱及肥胖等[3]。其糖尿病的发病率是NGT者的100倍,血管并发症的发生率也明显高于NGT者。IGT患者中存在不同程度的TG、TC、LDL-C、HDL-C等生化指标的异常,是早期动脉粥样硬化的独立危险因素[6]。
IGT的发生与遗传易感性及环境因素有关,其中环境因素主要是:膳食搭配不合理、摄入高热量食物过多,总热量过剩;缺乏运动、体力活动减少引起超重、肥胖。膳食中除脂肪外,大量摄入蔗糖、果糖亦可致胰岛素抵抗;反之,进食血糖指数低、富含可溶性纤维的复合淀粉类则可增加胰岛素敏感性[4]。合理膳食,控制热量摄入,在满足患者生理状态热量需要的同时,减轻了机体的代谢负担。而适当运动促使肌肉摄取葡萄糖增加,加速脂肪分解,从而减轻体重,改善胰岛素抵抗及糖、脂代谢紊乱,同时增加胰岛素分泌,阻止由IGT发展为DM[5]。
本研究得到的结果符合上述论断,证明对IGT患者进行综合干预,包括相关知识教育,改变其不良生活习惯及行为方式可有效改善其糖、脂代谢,促使其向NGT转归,同时降低DM的发病率。故而早期发现、早期干预对IGT患者尤为重要,这样可延缓甚至避免其进入DM状态,减少心血管疾病的发生,同时减轻患者的经济负担,提高其生活、生存质量。因此,对IGT患者进行社区综合干预具有极其重要的意义。
[1]耿建英,刘殿武,杨少玲,等.生活方式干预与2型糖尿病[J].河北医药,2009,31(4):476-478.
[2]钱荣立.关于糖尿病的新诊断分型[J].中国糖尿病杂志,2000,8(1):5-6.
[3]谭庆华,潘海涛,胡小玲,等.合并糖耐量异常的高血压患者胰岛素敏感性及胰岛细胞功能的观察[J].中国基层医药,2008,4(15):1630-1631.
[4]方桂兴,陆珍珍,汤武.生活方式干预与糖耐量异常[J].医学综述,2010,16(2):278.
[5]Richard E,Pratley,Chhristian W.Progression from IGT to type 2 diabetes mellitus:the central role of impaired early insulin secretion[J]. Current Diabetes Reports,2002,2(3):242-248.
[6]张翼飞.糖耐量受损人群颈动脉内中膜厚度与各代谢指标的关系[J].中华糖尿病杂志,2005,13(1):23.

