肺肉芽肿性病变40例CT表现
郑石芳 余文昌 李 林 卢建平
肺肉芽肿性病变是由某些病变演变而成的复杂的新生组织,主要是血管结缔组织再生的肉芽组织。余更生等[1]认为肉芽肿主要是由组织细胞、巨噬细胞和(或)上皮细胞聚集而成的特异性增生性炎症。对我院1990年6月~2011年6月收治的经手术病理检查证实的40例肺肉芽肿性病变的CT影像表现,进行回顾性分析,现报告如下。
1 资料与方法
1.1 一般资料
收集我院1990年6月~2011年6月收治的40例肺肉芽肿性病变患者的临床资料,其中男性28例,女性12例。年龄 34~70岁,中位年龄52.8岁。8例体检时发现病变,无任何症状,余32例患者主要症状为咳嗽、胸痛、发热、血痰等,其中咳嗽和胸痛者30例。
1.2 检查方法
本组病例均行CT检查,应用东芝Asteion及Aquilion多排CT机,扫描方式包括平扫与增强扫描,平扫10例,增强扫描30例,9例患者行多平面重建。扫描方法:层厚5 mm,层距5 mm,电压120 KV,电流125 MA; 其中增加靶扫描 5例,靶扫描方法:层厚1 mm,层距1 mm,1 mm重建图像。
1.3 治疗和取材方法
本组中经肺叶切除或肺段切除病理检查证实26例,经穿刺活检病理检查证实6例,经胸腔镜摘除及活检证实4例,经支气管镜活检证实4例。
2 结果
2.1 CT检查结果(表1)
2.2 病理检查结果
全部病例均经病理检查确诊,炎性肉芽肿28 例,支气管中心性肉芽肿4例,结核性肉芽肿4例,隐球菌肉芽肿、霉菌性肉芽肿、坏死性肉芽肿及寄生虫肉芽肿各1例。
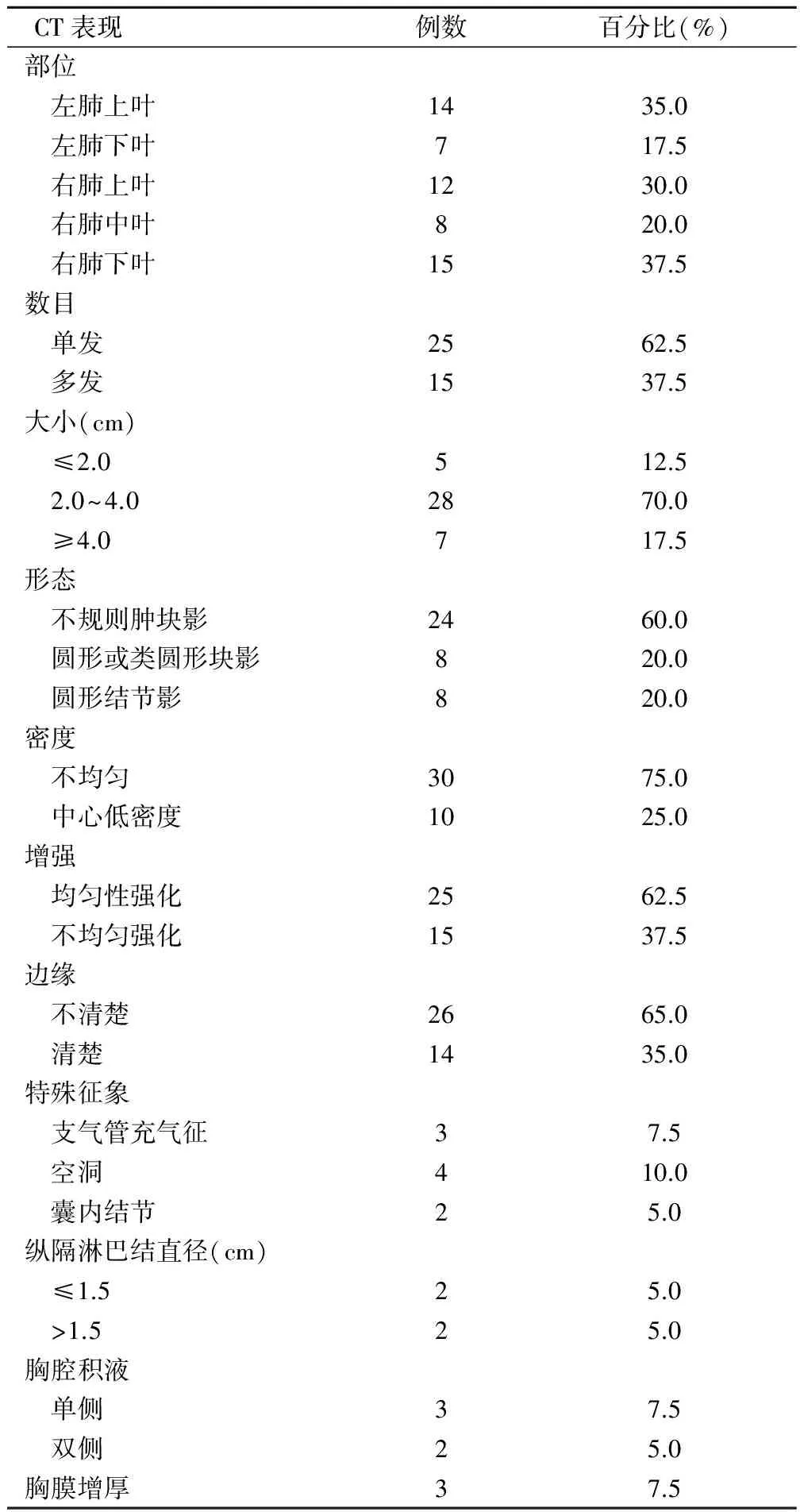
表1 40例肺肉芽肿性病变的CT检查表现
3 讨论
3.1 肺肉芽肿性病变的病理基础与分类
肺肉芽肿性病变共同的病理基础是由巨噬细胞及其演化的细胞局限性浸润和增生所形成的境界清楚的结节状病灶。根据病因不同,肺部肉芽肿可以分为:① 感染性肉芽肿[2],是指由生物病原体(细菌、梅毒螺旋体、真菌、寄生虫等)感染引起的肉芽肿,能形成具有特殊结构的细胞结节。如结核病是由结核分枝杆菌引起的肉芽肿性炎,其病变特征是形成典型的结核性肉芽肿,即结核结节,该结节的中央为干酪样坏死,周围伴有增生的上皮样细胞和朗汉斯多核巨细胞,并伴有淋巴细胞和成纤维细胞围绕。② 非感染性肉芽肿[3],依据病理检查时是否伴有血管炎,肺部非感染性肉芽肿病变分为两大类。不合并肺部血管炎者以结节病、过敏性肺炎相对常见;而合并血管炎者包括韦氏肉芽肿、Churg-Strauss综合征、支气管中心性肉芽肿、坏死性结节病样肉芽肿病、淋巴瘤样肉芽肿病五大类。③ 异物性肉芽肿[4],是指由异物(外科缝线、粉尘、滑石粉、木刺等)引起的肉芽肿。病变以异物为中心,周围有多量巨噬细胞、多核巨细胞、成纤维细胞和淋巴细胞等包绕,形成结节状病灶。由于肺肉芽肿性病变的病理基础不同,故肺内病灶在其形态和分布等影像表现方面也各具其特点,征象并无明显的特异性。本组病例中炎性肉芽肿占70%(28/40),与徐金富等[5]报道病例中感染性肉芽肿占据54.8%相近,可见肺部肉芽肿病变中以感染性肉芽肿为主。
3.2 临床表现特点
本病临床症状表现不典型,病变发展迁延缓慢,多次复查变化不明显,或在治疗中呈时大时小的反复进程;可以是全身多处病变同时合并肺部局部表现,也可仅限于肺部发病。临床上多数病例表现为咳嗽、胸痛、血痰等、有时伴发热;当病灶比较小时,临床常无明显症状,多在体检时偶然发现肺部病变。
3.3 CT表现及鉴别诊断
①多发性与多样性病灶:本病影像可表现多发,本组病例中病灶呈多发者占37.5%,为单侧肺多发或双侧肺多发病灶;其多发的病灶形态不一,可呈肿块、结节或大片状样影,或一大一小的“母子灶”,需与原发性肺癌鉴别。一般原发性支气管肺癌多灶性相对比较少见,部分患者偶见双原发或多原发;还须注意当肺癌肺内转移时也可表现为多发结节灶,但转移灶大多边缘清楚。本病表现不但多发且多数病灶边缘不清,本组资料中边缘不清者占65%,与Thiessen 等[6]报道的一组43例肺部坏死性肉芽肿病变中,边界不清者占63%,边界清楚者占37%接近。甚至可以见到同一个患者检查中有肿块与结节等多种形式的影像征象并存。冯仕庭等[7]报道一组27例肺部韦氏肉芽肿患者双肺损害多达14例。②单发病灶:本病多见单发,本组单发25例(占62.5%),可以是团块状影或结节状影。团块状影可表现为不规则状,边缘轮廓不清,有时呈星芒状,影像学表现酷似原发性肺癌,鉴别十分困难。部分病例若表现为轮廓比较清楚的团块时需与良性病变区别。若为孤立结节灶时,亦很难定性,增加CT靶扫描有一定的优势,在CT靶扫描上结节灶显示更加清楚,根据结节影的边缘、密度可作出参考的诊断。与周围型早期小肺癌灶鉴别:早期小肺癌的单个结节,边缘通常不清楚,可见长短毛刺和空泡征等。而本病单个结节边缘大多清楚,密度均匀,一般无明显短毛刺和空泡征可资鉴别。③其它征象:文献报道[8]部分肺肉芽肿病变常有空洞、囊腔、囊内结节等征象,但在本组中仅少数病例出现上述征象,这可能与本组病例中未包含结节病、韦氏肉芽肿等病种有关。当肺肉芽肿病变合并其它病变时表现更为复杂,如部分病例侵犯胸壁或侵犯胸膜出现胸腔积液。此外,除结节病外,一般肺肉芽肿性病变引起纵隔淋巴结肿大比较少见,Thiessen等[6]报道为16%,但在感染性肉芽肿病例中偶可见到,本组仅4 例出现纵隔淋巴结肿大。
总之,应用多种CT检查技术,如增强扫描、多平面重建、靶扫描等,可清晰显示肺内肉芽肿病变的分布、形态、数目、大小、形态、密度、边缘、内部结构和结节周围其它改变等表现,密切结合临床资料进行综合分析,对肺部肉芽肿病的正确诊断有帮助[9]。
[1]余更生,陶家驹.肺部肉芽肿病临床进展〔J〕.中国全科医学,2007,10(3):238.
[2]Mukhopadhyay S,Gal AA.Granulomatous lung disease: an approach to the differential diagnosis〔J〕.Arch Pathol Lab Med,2010,134:667.
[3]Zinck SE,Schwartz E,Berry GJ,et al.CT of noninfectious granulomatous lung disease〔J〕.Radiol Clin North Am,2001,39:1189.
[4]李惠萍.肉芽肿性肺疾病与肺部多发结节性病变〔J〕.中国实用内科杂志,2007,27(13):999.
[5]徐金富,翟介明,李辉萍,等.73例活检证实的肺肉芽肿性病变的诊断与分析〔J〕.国际呼吸杂志,2009,29(10):594.
[6]Thiessen R,Seely JM,Matzinger FR,et al.Necrotizing granuloma of the lung: imaging characteristics and imaging-guided diagnosis〔J〕.AJR ,2007,189: 1397.
[7]冯仕庭,陈境弟,李子平,等.韦格纳肉芽肿肺部损害的影像分析〔J〕.放射学实践,2008,23(2):138.
[8]梁康福,冯仕庭,孟悛非,等.肺Wegener's 肉芽肿的CT诊断与鉴别诊断〔J〕.影像诊断与介入放射学杂志,2008,17(6):251.
[9]宋 丹,周 忆.肺内肉芽肿结节的影像学特点〔J〕.南华大学学报·医学版,2007,33(3):395.

