药源性疾病与合理用药(一)
沈素
(首都医科大学附属北京友谊医院,北京 100050)
随着医药科技的飞速发展及医疗水平的不断提高,药品种类迅速增加,药物在为人类医疗健康提供更好的帮助的同时,也带来了更大的风险。药源性疾病也日渐增多,它严重威胁着公众的安全,加重了社会的负担。本文简单介绍药源性疾病相关内容,通过学习应掌握药源性疾病的概念,了解引起药源性疾病的原因及其分类,熟悉临床常见的药源性疾病及相关药物,以及药源性疾病的诊断与处理原则,了解临床工作中如何防范,从而减少和避免药源性疾病的发生。
1 药源性疾病的定义
药源性疾病,亦称为药物诱发性疾病(Drug-induced Diseases),是指在使用药物进行预防、诊断、治疗疾病过程中,以药物自身的作用或药物相互作用作为致病因子,引起组织器官功能性改变或器质性损害,表现为有典型的临床症状和相应的临床经过的疾病。这种疾病称药源性疾病,是选药不当或滥用、误用等不合理用药的必然结果。
广义的药源性疾病概念认为它属于药物不良反应的一种,而狭义的药源性疾病概念则认为它与治疗量药物导致的不良反应和毒副作用的区别仅仅在于发生的程度,治疗药物在治疗剂量范围内发挥治疗作用,通常可以忍受,属于不良反应,而患者仍然属于常态;而药物诱发性疾病则超越了人体所能够继续接受治疗的程度,属于病理学状态。事实上,药源性疾病就是药物不良反应在一定条件下产生较严重的后果。
药源性疾病发生范围和人群很广,既可以发生于年轻人,而更多的则在老年和儿童中发生。
2 引起药源性疾病的原因
引发药源性疾病的原因很多,既有病人本身的特异体质、年龄、性别、饮食习惯等,也有药物方面的质量问题。但从许多统计资料看,主要原因还是不合理用药,滥用错用药物或不按医嘱自服乱用药物都极易引起药源性疾病。
2.1 药物方面即药效学原因
药物是导致药源性疾病的主要方面,多因药物固有的毒性未被充分认识,在应用中逐渐发现;也有的是生产或调配过程中要求不严,混进不该有的毒性物质。此外,药物变质、污染、混淆、过期失效、仓贮条件不符合规定或久存分解产物等,也常是导致药源性疾病的因素。
2.2 机体方面即药动学原因
机体对药物的反应受多方面的影响,如种族、性别、年龄、体重等及个体差异或同一体在不同身体状况、不同时间和环境等。而妊娠过敏反应和病理状态是在药源性疾病的发生中值得特别注意的因素,这类因素所致的药源性病症特别多也特别严重。
2.3 疾病的诊断及用药选择
诊断有误或对药品不熟悉不了解,临床药学工作开展不利,人员及设备不到位,缺乏血药浓度监测及用药追踪随访,使药源性疾病不能及时发现,导致严重损害发生。
2.4 用药途径及给药方法
药物各有其适当的用法,如给药途径、剂量、疗程、适应证、禁忌证、配伍用药等,这些都是根据药物的特点,药理学知识及病情的需要而决定的,不可盲目改变,特别联合用药更应注意,药源性疾病的发病率,可因同时用药的种数增加而增加。
3 药源性疾病分类与机理
根据临床用药的实际情况,分为四类。
3.1 A 型不良反应引起的药源性疾病
A 型不良反应引起的药源性疾病是临床上最常见的药源性疾病,是原有药理作用、副作用和不良反应的进一步增强和发展,其严重程度与用药剂量有关。约占药源性疾病的80%,发生率高,一般能预测,死亡率较低。是由于药物的吸收、分布,生物转化及排泄等药动学的个体差异和机体靶器官的敏感性增高引起的。
3.2 B 型不良反应引起的药源性疾病
B 型不良反应引起的药源性疾病是由于药物异常性和机体的遗传、免疫异常性引起的。B 型是与原药理作用、副作用和不良反应无关的表现,主要是由于机体的异常或药物质量的改变所致。往往很小剂量就引起明显的症状,虽然其发生率较低,但常难以预测,死亡率较高。
3.3 长期用药引起的药源性疾病
长期用药引起的药源性疾病是由于机体的适应性反跳现象引起的。如药物耐受性、依赖性、反跳性现象等。
3.4 后遗效应引起的药源性疾病
包括致畸、致癌、致突变等。
4 常见的药源性疾病与相关药物
4.1 药物的变态反应
药物变态反应是与药物的药理作用和剂量无关的一种免疫反应,通常分为四种类型。
Ⅰ型(速发型)变态反应:药物或其代谢产物与组织肥大细胞和嗜碱细胞的IgE 抗体结合后释放的活性介质,如组胺、5-羟色胺和花生四烯酸衍生物等导致的变态反应。临床表现为鼻炎、荨麻疹、血管性水肿、支气管哮喘和过敏性休克。引起Ⅰ型变态反应的药物有青霉素、链霉素、局麻药、含碘化合物等。其中青霉素引起的过敏性休克是药物引起过敏性休克的首位。
Ⅱ型(细胞毒型)变态反应:药物与体内IgG、IgM 或IgA抗体结合后,再与细胞膜蛋白质形成抗原—抗体复合物,在补体作用下细胞溶解。临床表现为血小板减少症、溶血性贫血、白细胞减少症等。引起血小板减少症的药物有保泰松、甲磺丁脲、甲硝唑等,引起溶血性贫血的药物有青霉素、头孢菌素、利福平、奎尼丁等。
Ⅲ型(免疫复合物型)变态反应:药物与体内IgG 抗体结合后,在补体参与下损伤内皮细胞的变态反应。临床表现为发热、关节炎、淋巴结肿大、荨麻疹、皮疹、支气管哮喘等。引起Ⅲ型变态反应的药物有青霉素、链霉素、磺胺类、抗甲状腺药等。
Ⅳ型(迟发型)变态反应:药物与蛋白质形成抗原免疫复合物致敏T 淋巴细胞,再与相应抗原结合后产生炎症反应。临床表现为皮炎。
引起Ⅳ型变态反应的药物有抗组胺药膏、外用抗菌药、抗霉菌药等。
药热:是全身性过敏反应之一。其发生率约为3%~5%。引起药热的药物有青霉素、抗组胺药、巴比妥类、苯妥英钠、阿司匹林、异烟肼、奎尼丁、磺胺类等。
各种药源性皮疹也属于全身过敏反应。临床表现为各种皮疹、荨麻疹、皮炎、血管神经性水肿等,常伴有多种全身症状,如嗜酸性粒细胞增多、蛋白尿、哮喘、粒细胞减少等。
引起中毒性红斑的药物:青霉素、链霉素、磺胺类、保泰松、利尿剂等。
引起荨麻疹的药物:青霉素、阿司匹林、右旋糖酐、X 线造影剂等。
引起固定性皮疹的药物:磺胺类、巴比妥、四环素、酚酞等。
引起多发型红斑的药物:青霉素、磺胺类、巴比妥类、保泰松等。
引起光敏性皮疹的药物:四环素、吩噻嗪类、胺碘酮等。引起结节性红斑的药物:磺胺类、口服避孕药。
引起紫癜的药物:奎尼丁、利尿剂、奎宁等。
引起剥脱性皮炎的药物:保泰松、异烟肼、卡马西平等。
4.2 肝损害
肝脏是药物浓集、转化和代谢的主要器官,很多药物在肝药酶作用下被代谢,药物本身或其代谢产物可影响和损害肝脏,严重者可造成死亡。在药物不良反应的损害中,有10%~15%为肝脏疾病。表1 列举了各类药物引起肝损害的构成比。
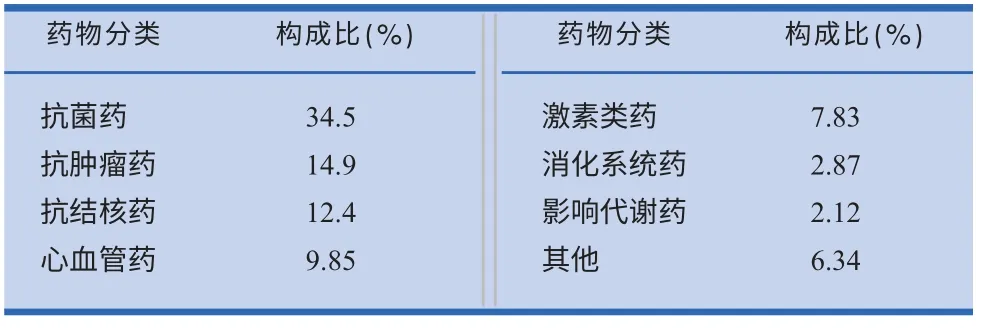
表1 各类药物引起肝损害的构成比
引起脂肪肝及严重损害肝脏的药物有丝裂霉素、糖皮质激素、氯霉素、无味红霉素、门冬酰胺酶、奎尼丁、胺碘酮、苯妥英钠等。
引起黄疸的药物有氯霉素、奋乃静、氟奋乃静、三氟拉嗪、甲丙氨脂、甲基睾丸酮、氯磺丙脲、氯霉素、克林霉素、林可霉素、异烟肼、利福平、氯喹、磺胺类、甲氨蝶呤、别嘌醇、硫唑嘌呤等。
4.3 肾损害
肾脏是人体主要排泄器官,由于其解剖与生理的特点,特别容易受药物毒副作用的影响。药物可能通过直接或间接的毒性或者免疫学反应,对肾脏产生损害。常见药源性肾功能衰竭、药源性血尿、药源性排尿困难及尿潴留等。
引起肾损害的抗菌药有磺胺类、四环素类、万古霉素、林可霉素、青霉素类、多黏菌素类、头孢菌素类、氨基糖苷类、两性霉素B、甲硝唑等。保泰松可引起血尿、蛋白尿或肾小管坏死。乙酰唑胺、顺铂、卡莫司汀等引起急性肾功能衰竭。大剂量对氨基水杨酸钠静滴可引起肾功衰竭。环磷酰胺、白消安、苯丁酸氮芥可引起出血性膀胱炎或急性肾功衰竭。利福平可引起肾脏过敏。去甲肾上腺素、甲氧胺、新福林可导致急性肾功衰竭。
4.4 神经系统损害
临床常见听神经损害、锥体外系反应、周围神经炎、视神经炎、神经-肌肉疾病、精神障碍等。
氨基糖苷类抗生素可引起第八对脑神经损害, 其中庆大霉素所致者在儿童聋哑病因中占50%以上,尤为2 岁以内儿童的发病率高。呋塞米、利尿酸、万古霉素等也可引起耳聋。
引起周围神经炎的药物有呋喃西林、呋喃唑酮、呋喃妥因、异烟肼、链霉素、卡那霉素、甲硝唑、甲硫咪唑、吲哚美辛、长春新碱等。
引起锥体外系反应的药物有氯丙嗪、奋乃静、氟奋乃静、三氟拉嗪、氟哌啶醇、五氟利多、利血平、碳酸锂等。
引起视神经炎的药物有氯霉素、异烟肼、乙胺丁醇、氯喹等。
糖皮质激素眼药水可引起青光眼或白内障,巴比妥类、甲丙氨酯、氯氮、氯丙嗪、苯妥英钠、丙咪嗪、氟尿嘧啶等可引起眼球震颤或复视。
糖皮质激素、地卡因、氯喹、甲氨蝶呤等可诱发癫痫发作,巴比妥类、水合氯醛、大剂量溴剂可引起精神错乱。
咖啡因、氨茶碱、麻黄碱可引起焦虑、精神不安或失眠。

