结节性甲状腺肿术式探讨
陈劲为 赵超尘 任晓山
1 广州市海珠区第二人民医院(510250)
2 广州医学院第一附属医院(510120)
双侧结节性甲状腺肿是较常见的甲状腺疾病,国内的主要手术方式是甲状腺大部或次全切除乃至全切除术。近年来,我们对双侧结节性甲状腺肿的患者行改良的甲状腺大部切除术,有效地保留了相对较多的正常甲状腺组织,既去除病变又能维持良好的甲状腺功能,现报道如下。
1 资料与方法
1.1 一般资料
2003年10月至2007年10月广州市海珠区第二人民医院收住298例双侧结节性甲状腺肿患者,男性71例,女性227例,年龄22~65岁。患者均为体检或无意间发现颈部无痛性肿块,病程2个月~5年。颈部肿块直径为0.18~6.10cm,35例质地偏硬,176例质中,87例质软,均无固定。将其随即分为A、B共两组,两组在性别、年龄、腺体肿大程度上经统计学处理,无差异性。A有156例,B组142例。临床诊断及术后病理诊断均为结节性甲状腺肿,无甲状腺功能亢进等合并症。
1.2 手术并发症的判断
是否发生声带麻痹,间接推断是否有喉返神经损伤。对出现呼吸困难、声音嘶哑或声音改变者行喉镜检查,若术后2个月内仍未恢复声带运动,则考虑为永久性喉返神经损伤[1]。术后患者因手足麻木需口服钙剂但不足2个月者,视为暂时性甲状旁腺功能低下;需长期口服钙剂和维生素D,且血浆中检测不到甲状旁腺素者,视为永久性甲状旁腺功能低下。甲状腺功能低下诊断标准:伴有肢端发凉、怕冷,或不耐冷,食欲不振,心率减慢,体质量增加,表情呆板,或精神紧张、抑郁,嗜睡,性欲减退,月经失调,毛发脱落,胫前黏液水肿等全部或部分表现,或TT4、FT4、FT3任一指标低于正常值、TSH高于正常值均计为甲状腺功能减低。
1.3 方法
A组行甲状腺双侧次全切除术。B组则根据术中结节分布范围、质地柔软正常的腺体所在部位,不拘泥于固定术式,以钳子、剪刀法,保留浅层的正常腺体及其血运,同时保留后被膜,切除中央区域的病变腺体,残余腺体塑形。手术时先切除较大结节,然后仔细检查残余腺体,所扪及结节尽量用止血钳剔除。若结节较小、数目较多且集中于腺体局部者,则行不规则局部腺体切除,缝扎止血,缝扎时不可过深,避免损伤神经。当腺叶后方无正常腺体时仅保留一薄层被膜,则腺叶侧方的正常腺体组织要适当多保留;甲状腺上极无病变时保留甲状腺上动脉后支血管,以防残留腺体及甲状旁腺血运障碍。
1.4 统计学处理
对两组术后复发例数、手术并发症例数作比较,采用χ2检验。
2 结 果
A组有3例(2.16%)出现暂时性声音嘶哑,但均于术后2个月内恢复;1例患者术后2个月仍有音调改变,不能发出高音,直接喉镜显示双侧声带活动良好。5例(7.10%)术后8~48h内出现不同程度的低钙血症,主要表现为口周和四肢指(趾)端麻木,严重者出现手足抽搐,血钙1.178~2.106mmol/L,予术后2d内静脉注射1~2g葡萄糖酸钙后症状消失,血钙恢复正常。B组仅1例术后出现暂时性声音嘶哑,于术后2个月内恢复,无其他并发症出现。两组患者术后均口服左甲状腺素钠或甲状腺素,40mg3次/d起,根据FT3、FT4和S-TSH水平调整药物用量,随访至今,时间6个月~5年,平均2.87年。A组2例发生甲状腺功能低下,B组则无。
A组至今18例复发。B组19例。两组复发复发率及并发症发生率比较见表1。
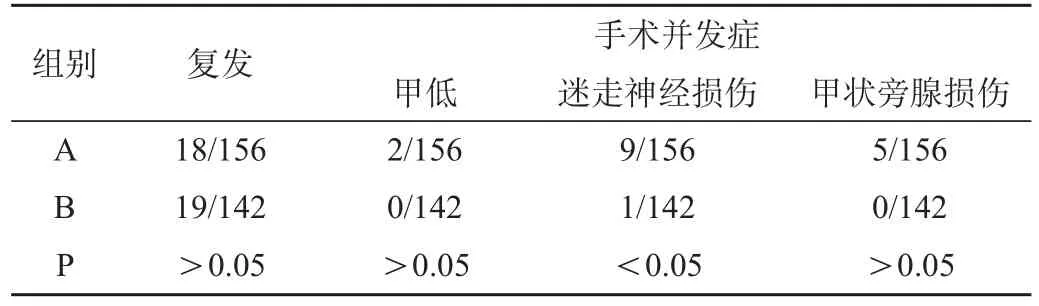
表1 两组患者术后复发例数及并发症例数比较
3 讨 论
结节性甲状腺肿是由单纯性弥漫性甲状腺肿发展而来,病因多由碘缺乏、甲状腺生物合成和分泌过程中某环节障碍致使血中甲状腺素水平持续低于正常。而甲状腺素不足,反馈性地刺激垂体前叶分泌TSH增多,长期TSH增多刺激甲状腺代偿肿大,但这种肿大却是甲状腺功能不足的表现[2],这有别于甲状腺功能亢进的发病机制。
手术是治疗结节性甲状腺肿的主要手段,但术后结节复发长期困扰临床医师。传统的术式包括甲状腺部分切除、次全切除和甲状腺全切除术等3种。但目前对于双侧结节性甲状腺肿的手术方法仍有较大争议。Liukedd等[3]认为,甲状腺全切除术疗效对甲状腺非毒性多发性结节优于次全切除术,此术式可预防术后复发。我国杨卫平等[4]也主张扩大切除范围,以降低术后复发率。但Cherkasov等[5]指出复发并不与甲状腺切除范围相关。另外,过多的切除甲状腺,一方面会造成术后甲状腺功能低下或完全丧失,甚至需终生行甲状腺素替代治疗,口服激素替代治疗可能引起绝经后妇女骨质疏松、心脏肥大、心房颤动等不良后果;另一方面术中损伤喉返神经和误切甲状旁腺的机会也会增多,术后会出现声音嘶哑和低钙抽搐等并发症和后遗症。
本组数据显示,A、B两组复发率并无统计学差异。术后并发症方面,甲状腺功能减低及甲状旁腺损伤发生率两组间虽无统计学差异,但B组发生率较A组为低;B组迷走神经损伤发生率较A组有明显统计学差异。两种手术疗效并无差异,而A组病例因手术切除范围广,所以手术并发症发生率增高。
目前认为结节性甲状腺肿的术后复发在排除个体差异的前提下主要有以下两个原因:①术中结节未切除干净导致假性复发;②甲状腺组织破坏过多导致术后甲状腺功能减低,进而再刺激TSH 的分泌,引起甲状腺滤泡增生造成真性复发[6-8]。我们认为,从发病机制分析结节性甲状腺肿是种代偿性肿大,其相同重量的甲状腺组织功能不及正常甲状腺。这就要求手术中尽量保存较多相对正常甲状腺组织,否则术后甲状腺功能不足将加剧,既而反馈引起TSH分泌增加;而完全去除大血管致甲状腺血供不足会进一步加重甲状腺功能不足。而两种因素引起的TSH增多,一种可能会很快刺激残余小结节变大形成所谓假性复发或真性复发;另一种可能,残余甲状腺无法代偿而引起甲状腺功能减低。
结节性甲状腺肿虽有恶变可能,但绝大多数仍为良性。沈康年[9]认为结节性甲状腺肿发生癌变的危险不大,我们亦持同样观点。大多数患者仍应按良性病处理,否则有过度治疗的可能。我们在术中尽可能切除甲状腺结节的同时,尽量保留甲状腺正常组织。为达此目的,就要求外科医师不再拘泥固定术式,而应视结节分布情况而定手术切除范围。
[1]Menegaux F,Turpin G,Dahman M,et al. Secondary thyroidectomy in patients with prior thyroid surgery for benign disease: a study of 203 cases [J]. Surgery,1999,125 (3): 479-483.
[2]Light GS Jr. Nodular goiter and benign and malignant neop lasms of the thyroid [M]// Sabiston DC J. Textbook of surgery. 15th ed.Philadelphia: WB Saunders Company,1997: 626.
[3]Liukedd A,Pezzoella A. Chinical study of residual functionan an recurrences in patients after partial thyroidectomy for lion toxic nodual goiter[J]. Ann Ital Chir,1994,65(5) :543-546.
[4]杨卫平,邵堂雷,丁家增,等.双侧结节性甲状腺肿手术切除范围的探讨[J]. 中国实用外科杂志,2007,27(5):403-405.
[5]Cherkasov VA,Kotel'nikova LP,Poliakova NG,et al.Diagnosis,treatment and prophylaxis of postoperative recurrent nodular goiter[J]. Khirurgiia (Mosk),2004(4):20-23.
[6]高绪文,李继莲. 甲状腺疾病[M].北京:人民卫生出版社,1999:80-88.
[7]王庆兆,魏韬哲.现代甲状腺外科学[M].郑州: 河南医科大学出版社,1998:254-255.
[8]林志毅,戴洪进,周福海,等.甲状腺良性结节手术后复发的再治疗[J].中国普通外科杂志,2001,16 (8) :500-501.
[9]沈康年.甲状腺疾病与甲状腺癌共存的因果关系[J].临床外科杂志,1997,5(1):76-77.

