动脉溶栓联合自体骨髓间充质干细胞局部注射治疗股骨头缺血坏死临床研究
陈启忠 史跃 王安明 朱丽丽 刘军权 丁凯 葛纪 高从敬
随着微创介入技术的不断开展,局部动脉内溶栓已成为一种趋势,为股骨头缺血坏死的治疗开辟了一条新的途径。近年来,干细胞的移植和组织工程是最引人关注的课题,自体骨髓间充质干细胞移植在骨坏死的治疗领域发挥重要的作用。我院介入治疗中心自2007年5月以来,采用动脉溶栓联合自体骨髓间充质干细胞局部注射介入方法治疗早期外伤性股骨头缺血坏死11例,取得了满意的疗效,报道如下。
1 临床资料
1.1 一般资料 2007年5月~2008年10月,共治疗11例I~II期外伤性股骨头缺血坏死病人,11例患者中10人有少量饮酒,无大量应用激素史。其中单侧9例,双侧2例,男10例,女1例,年龄26~38岁,平均年龄31岁。病史3个月~1年,全部病例均有治疗前、后血管造影片及CT、MRI片,诊断明确。所有患者治疗之前均明确告知本治疗的优点或不足,患者或家属签署知情同意书,并报医院伦理委员会批准。
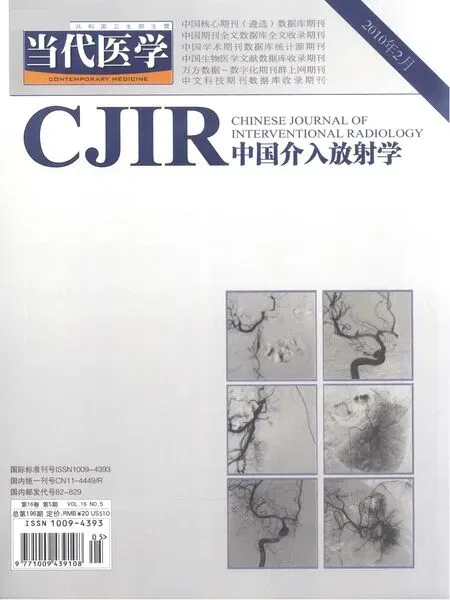
1.2 骨髓间充质干细胞培养方法 抽取患者骨髓20ml,肝素抗凝,用间充质干细胞分离液分离单个核细胞,吸取单个核细胞,用pH7.4PBS洗三次,将细胞悬浮于15%胎牛血清的DMEM F12的培养基中,置37℃,5%CO2培养箱中培养。三天后弃悬浮细胞继续用上述培养基培养贴壁细胞,细胞生长至底面积的70%时用EDTA胰酶消化贴壁细胞后传代培养。标本从采集到分离时间不超过1h。显微镜下每天观察细胞生长及增殖情况。分别取各代骨髓间充质干细胞(mesenchymal stem cells,MSC),置于有小玻片的6孔板中,待细胞80%~90%贴壁生长后取出,用10%中性甲醛固定,苏木精染色,显微镜下观察细胞形态。经3~5代培养后MSC即可达到治疗数量。细胞培养板更换含有10~7mmoL/L、地塞米松、10mmol/Lβ-磷酸甘油、0.05mmol/L维生素C和15%胎牛血清的成骨分化诱导液,培养3周,每周换液2次,分别于诱导的第7,14天取出部分细胞固定,观察细胞形态学变化并进行组织学染色。收集体外向成骨细胞诱导第14天的MSC制备成20ml细胞悬液供患者治疗使用,MSC数量约为1×107~1×108个(图1)。
1.3 造影方法 常规下采用seldinger技术,经皮-股动脉穿刺,用COOK或Cordis 5.0 F Cobra导管常规行患侧股动脉、髂内动脉数字减影血管造影(digital subtraction angiography,DSA)。以6ml/s注射速度,6帧/s连续采集图像,根据DSA造影表现,了解旋股内、旋股外动脉、闭孔动脉的起源及股骨头血供。根据造影结果,行旋股内动脉、旋股外动脉及闭孔动脉超选择插管,着重注意旋股内动脉的超选,本组11例患者股骨头均有旋股内动脉、闭孔动脉及其分支血管供养,旋股外动脉主要供养大粗隆及股骨胫区域。
1.4 治疗方法 将5.0F Cobra导管选择至旋股内动脉、闭孔动脉,灌注脲激酶40万U,罂栗硷50mg,低分子右旋糖酐40ml或复方丹参40ml。1周后在DSA引导下经皮关节腔和股骨头坏死区穿刺,注射第14天的MSC细胞悬液5ml,然后将穿刺针退至关节腔注射10~15ml。间隔2周、4周再进行第二、三次介入治疗,3次为一疗程。观察股骨头血管数量及粗细变化,血管密度改变及股骨头造影染色情况。嘱患者卧床或患肢避免负重2~3个月,在此期间服用钙剂、改善微循环及活血药物,同时进行功能锻炼。
1.5 骨质诊断标准及分期[1]参照Ficat和Arlet对股骨头缺血坏死平片诊断标准及分期。I期:有髋关节僵硬和疼痛,X线没有特殊征象。II期:X线片上有骨重建迹象,而整个股骨头外形及关节间隙正常,根据骨质变化又分为3型。A型(疏松型):负重区有弥漫性骨质疏松;B型(硬化型):在股骨头圆韧带区有囊性变,周围清晰,而头呈一致性硬化改变;C型(混合型):有硬化和透光区存在。III期:股骨头连续性断裂,头顶端有塌陷或变扁,与髋臼接触处明显,出现新月征,死骨呈圆锥状下陷,软骨下骨塌陷或股骨头变扁。IV期:股骨头进一步坏死,关节间隙变窄,并呈典型的骨关节炎改变。
1.6 关节活动参照标准[2]0级:髋关节屈伸、外展、内收、外旋、内旋度数总和为260°~320°为正常;1级:髋关节屈伸、外展、内收、外旋、内旋度数总和为260°~190°,功能稍受限,生活基本自理;2级:为190°~160°,功能部分受限;3级:为160°~130°,功能明显受限;4级:为130°,功能受限。
1.7 观察方法及主要观察指标[3]观察方法:疼痛程度、骨关节功能、数字减影血管造影、X射线片骨形态变化有改善,可视为干细胞移植治疗有效。主要观察指标:①临床指标:干细胞移植后随访观察患者髋关节疼痛程度、疼痛性质及疼痛时间变化、行走距离及步态变化、髋关节外展与内旋功能变化。②数字减影血造影术及X线摄片检查指标:干细胞移植后6个月行股骨头供血动脉造影术,观察血管新生及股骨头供血动脉充盈情况;每6个月行髋关节X线片检查,观察股骨头区骨质变化。
1.8 统计学方法 治疗前后两组疗效的组间比较采用x2检验。
2 结果
2.1 数字减影血管造影表现 11例中缺血型7例;淤血型3例;1例为混合型。经过1个疗程后,对比同一时相DSA血管造影图像,股骨头颈区域血管数量及粗细变化,表现为狭窄闭塞血管再通或明显出现侧枝循环血管,同区域血管明显增多、增粗并延长,静脉回流通畅,股骨头血管染色区域明显增大(图2)。
2.2 治疗前后关节活动度变化见表1。
2.3 骨质变化的影像学表现 动脉灌注体外向成骨细胞诱导第14天的MSC,治疗1个疗程后,经6~24个月的随访观察,早期(3~6个月)骨囊变区骨质增生硬化不明显,后期(6~18个月)骨囊变区缩小,骨质增生硬化明显,股骨头坏死区域逐渐缩小(图3),有效率100%。
2.4 髋部疼痛改变
动脉灌注MSC经过1个疗程3次治疗后,11例患者疼痛均消失,关节功能恢复正常,有效率100%。

表1 治疗前、后关节活动度
图1 瑞吉氏染色×1000,培养第14天的MSC细胞(黑箭)
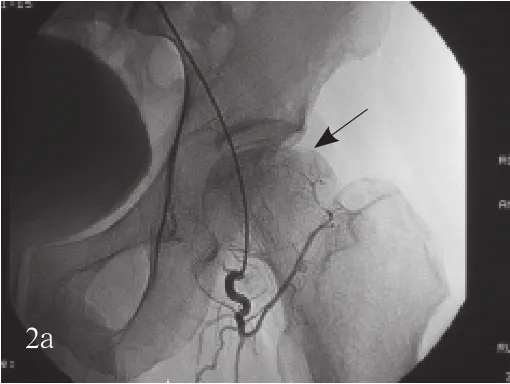

图2 a治疗前,股骨头坏死区血管分支稀、细、少或呈落叶后的柳树枝状(黑箭)b治疗后,股骨头滋养动脉分支管径增粗,新生血管增多(黑箭)
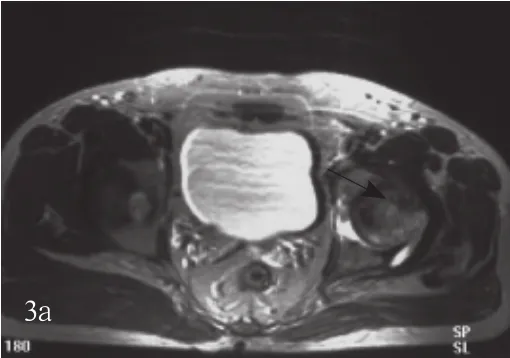
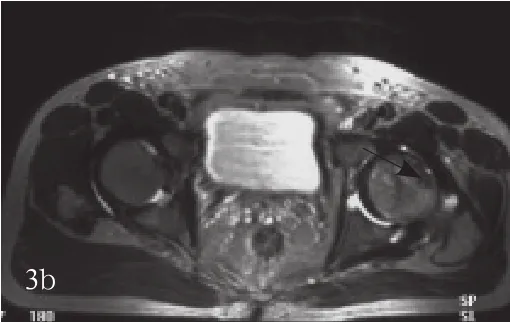
图3 a治疗前,MRI显示左侧股骨头坏死(黑箭)b治疗后,MRI显示左侧股骨头坏死区明显缩小(黑箭)
3 讨论
3.1 股骨头缺血坏死的病因、病理及发病机制 股骨头缺血坏死是一种常见的骨科疾病,它严重危害、摧残人类健康,轻则使人致残,丧失劳动和生活自理能力,重则使人瘫痪而抱病终身[4]。引起ANFH的病因很多,其病因及发病机制尚不十分清楚,主要是由于创伤、应用激素、过度饮酒、结缔组织疾病等各种原因导致股骨头局部滋养血管损伤,进而使骨质缺血、变性、坏死、骨小梁断裂及股骨头塌陷,发生髋关节功能障碍。股骨头无菌性坏死的病理改变为[5]:①骨髓细胞和骨坏死。②坏死骨组织吸收与早期修复。③坏死骨组织的修复与重建。④股骨头塌陷,髋关节骨性关节炎。股骨头坏死的发病机制[4]:由于髋关节是人体最大的负重关节,且剪力大,活动小范围大,血供相对薄弱,血管吻合支少,解剖特点易于造成缺血。头部形态特殊,与颈部骨髓距离狭长,周围由致密骨包绕。在遇到外伤、激素或酒精等诱因,使股骨头滋养动脉损伤,使血管床受压、闭塞,动脉压增高,静脉回流受阻,使骨的血液循环障碍,影响骨的代谢产物及时排出,并形成恶性循环引起股骨头缺血坏死。
3.2 股骨头缺血性坏死的临床表现 临床表现为[3,5]:①关节疼痛。早期出现髋关节周围及膝关节疼痛,疼痛可为间隙性,向大腿内侧放射,负重外展及伸直髋关节时加重。②下肢功能障碍。随着病情发展,髋关节屈曲、内收、外展功能受限。早期为肌肉痉挛引起,继而因关节挛缩,髋关节活动范围缩小,向各个方向活动受到限制,逐渐出现髋关节僵直,髋倾斜,腰椎生理曲度加大,出现下肢功能障碍。③跛行。由于股骨头及关节囊内压增高,患者出现跛行。
3.3 MSC治疗股骨头缺血性坏死的临床意义 研究发现,股骨头缺血坏死的发病可能与成骨细胞及骨髓基质细胞的功能下降有关[6,7,8]。因此,在动脉溶栓的基础上,经皮患侧股骨头穿刺局部注射MSC悬液,有助于坏死区骨质的修复。通过对11例早期股骨头缺血坏死患者经过1个疗程的治疗,发现股骨头坏死区表现为狭窄闭塞血管再通或明显出现侧支循环血管,同区域血管明显增多、增粗并延长,静脉回流通畅,股骨头血管染色区域明显增大;坏死股骨头囊变区缩小,骨质增生硬化明显,股骨头坏死区域逐渐缩小。
3.4 间充质干细胞治疗早期股骨头缺血坏死的前景 随着干细胞工程技术逐渐兴起和发展, 使干细胞治疗股骨头缺血性坏死成为了研究的热点,特别是对骨髓间充质干细胞研究的不断深入,对股骨头缺血坏死的发病机理有了新的认识,在治疗方法上也有了新的发展,给股骨头缺血坏死带来了新的希望。多项实验及临床研究证实骨髓干细胞体外分离培养后, 在一定的诱导条件下, 可以向成骨细胞方向分化[9,10]。Hernigou[11]和Ganji[12]分别使用自体骨髓细胞修复股骨头坏死病灶清除后的缺损, 均取得良好的疗效。杨晓凤等[3]使用外周血及骨髓干细胞移植治疗缺血性疾病, 证实干细胞形成新生血管直接改善血供。可见通过骨髓干细胞动脉灌注治疗股骨头缺血坏死,既有利于股骨头血液供应的恢复,又能提高局部成骨能力,从而促进坏死骨的修复,对早期股骨头坏死的治疗是有利的,目前多与其它疗法合并应用[13]。经动脉灌注溶栓及扩张血管药物,改善股骨头区微循环,有利于MSC对坏死区股骨头的修复。
通过动脉溶栓联合MSC局部注射介入治疗外伤性早期股骨头缺血性坏死,结果显示,有效率100%。对III~IV期可缓解疼痛、改善关节功能、延缓股骨头置换时间、阻止病变进展有较好的作用。但长期疗效尚有待更多病例临床观察来验证。
[1]赵德伟. 股骨头缺血坏死的修复与再造[M]. 北京:人民卫生出版社,1998: 19-48.
[2]张孟增,刘沧君,路志福,等. 骨髓内减压与加压注药在成人股骨头坏死中的应用[J]. 实用放射学杂志,2001,17(5):369-371.
[3]杨晓凤,王红梅,许忆峰,等. 经动脉骨髓干细胞移植治疗股骨头坏死63例[J]. 中国组织工程研究与临床康复,2006,10(13):3-5.
[4]陆建东,茅旭平,曹建民. 股骨头缺血坏死的介入治疗[J]. 实用放射学杂志,2008,24(2):237-239.
[5]张孟增,张金山. 介入放射学基础与临床[M]. 北京:中国科学技术出版社,2001: 314-315.
[6]许忆峰,杨晓凤,王红梅,等. 自体骨髓单个核细胞经介入途径移植治疗股骨头坏死54例:12个月疗效随访[J],中国组织工程研究与临床康复,2007,11(15):2904-2905.
[7]Gangji V, Hauzeur JP, Schoutens A, et al. Abnormalities in the replicative capacity of osteoblasitic cells in the proximal femur of patients with osteonecrosis of the femoral head[J]. J Rheumatol, 2003, 30(2): 348-351.
[8]Lee JS, Lee JS, Roh HL, et al. Alterations in the differentiation ability of mesenchymal stem cells in patients with nontraumatic osteonecrosis of the femoral head: comparative analysis according to the risk factor[J]. J Orthop Res, 2006, 24(4): 604-609.
[9]Xu WR, Qian H, Zhu W, et al. Anorel tumor cell line cloned from mutated human embryonic bone morrow mesenchymal stem cells[J]. Oncology Reports, 2004: 12(3): 501-508.
[10]J iang Y, Jaliagirdar BN, Reinhard RL, et al. Pluripotency of mesenchymal stem cells derived from adult marrow[J]. Nature, 2002:418(6893): 41-49.
[11]Hernigou P, Beaujean F. Treatment of os teonecros is wit h autologous bone marrow grafting[J]. Clin Orthop, 2002: 405(1): 14-23.
[12]Ganji V, Hauzeur J P, Matos C. Treatment of os teonecrs is of the femoral head with implantation of autologous bone marrow cells[J]. Bone Joint Surg Am, 2004: 86(6): 1153-1160.
[13]Mont MA, Jones LC, Hungerford DS. Nontraumatic osteonecrosis of the femoral head: ten years later[J]. J Bone Joint Surg Am, 2006, 88(5):1117-1132.