肺心病急发期和缓解期心电图的比较分析
高岩萍
肺心病是由于支气管-肺组织,胸廓或肺动脉系统的慢性病变所导致的肺循环阻力增加、肺动脉高压、右心负荷加重,进一步引起右心室肥大,甚至右心衰竭的心脏病[1]。临床上以慢性支气管炎、肺气肿为主要病因。心电图检查简便、快捷,是诊断肺心病常用的方法之一。本文通过对肺心病急发期和缓解期心电图变化的比较分析,探讨心电图对肺心病急发期的诊断价值。
1 资料与方法
资料选自本院2007年1月~2009年5月因肺心病急性发作住院的病例共112例,其中男81例,女31例;年龄52~89岁,平均(67±3.8)岁,剔除冠心病、先天性心脏病、风湿性心脏病、高血压性心脏病、甲亢性心脏病。并选择同期治疗好转的缓解期病人共95例,其中男73例,女22例;年龄52~86岁,平均(65±4.3)岁。对肺心病急发期和缓解期病人分别描记12导联心电图,分别测量下列指标:(1)窦性心动过速:窦性心率 100次/min;(2)肺型P波:P波振幅≥0.25mV或P波电压>同导联R波;(3)心电轴右偏或顺钟转向:QRS电轴> 110°,V5V6导联R/S 1;(4)ST段改变:以R波为主的导联ST段水平型或下斜型压低>0.5mV;(5)心律失常:房性早搏、房性心动过速、房颤、室性早搏等;(6)肢体导联低电压:各肢体导联QRS波电压≤0.5mV,或各肢体导联或加压肢体导联QRS波电压振幅之和≤0.15mV。对以上各项心电图指标综合分析,对急发期和缓解期各心电图单项指标作对比。比较分析用x2检验,P<0.05为差异有显著性。
2 结果
两组病例各心电图单项指标见表1。两组病例心电图各单项指标显示,肺心病急发组的窦性心动过速、肺型P波、ST段改变、心律失常的发生率明显大于缓解组(P<0.05),而心电轴右偏或顺钟转向、肢体导联低电压的出现率两组无明显差异(P>0.05)。
3 讨论
肺心病由于慢性低氧血症、反复感染、心肌病变、血流动力学异常等一系列改变,导致肺动脉高压、右心负荷加重。长期缺氧使肺和组织促内皮素合成和释放增加,内皮素具有强力的缩血管作用,使肺动脉压力增高,心电图可出现肺型P波、心电轴右偏或顺钟转向、心律失常等一系列的改变,而肺心病急发期由于缺氧严重、肺小动脉痉挛、高碳酸血症、酸中毒等一系列改变,导致并加重了右心衰竭,由此出现一系列的心电图改变。本组资料中,肺心病急发期病人窦性心动过速、肺型P波、ST段改变、心律失常的发生率明显大于缓解组(P<0.05),其出现率依此为肺型P波、窦性心动过速、心电轴右偏或顺钟转向、ST段改变、心律失常、肢体导联低电压,而肺心病缓解期病人的出现率依此为心电轴右偏或顺钟转向、肺型P波、ST段改变、肢体导联低电压、心律失常、窦性心动过速,两者比较有明显的差异,可能与两者缺氧、心功能不全的严重程度有关。严重的缺氧导致心率加快、心肌缺血以及心律失常的发生,当动脉血氧饱和度小于70%时,心电图可出现肺型P波,但当血氧饱和度提高到正常后,可恢复[2],因而,肺心病急发期肺型P波、窦性心动过速、ST段改变、心律失常的发生率明显大于缓解组(P<0.05)。肺心病急发期病情危急,并且常常可导致严重的并发症,而心电图检查简单、无创,是肺心病急发期方便、快捷、有效的检查方法之一,对肺心病急发期的诊断、治疗具有重要的指导意义,对肺心病急发的病情观察及预后有帮助。
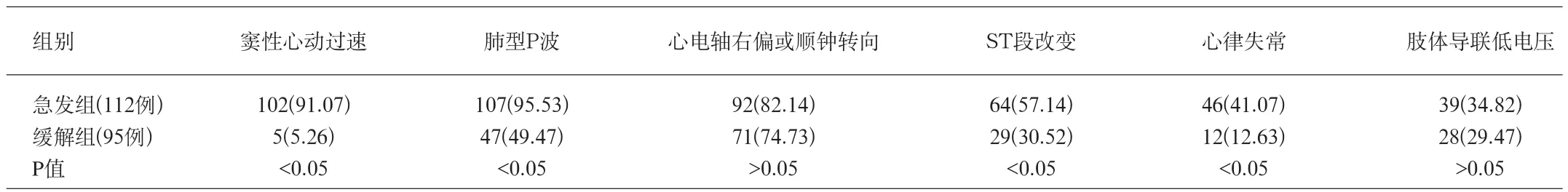
表1 两组病例各心电图单项指标比较[例(%)]
[1]叶任高,陆再英.内科学[M].第5版.北京:人民卫生出版社,2003:22.
[2]马向荣.临床心电学词典[M].第2版.北京:军事医学科学出版社,1998:335.