急性呼吸窘迫综合征早期无创通气支持监测与护理
徐锡凤,吴 波
(江苏省无锡市人民医院,江苏无锡,214023)
急性呼吸窘迫综合征(ARDS)是一种继发于多种疾病,临床上比较常见的急危重症,表现为顽固性低氧血症、进行性加重的呼吸困难、呼吸窘迫,死亡率较高[1]。研究提示,20%以上的ARDS患者在病程中发生急性呼吸衰竭,是致死的主要原因[2-5]。无创正压通气(NIPPV)已经广泛应用于包括慢性阻塞性肺疾病(COPD)急性加重期在内的各种原因所致的呼吸衰竭[6-7]。NIPPV是急性肺损伤/急性呼吸窘迫综合征(ALI/ARDS)有效的治疗措施,可以改善肺的氧合,缓解呼吸窘迫症状,提高疾病的治愈率,治疗的成功率达81.8%[8]。徐思成等[9]报道的NPPV治疗ALI/ARDS成功率为 87.5%。早期采用NIPPV,有助于赢得抢救时机,阻断疾病进展[10]。本文报告应用NIPPV治疗30例ARDS早期患者的临床护理。
1 资料与方法
1.1 一般资料
收集本院2002年1月~2004年12月入住呼吸科的早期ARDS患者30例,男性21例,女性9例,平均年龄55.8岁,全部确诊为ARDS早期,符合中华医学会急性肺损伤ARDS诊断标准。
1.2 方法
在治疗原发病、抗感染的同时给予NIPPV,予定时复查血气分析、观察患者氧分压(PaO2),氧浓度(FiO2)、心率(HR),血氧饱和度(SaO2)、呼吸频率(RR)、自觉症状变化。选用美国Vi-Bi-PAP和bennet呼吸机。设置参数:通气模式为自主呼吸/时间控制(S/T)模式、持续气道正压(CPAP)模式,呼吸频率(RR)12~20次/min,压力支持通气(PSV)为15~20 cmH2O(1 cmH2O=0.098 kPa),呼气末正压(PEEP)为 5~15 cmH2O,氧流量5~8 L/min。同时加强重症监护,做好心理护理、呼吸道管理、营养支持等。
1.3 数据处理
采用SPSS 11.0软件进行统计分析,数据以均数±标准差(±s)表示,计量资料比较采用 t检验,以P<0.05为差异有统计学意义。
1.4 结果
本组30例患者中,经NIPPV治疗后21例(70%)好转,9例(30%)患者病情恶化接受有创机械通气,最终死亡3例(10%)。治疗前后血气分析指标见表1。
表1 30例ARDS早期患者NIPPV治疗前后有关医疗指标对比( ±s)
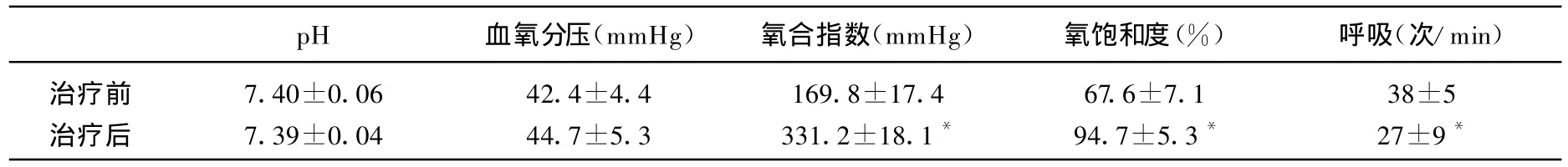
表1 30例ARDS早期患者NIPPV治疗前后有关医疗指标对比( ±s)
与治疗前比较,*P<0.05
pH 血氧分压(mmHg)氧合指数(mmHg)氧饱和度(%)呼吸(次/min)治疗前 7.40±0.06 42.4±4.4 169.8±17.4 67.6±7.1 38±5治疗后 7.39±0.04 44.7±5.3 331.2±18.1* 94.7±5.3* 27±9*
可见血氧饱和度、氧合指数在治疗前后对比差异具有统计学意义,而pH值以及PaCO2在治疗前后对比差异无统计学意义;患者经无创通气治疗后动脉血气指标改善明显。
2 监测及护理
2.1 监测
床旁监测:在开始使用无创通气治疗4~8 h的过程中要有专人在床边护理,及时发现有无漏气并作调整,并针对患者的主诉及监测参数的变化调节呼吸机的参数,采取相应的处理,这样才能保证无创通气的疗效。及时调节参数和压力。在ARDS早期,患者很少支气管痉挛,分泌物少,气道阻力低,平台压接近吸气峰压,故需要PSV较低。同时因缺氧和刺激J感受器作大潮气量快频率的过度通气,容易出现低PaCO2和高pH。而对于无CO2潴留的患者在合理的PSV和PEEP调节下,不致产生过度通气造成CO2过低。加用呼气末正压是目前治疗的主要方法。PEEP相当于肺泡的支架,可以防止肺泡塌陷和减少肺内分流,治疗中要注意尽量连续使用,避免肺泡一张一合产生“剪切力”,加重肺泡的损伤。
人机协调性的判断:医护人员可通过观察患者胸廓的起伏、听呼吸机运转的声音、询问患者与呼吸机是否协调、蹲下身体用手放于胸廓起伏最明显的地方平视患者呼吸时胸廓运动等方法来判断。
通气效果的观察:应观察患者呼吸困难症状是否缓解、人机是否协调、辅助呼吸肌的动用是否减少或消失[11]。通气效果好则可见较明显的胸廓起伏、听诊呼吸音清晰、呼吸频率及心率减慢、血氧饱和度的改善,PaCO2下降>16%,pH>7.30,PaO2>5.3 kPa。
血气分析:是最为准确的定量监测方式。但经鼻面罩NIPPV起效远不如有创通气迅速可靠。PaO2的改善一般较快,而PaCO2往往需要经过2h或更长的时间才能看到明显的改善。若改善不明显,除积极寻找原因外,医护人员切不可急躁,而应密切观察。
2.2 护理
心理护理:ARDS患者存在严重呼吸困难,治疗效果不满意,在接受NIPPV治疗时均有恐惧、焦虑的心理,认为经面罩吸更会妨碍呼吸,加重呼吸困难及濒死感,所以产生抗拒行为。应向患者及家属讲清使用呼吸机的必要性和重要性并指导患者进行有效的呼吸,鼓励患者树立战胜疾病的信心,消除其紧张恐惧心理。
一般护理:注意氧流量:应及时清除气道分泌物。进行性加重的呼吸困难是ARDS最主要的特征,应根据患者的血气来直接判断无创通气的效果。另外可根据脉搏血氧饱和度来间接估计患者缺氧的改善情况,一般此类患者的给氧流量为5~8 L/min。
基础护理:ARDS患者需反复使用糖皮质激素,易合并霉菌感染。需认真做好患者的皮肤护理、口腔护理、眼睛护理,预防尿路感染。应定期更换体位,协助拍背预防压疮的形成,促进痰液的排出。
并发症的护理:NIPPV常常合并湿化温化不足、面部压伤、胃肠胀气、误吸等并发症。应选择合适的鼻面罩并正确佩戴;应注意水的摄入和出入量的把握,鼓励排痰,并以人工辅助排痰;嘱患者闭口呼吸,必要时胃肠减压;进食后0.5~1 h后使用呼吸机,头高位和半坐位能减少误吸。
3 小 结
NIPPV治疗ALI的效果已为临床所证实。本研究表明,急性呼吸窘迫综合征早期,有条件者应尽早使用NIPPV,以减少缺氧对其他脏器的影响,再及时治疗原发病,则会达到事半功倍的疗效,减少插管率和死亡率。使用NIPPV必须认真做好氧合状态监测和呼吸道管理,并预防随时出现的并发症。积极有效的护理是确保无创通气能否顺利实施的关键。
[1]朱元珏,陈文彬.呼吸病学[M].第1版.北京:人民卫生出版社,2003:1396.
[2]Peiris J S,Chu C M,Cheng V C,et al.Clinical progression and viral load in a community outbreak of coronavirus-associated SARS pneumonia:a prospective study[J].Lancet,2003,361:1767.
[3]Lew T W,Kwek T K,Tai D,et al.Acute respiratory distress syndrome in critically ill patients with severe acute respiratory syndrome[J].JAMA,2003,290:374.
[4]Fowler R A,Lapinsky S E,Hallett D,et al.Critically ill patients with severe acute respiratory syndrome[J].JAMA,2003,290:367.
[5]Booth C M,Matukas L M,T omlinson G A,et al.Clinical features and short-term outcomes of 144 patients with SARS in the greater Toronto area[J].JAMA,2003,289:2801.
[6]Orozco-Levi M.Structure and function of the respiratory musclesin p atientsw ithC OPD:im pairmento ra daptation[J].E urRespir J,2003,22(Suppl),41s.
[7]朱银喜,申小青,李为春.无创正压通气治疗慢性阻塞性肺病合并呼吸衰竭34例临床分析[J].海南医学院学报,2009,15(2):148.
[8]范永会,刘大东,张永丽.无创正压通气治疗肺外源性急性肺损伤/急性呼吸窘迫综合征的疗效观察[J].中国医生进修杂志,2008,10(31):61.
[9]徐思成,黄亦芬,王喜艳,等.无创正压通气治疗急性呼吸窘迫综合征的研究[J].中国危重病急救医学,2003,15(6):354.
[10]郭亚文.急性肺损伤患者无创正压通气治疗的护理[J].中国实用护理杂志,2007,23(9):25.
[11]黄 健,周 健,杨文群,等.气道压力释放通气用于创伤后急性呼吸窘迫综合征的效果观察[J].第三军医大学学报,2008,30(12):1212.

