脑弥漫性轴索损伤的CT、MRI诊断25例
田仁富,胡兴荣
恩施自治州中心医院(湖北 恩施 445000)
脑弥漫性轴索损伤(diffuse axonal injury, DAI)又称脑白质剪切伤,是一种在特定外力机制作用下,在脑内发生的以脑深部神经轴索肿胀、断裂为特征的严重闭合性颅脑损伤,多见于车祸伤,病情严重,治疗难,预后差,死亡率及致残率高。神经影像学检查在DAI的临床诊断和伤情判断中具有重要作用,但由于DAI病理改变的特殊性和微小性,CT及常规MRI检查对DAI病灶的检测有一定的局限性,不能满足早期临床诊断的要求,但是随着DWI序列的应用,使DAI的检出率大大提高。本文通过对25例DAI的临床资料及CT、MRI表现进行回顾性分析,旨在提高对本病的早期诊断,探讨CT及MRI对DAI的诊断价值。
1 资料与方法
1.1一般资料本组25例中,男15例,女10例,年龄5~67岁,平均年龄34.2岁。其中车祸伤19例,高处坠落伤4例,其他头部外伤2例。伤后均立即出现昏迷,无中间清醒期,生命体征紊乱,双侧瞳孔不等大,对光反射迟钝或消失;行手术治疗14例,5例放弃治疗出院,6例在24 h内死亡。术后患者植物生存2例,所有患者伤后24 h内均行头颅CT扫描,其中19例行MRI检查。
1.2影像学检查25例使用美国GE Lightspeed VCT-XT型64排螺旋CT,矩阵512×512,层厚、层间距为5 mm,扫描范围颅底至颅顶。其中19例患者于伤后72 h内进行MRI检查,使用美国GE Signa Hde 1.5T MR仪,头部线圈,层厚6 mm、间距为4 mm,扫描序列包括自旋回波(spin echo,SE)序列T1WI、快速自旋回波(fast spin echo,FSE)序列T2WI、液体衰减反转恢复(fluid attenuated inversion recovery,FLAIR)序列、弥散加权(diffusion weighted imaging,DWI)序列。对躁动患者,检查前静脉注射5~10 mg安定予以镇静。
2 结果
2.1 DAI的CT检查结果25例患者中,其中5例CT表现为正常,其余20例常规CT表现为弥漫性脑肿胀,灰白质界限不清,脑室、脑池及脑沟受压变窄;CT平扫共检出病灶37个,主要分布在脑深部结构,位于脑灰白质交界区25个、胼胝体6个、基底节及丘脑4个、脑干和大脑脚各1个;非出血性病灶显示为稍低或等密度影,出血性病灶显示为小灶性高密度影(图1),边界不清楚。25例中4例合并脑挫裂伤,脑内血肿形成,5例合并蛛网膜下腔出血,3例合并硬膜外/下血肿,3例合并颅骨骨折(图2)。
2.2 DAI的MRI检查结果25例中19例患者于伤后72h内进行MRI检查,其中包括CT表现正常的5例病人。共检查病灶97处,病灶主要分布在两侧大脑半球皮层下脑灰白质交界区65个,胼胝体14个,基底节及丘脑11个,脑干和大脑脚各3个,小脑1个(图3,4),以DWI序列显示最清楚,显示病灶数目最多(图5);非出血性病灶在T1WI序列呈低或稍低信号,在T2WI和FLAIR序列呈稍高或高信号,出血性病灶在T1WI、T2WI、FLAIR及DWI序列均呈低或等信号。较大范围脑挫裂伤病灶周围可见水肿带,在T1WI序列呈低信号,在T2WI、FLAIR及DWI序列呈高信号。
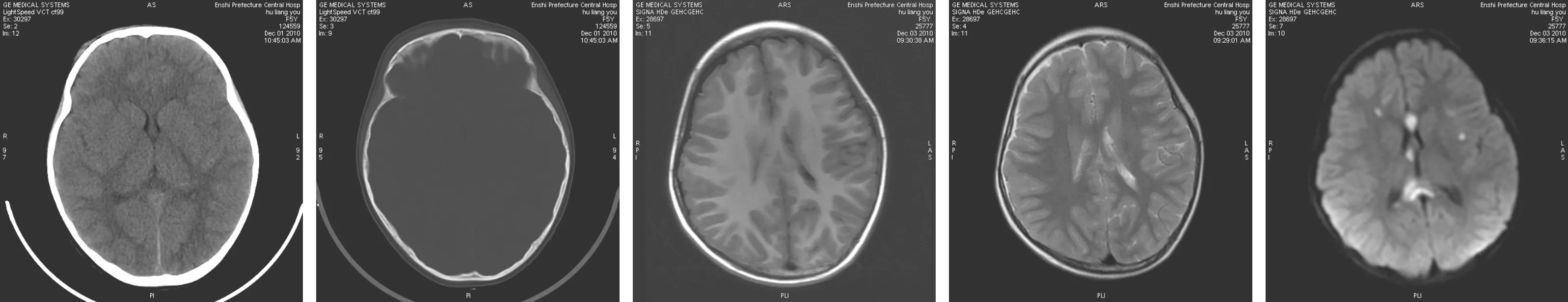
图1 CT平扫示右侧额叶点状稍高密度影 图2 CT平扫(骨窗)示右侧额骨骨折 图3 T1WI序列双侧额叶似见点状稍低信号 图4 T2WI序列双侧额叶似见点状稍高信号 图5 DWI序列示双侧额叶,左侧基底节区,侧脑室旁及胼胝体压部、膝部多发高信号区
3 讨论
DAI是由于大脑在外力作用下头部突然加减速运动,尤其是成角性或旋转性加速运动,产生瞬间剪应力,使不同密度脑组织间发生相对位移,使神经轴索、神经元和伴行血管的断裂。广泛的轴索肿胀及轴突回缩球形成是DAI特征性的病理征象。因此,DAI好发于不同密度的组织之间,如脑灰白质交界区、胼胝体、基底节、脑干背侧等部位[1],其他常见部位有丘脑及中脑被盖等。DAI的临床表现无特异性,伤后立即昏迷,生命体征紊乱,无明显定位体征,部分患者伤后立即死亡,幸存者可昏迷数周至数月,甚至成为植物人,部分患者清醒后也会留有严重的神经系统后遗症。研究发现[2,3],DAI越重,受伤部位越接近于脑深部或中线结构。DAI的临床诊断一直以来都是以影像学检查为主要依据,虽然常规CT、MRI等不能直接显示神经轴索损伤,但可以通过出血、间质水肿等间接征象对DAI进行诊断。
3.1 DAI的CT表现CT是急诊颅脑外伤的首选检查手段,DAI在24 h内的病理改变主要是弥漫性脑水肿、脑肿胀、脑白质损伤及小血管的撕裂,本组25例患者于24 h内急诊CT表现为弥漫性脑肿胀,脑室、脑池及脑沟受压、变窄,甚至消失。其中13例可见大脑半球皮层下、胼胝体、第三脑室周围、甚至脑干见单发或多发小点状高密度出血灶,周围水肿不明显,CT检查对DAI出血性病灶,特别是急性血肿十分敏感,但对非出血性病灶,CT可表现为稍低或等密度影,甚至表现正常,本组7例见脑深部结构局限性稍低密度影,5例表现正常。急性期合并其它脑损伤,如蛛网膜下腔出血、脑挫裂伤、颅骨骨折等的诊断,CT具有独特的优势。值得注意的是,DAI病人有时临床症状很危急,但与CT表现却不成比例,这可能由于CT密度分辨力的限制。
3.2 DAI的MRI表现MRI在DAI的诊断及病情判断方面具有重要意义,能够发现较CT更小的病症,特别是对非出血性病灶,较CT具有明显优势。本组19例患者检出非出血病灶73个:T2WI序列显示大脑白质、胼胝体、小脑和脑干背侧圆形、椭圆形或线条状高信号影,T1WI序列呈等或低信号,T2WI优于T1WI,FLAIR序列呈稍高或高信号,因脑脊液背景高信号被抑制,病灶较T2WI序列显示更清楚;出血性病灶24个:MRI对出血性病变信号变化相对较复杂,本组全部患者均在72h内行MRI检查,均处于急性出血期,T2WI序列显示大脑白质、胼胝体、脑干背侧稍低信号影,随着时间推移,通常于4 d后在T1WI序列上显示高信号影,T1WI序列优于T2WI序列,在FLAIR及DWI序列均呈低或等信号。较大范围脑挫裂伤病灶周围可见水肿带,在T1WI序列呈低信号,在T2WI、FLAIR及DWI序列呈高信号。这与DAI相应的病理变化轴索断裂、水肿,致T1与T2驰豫时间不同程度延长有关。FLAIR序列对于检测损伤组织局部水肿方面有较大优势,可以清楚显示病灶数目、大小以及部位。近年来,随着MR新技术的出现,特别是DWI序列的应用,使DAI的检出率大大提高。 DWI是目前成像速度最快且惟一能反检测活体内水分子扩散运动受限的序列,目前主要用于急性脑缺血的早期诊断。DWI能较常规MRI更早、更准确地显示DAI病灶的信号变化,可能与创伤后脑细胞水肿、脑血流量降低,致细胞缺氧、能量代谢障碍,引起细胞毒性水肿,DWI显示高信号[4]。非出血性病灶在DWI序列呈稍高或高信号,出血性病灶在DWI序列呈低或等信号,较大病灶周围水肿带亦呈高信号。Ezaki等[5]研究发现,DWI虽不能完全显示与DAI有关的全部病灶,但较T2WI及FLAIR序列对损伤区域的显示更清楚,能显示更多的病灶,提示DWI序列比常规MR序列敏感,应作为MRI检查的常规和首选序列。
综上所述,临床诊断为DAI,必须结合外伤史、临床表现及体征、常规影像学,特别是CT、MR表现;需要临床医生注意的是,常规头颅CT表现常与病情严重程度与颅内压升高程度不
相符。因此对临床状况差,而头颅CT未见明显异常,或颅内病变不能解释临床症状者,应进一步行MRI检查,特别是要把敏感性高、且成像时间短的DWI序列作为常规和首选序列。
[参考文献]
[1] Schaefer PW,Huisman TA,Sorensen AG.et al.Diffusion-weighted MR imaging in closed head injury:high correlation with initial Glasgow coma scale score and score on modified Rankin scale at discharge[J].Radiology,2004,233(1):58-66.
[2] Pittella JE.Gusmao SN.The conformation of the brain plays an important role in the distribution of diffuse axonal injury in fatal road traffic accident[J].Arq Neuropsiquiatr,2004,62(2B):406-412.
[3] Inglese M,Makani S,Johnson G,et al.Diffuse axonal injury in mild traumatic brain injury:a diffusion tensor imaging study[J].Neurosurg,2005,103(2):298-303.
[4] 李科,金真,张磊,等.DWI及SWI序列对弥漫性轴索损伤的诊断[J].中华神经外科疾病研究杂志,2010,9(2):116-119.
[5] Ezaki Y.Tsutsumi K.Morikawa M.Role of diffusion-weighted magnetic resonance imaging in diffuse axonal injury[J].Acta Radiol,2006,47(7):733-740.

