颈动脉体瘤的64-MSCTA诊断及影像征象
王 刚,卢星如,冯 颖,王晓琦,徐 凤
(1.兰州大学第一医院放射科,甘肃 兰州 730000;2.甘肃省肿瘤医院放射科,甘肃 兰州 730000)
颈动脉体瘤(Carotid body tumor,CBT)是发生于颈动脉体的化学感受器瘤,临床无特殊表现,术前较难与其他良性肿瘤相鉴别,多易误诊。以往认为颈动脉血管造影是该病诊断金标准。本文回顾性分析我院行颈部CTA检查、经手术和/或临床证实的14例CBT患者CTA检查结果及临床资料,探讨64层螺旋CT血管造影(CTA)在CBT诊断中的临床应用价值及技术优势。
1 材料与方法
1.1 一般资料
收集2007年1月~2009年2月在我院行颈部CT检查、经手术病理和/或临床证实的14例CBT患者,其中男6例,女8例,年龄39~69岁。临床14例均表现为颈部无痛性肿块,其中7例表现为颈部肿物逐渐增大,2例伴吞咽困难,3例伴头晕不适症状。查体:12例为单侧,2例为双侧,患侧颈部下颌角前下方处椭圆形肿块,质韧,界清,无压痛或轻微压痛,表面光滑,可活动,4例可闻及血管杂音;4例因临床表现为搏动性肿物而怀疑颈动脉瘤CTA检查,1例见咽部膨出。14例患者实验室检查均无异常改变。
1.2 检查方法
采用Siemens Sensation64 CT机,18-20G套管针肘前静脉内留置。常规扫描获得定位图像,扫描范围从主动脉弓至外耳廓,Bolus Tracking触发扫描,触发平面定于主动脉弓或左颈总动脉,触发阈值设定为100HU。高压注射器经肘前静脉注射非离子型造影剂 (欧乃派克350mg/ml或优维显370mg/ml),40~50ml(根据扫描时间确定),注射流率4.0ml/s,以相同速率跟进40~50ml生理盐水。足-头方向扫描,扫描结束即刻重复扫描获得静脉期图像。扫描条件:120kV,150mA,扫描速度0.37s;重建层厚0.75~ 1.0mm,重建间隔0.5mm。图像后处理:原始数据进行0.75~1.0mm薄层重建,横断面图像传入工作站,分别采用MPR、MIP、VR技术重建。
2 结果
2.1 轴位征象
12例为单侧,2例为双侧发生;肿物平均直径> 3.2cm,纵径最小者约1.0cm,最大者约10.7cm;均表现为颈动脉鞘内、颈动脉分叉处椭圆形软组织密度肿块,平扫境界清晰,多呈均匀软组织密度,14例肿物内均未见钙化;动脉早期瘤体呈明显的几近血管程度样增强,平均CT值>220HU;8例表现为不均匀强化,6例呈均匀明显强化;12例肿瘤内均可见粗大迂曲或细小簇状的肿瘤血管影;静脉期显示肿瘤进一步持续强化,瘤体内CT值下降;12例均显示了肿瘤推移颈内、外动脉分离征象,颈外动脉多向前内移位,颈内动脉多向后外移位;颈内静脉不同程度受压变形向外侧移位;10例显示了肿瘤包绕颈总动脉末端;11例示颈内动脉包绕,6例颈外动脉包绕;2例显示肿物沿颈内动脉向上沿颅底爬行生长至颈动脉管入口处。肿瘤局部颈内外动脉呈弧形受压变形;病灶周围界限清晰,断面均清晰显示了颈总动脉及颈内、外动脉血管形态及管壁境界;所有病例均未见颈部淋巴结转移。
2.2 3D征象
MPR、MIP、VR均清晰显示了颈动脉分叉角处团块状富血运肿瘤;均显示颈内、外动脉分离,主干下端呈“高脚杯”样改变(10例);可见颈动脉分叉角扩大呈“抱球状”(11例),分叉角度47°~98°,平均72°;1例瘤体大部偏于一侧生长者分叉角增大不明显;另1例直径<1cm者瘤体紧邻颈内动脉前壁,颈内动脉迂曲绕行,颈动脉分叉角度增大;11例均显示颈总,颈内、外动脉被肿瘤不同程度包绕;其中9例显示颈内、外动脉干管壁轮廓光滑,可见包绕/推移征,但未见管腔狭窄、变形及管壁破坏等受侵征象;1例示颈内动脉局部受压轻度变形,1例示包绕段颈内动脉局部血管壁毛糙。MIP可同时清楚显示肿瘤滋养血管,VRT可清楚显示肿瘤表面多条迂曲小血管影(图1~12)。本组7例显示肿瘤的滋养血管来源于颈外动脉分支,2例由颈内、外动脉分叉处发出的小血管供血;1例除见到来自颈外动脉血供外,亦见颈内动脉发出小分支参与肿瘤供血。颈内静脉多显示被推压向外侧移位。
3 讨论
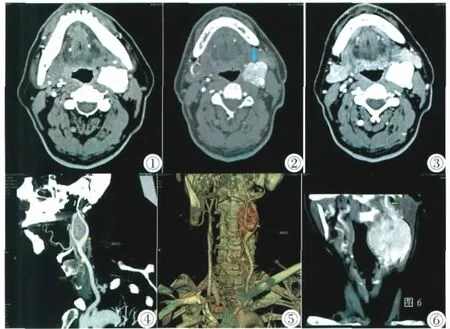
图1 ~3 肿瘤呈明显血管程度样强化,调整窗值后明确区分肿瘤与血管境界;瘤体内见粗大的滋养血管,瘤组织包绕、推移颈内、外动脉,血管壁轮廓清晰、光整;静脉期示被瘤体包绕的颈内外动脉密度下降,周围肿瘤持续强化,密度高于同层动脉。 图4,5 MIP VRT清晰显示颈动脉分叉内富血供肿瘤,瘤体内见迂曲滋养血管影;VRT直观显示瘤体与颈总,颈内、外动脉的空间位置关系,肿瘤位于分叉内偏于一侧生长,颈内外动脉分离移位不明显;可见匍匐于瘤体表面的来自颈外动脉分支的肿瘤滋养血管。 图6 MPR冠状位示左侧巨大肿瘤致咽侧壁受压,咽腔变小,肿瘤沿颈内动脉向上爬行生长至颅底(黄箭头所示)。Figure 1~3. The mass with abundant tumor vessel showed marked enhancement with heterogeneous density in arterial phase;adjusting window width,vessels are clearly distinguished from tumor.The internal and external carotid artery with distinct boundary were pushed and circumscribed by the mass;In venous phase,the tumor was intensified with higher density compared to the carotid artery. Figure 4,5. MIP VRT can clearly show the relation between the tumor and carotid artery;the mass is at the fork of external carotid artery and internal carotid artery,deviating the vessels aside,the fork angle was not increased obviously.Multi-dilated supplying arteries which originated from external carotid artery were displayed within and around the mass. Figure 6. MPR coronal:the large mass pressed the left lateral wall of the pharynx,the lesion circumscribed the internal carotid artery extending to basilar region.
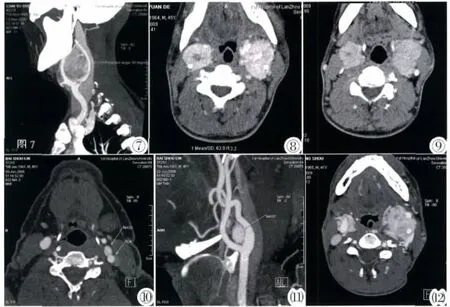
图7 MIP示肿瘤位于颈总动脉分叉处,颈内、外动脉分离呈“高脚杯征”。 图8,9 双侧颈动脉体瘤,动脉期呈显著不均匀强化,肿瘤内可见粗大供血动脉影及小片状低密度区,静脉期肿瘤持续强化,瘤组织密度较动脉期下降,瘤体密度趋向于均匀。图10,11 左侧颈动脉分叉处肿物,紧贴颈内动脉前壁生长,直径0.75cm,纵径约1cm,明显均匀强化,颈动脉分叉角度轻度增大。 图12 双侧颈动脉体瘤,显示瘤体不均匀强化,颈总动脉及颈内外动脉被包绕、推移。Figure 7. MIP:The tumor located at bifurcation of the common carotid artery with typical feature of“Gold cup” image. Figure 8,9. Bilateral tumors wereevidentabundant tumor vessels in arterial phase;in venous phase,the intensification degree of the tumor was lower than that in the arterial phase and became inhomogeneous. Figure 10. The diameter of the mass was about 0.75cm showed obvious and inhomogeneous enhancement. Figure 11. The lesion located at the fork of external carotid artery and internal carotid artery,attached to the anterior wall of the internal carotid artery;The angle of the common carotid bifurcation was slightly enlarged. Figure 12. Bilateral tumors were homogeneously enhanced;the right common carotid artery was circumscribed and the left external and internal carotid arteries were compressed by the tumor.
CBT是一种较少见的头颈部化学感受器肿瘤,位于双侧颈动脉分叉处后内侧壁外鞘下,肿瘤内含大量类似于肾上腺髓质副神经节细胞,故本质上属于副神经节瘤。本病发病原因不明,国外研究表明CBT的发病与海拔有一定的关系[1],故一直以来认为慢性低氧症是本病的主要致病原因,最近的生物学研究发现氧感受器的基因突变是CBT另一重要病因,大约占35%病例。CBT发病率低,本组资料女性多于男性,与文献报道一致;多为良性肿瘤,恶变率1%~10%不等[2]。手术切除是CBT根本的治疗方法,由于肿瘤与颈部血管关系密切,手术危险性较高[3],因此术前正确诊断CBT、判断肿瘤与颈动脉的关系、准确进行术前评价及分型非常重要。以往CBT诊断的金标准DSA为创伤性检查方法,具有一定风险,只显示血管腔内结构是其诊断局限性。64-MSCT时间分辨率及空间分辨率进一步提高,快速容积扫描数据经各种后处理技术,在颈部血管成像以及显示CBT与周围血管关系方面具有明显技术优势[4-7]。
3.1 CBT MSCTA影像特征
本组资料动脉期均以触发方式获得,动脉期肿瘤强化显著,本组最高密度可达330HU,瘤组织密度接近动脉强化亮度,常规颈部窗宽窗位观察几乎不能区分瘤组织与血管结构,调整窗值观察可明确区别肿瘤组织与被包埋的血管结构;肿瘤密度均匀或不均匀,不均匀低密度区多位于肿瘤中心区域;本组病例静脉期均于动脉期结束即刻重复扫描获得,瘤体内造影剂持续充盈,肿瘤与周围颈静脉血管的关系显示更明确。静脉期肿瘤大部表现为持续强化,但CT值普遍下降,呈现均一密度或密度较动脉期更趋于均匀,肿瘤静脉期表现文献报道不甚一致[8],笔者认为可能与扫描时相有关。因肿瘤内血窦丰富,造影剂存留时间相对较长,随着时间延迟,于静脉期肿瘤瘤巢血窦内造影剂充盈和弥散更均匀,故瘤体密度亦较动脉期趋向于均匀表现。此外亦见个别病例中心低密度区CT值始终未见明显上升,考虑可能为病变内局灶性出血所致或与瘤组织内纤维成分有关。本组12例均表现颈内外动脉分叉角增大,1例瘤体大部偏于一侧生长者分叉角未见明显增大;另一例直径0.7cm小肿瘤,纵径约1cm,大于横径,瘤体位于颈动脉分叉内,附着于颈内动脉前壁,瘤体未与颈外动脉相邻,因颈内动脉迂曲绕行致颈动脉分叉角度增大;本组多数瘤体纵径大于横径,反映了其沿颈动脉鞘纵向生长快的特点,亦说明颈动脉夹角的增大并非CBT的特征性影像表现。周建军等[9]研究亦认为肿瘤的附着部位比颈动脉夹角增大对诊断CBT更有意义。MSCTA横断面图像分辨率高,在显示病灶大小、范围、境界、强化特征以及与邻近结构的关系均优于DSA,弥补了DSA不能了解血管壁外结构及周围病变的局限性,薄层断面图像清晰显示肿瘤与颈部血管境界及包绕关系,准确评价血管壁情况。MIP及VRT图像结合轴位薄层断面连续观察可追踪肿瘤内部小血管来源。本组8例手术患者,术中证实肿瘤供血动脉来源与CTA显示结果一致。
3.2 CBT鉴别诊断
富血供转移性淋巴结:表现为大血管附近、多发的结节状软组织影,边界清楚,可融合成团状及分叶状;增强肿块强化多以周边部分强化为主;除颈动脉间隙以外其它部位亦可出现。
巨淋巴结增生症:表现为明显均匀强化的软组织结节,边界清晰,可多发;但强化幅度不及CBT,不引起颈内外动脉分离。
颈部神经鞘瘤和神经纤维瘤:颈动脉鞘内的神经鞘瘤和神经纤维瘤一般位于颈动、静脉之间,病灶可推移颈内动脉(或颈总动脉)向前外、颈内静脉向后内侧移位,较少引起颈内、外动脉分离及分叉角增大;不伴有丰富的肿瘤血管影。CT增强后肿瘤呈不同程度均匀或不均匀强化,强化幅度不及CBT,肿瘤中心可发生坏死、囊变。
3.3 CBT MSCTA诊断优势
随着疾病诊断的无创性检查趋势,DSA已越来越少地被应用于单纯性诊断疾病,64-MSCTA简单、微创、费用低,患者接受照射剂量少;以往经验也表明在与血管有关的颈部肿瘤诊断及鉴别诊断方面,MSCTA具有明显的优势[10]。MSCTA可明确显示CBT特征性改变:肿瘤位于颈动脉分叉处且强化显著,肿瘤表面及内部有许多粗大迂曲的血管,颈动脉分叉角度扩大,颈内外动脉推移或包绕。CTA原始图像分辨率高,可显示受检部位的所有信息,明确病灶大小、范围、境界、强化特征以及与邻近结构的关系,弥补了DSA不能了解血管壁外结构及周围病变的局限性;三维后处理图像有助于直观显示瘤体与颈血管的立体观以及空间解剖关系,不仅可直观地显示CBT DSA表现的三大特征,在鉴别诊断方面、显示细小血管及评价血管壁及周围病变较DSA更具优势,可提供除颈部血管结构改变之外更多的诊断信息,更有利于指导Shamblin分型,制定手术方案,是诊断CBT的首选方法。
[1]孙艳秋,鲍海华,赵希鹏,等.CTA及MRA对颈动脉体瘤的诊断价值[J].实用放射学杂志,2008,24(4):464.
[2]刘彤华.诊断病理学[M].北京:人民卫生出版社,2006.369.
[3]赵睿,邹红,况明才.颈动脉体瘤手术中大血管损伤的防治[J].临床口腔医学杂志,2007,23(7):417.
[4]李佩玲,冷仁利,黎庶.颈动脉体瘤的多层螺旋CT诊断[J].中华放射学杂志,2006,40:270-272.
[5]俞同福,王德杭,冯阳,等.多排螺旋CT 3D血管成像(CTA)临床应用[J].实用放射学杂志,2003,19(8):748-749.
[6]Johnson PT,Health DG,Kuszyk BS.CT angiography with volume rendering:advantages and applications in splachnic vascular imaging[J].Radiology,1996,200(2):564-566.
[7]Korogi Y,Takahashi M,Ogura Y,et al.Intracranial aneurysms: detecion with three-dimensionalCT angiography with volume rendering—comparison with conventional angiographic and surgical findings[J].Radiology,1999,211(2):497-506.
[8]曹斌朱,新进.颈动脉体瘤的多层螺旋CT血管成像特征[J].实用医学杂志,2008,24(13):2287-2289.
[9]周建军,周康容,陈祖望,等.颈动脉体瘤多层螺旋CT血管成像的诊断价值[J].放射学实践,2006,21:1225-1228.
[10]邢巍巍,谷京城.16层螺旋CT血管造影在颈部肿瘤的应用[J].中国耳鼻咽喉头颈外科,2007,14(3):143-144.

