蛛网膜下腔出血规范化治疗
黄春明 张宏祥
蛛网膜下腔出血规范化治疗
黄春明 张宏祥
目的探讨蛛网膜下腔出血规范化治疗,降低致残率、并发症发生率,致死率、死亡率。方法将156例蛛网膜下腔出血病例随机分为规范化治疗组和传统治疗组,每组78例,分别行规范治疗及传统方法治疗,对两组疗效及相关观察指标进行比较作统计学分析。结果规范化治疗组与传统方法治疗组在致残率、并发症发生率,致死率、死亡率及头痛持续时间。意识水平恢复时间,血性脑脊液清除时间方面有显著性差异(P<0.05)。结论规范化治疗蛛网膜下腔出血较传统方法治疗蛛网膜下腔出血可以彻底根治病因防止再出血,且快速清除瘀血从而减少脑血管痉挛,脑积水的发生。显著降低致残率、并发症发生率,致死率、死亡率。
蛛网膜下腔出血;规范化治疗;临床疗效
蛛网膜下腔出血(subarachnoid hemorrhage,SAH)是神经内科的常见病,其致残率、并发症发生率、致死率、死亡率均高,主要原因是它的并发症:再出血、脑血管痉挛、脑积水。给社会和家庭带来很大的负担。通过对蛛网膜下腔出血规范化病因治疗和积极的并发症处理,可以明显降低致残率、并发症发生率、致死率、死亡率。给社会和家庭减轻了负担,减少了损失。现报告如下。
1 资料和方法
1.1 一般资料 选取2001年3月~2008年10月在我科住院的经头颅CT证实的SAH患者156例,入选病例均符合1996年全国脑血管学术会议制订的诊断标准[1]。其中男88例,女68例,年龄19~75岁,平均年龄(50±25)岁。入院病人随机分成两组:规范治疗组78例,行病因治疗及应用腰大池置管持续脑脊液引流术等方法积极治疗并发症,传统方法治疗组78例,行常规内科保守治疗,即脱水降颅压、止血、解痉等治疗(含仅行腰大池置管引流术而未行病因治疗的病例30例),两组病例年龄分布、入院时病情(按Hunt和Hess临床分级归类)[2]、发病诱因等差异无显著性(P 0.05)。
1.2 方法
1.2.1 治疗方法 156例入选患者入院后均按常规予以脱水降颅压、止血、解痉等治疗即传统方法治疗,其中,78例患者在传统方法治疗的基础上行病因治疗及腰大池置管持续脑脊液引流术即规范化治疗。
1.2.2 病因治疗 入院后即行急诊脑血管造影术(DSA)检查明确出血原因,颅内血管瘤行血管内介入栓塞或开颅行手术夹闭术,血管畸形行打胶水封堵或开颅行手术切除术。
1.2.3 腰大池置持续引流脑脊液术 病因治疗后转运患者回病房后立刻行腰大池置管,病人取侧卧位,其背部与床面垂直,头和下肢(双侧或单侧)屈曲,在L3、L5椎间隙处常规消毒铺巾后行局部麻醉,用17G硬脊膜外穿刺针穿入,进入深度达4~6cm后有落空感,并有血性脑脊液流出,拔出针芯测颅压,如压力≥200mmHg,则应快速滴入20%甘露醇125~250ml,将硬脊膜外导管置入腰椎蛛网膜下腔间隙内约10~12cm。边推进引流管边拔出穿刺针,以脑脊液引流通畅、无神经根刺激症状为妥。退针后无菌纱布包扎,引流管沿背部向上用胶布固定于皮肤上至颈下,接无菌引流袋,改平卧引流高度为外耳道上10~15cm,引流速度6~10ml/h,引流时间1~2周。
1.2.4 观察指标 (1)入选病例入院后即按Hunt和Hess临床分级归类详细记录下入院时的意识水平、头痛程度、颈抗情况及神经功能缺损情况;(2)两组病例中行腰大池置管持续引流脑脊液者,利用引流管每日测颅内压,记录测压结果决定是否应用甘露醇降颅压,通过调整引流管在床边的上、下高度可控制引流的速度,以2~5滴/分,6~10ml/h为宜。这可使血性脑脊液缓慢而持续引流出来。ICP不至于有较大的瞬间波动,最终达到降颅压的作用,定期观察引流管液体的流通状态,检查引流管是否脱出,是否扭曲,连接处是否牢固,是否堵管,如发生堵管应及时用生理盐水通管,每日观察引流液的颜色及引流量。每日引流量控制在350ml以下,当脑脊液颜色由红变黄时可考虑拔管。(3)两组病例均每日观察患者的意识水平、体温曲线及头痛、颈抗症状。当意识由深变浅,头痛颈抗逐渐缓解,体温趋于正常,说明病情在改善,记录下改善所需的天数。(4)定期复查CT,了解残余积血情况,是否出现迟发性脑积水,观察、收集相关数据,建立两组病人治疗后的临床症状和体征、影像学等检查,实验室报告等档案。(5)记录两组病例在治疗过程中并发症的发生情况,并记录下何时出现再出血、脑血管痉挛、脑积水并积极治疗。(6)两组病例好转出院后均建立详细随访制度,定期了解患者出院后的情况。
1.2.5 统计学方法 对两组病人治疗后的临床症状和体征、影像学等检查、实验室报告进行系统观察,收集相关数据,建立数据库。采用SPSS软件进行单因素Logistic回归分析,进一步筛选有意义因素,对患者的病情进行分析,以灵敏度、特异度等指标进行评价。实验数据用均数±标准差()来表示,两标本均数比较采用t检验,计数资料采用x2检验,P<0.05为差异有统计学意义。
2 结果
2.1 与传统方法治疗比较,规范化治疗组可以彻底消除病因,防止再出血发生,也可以迅速缓解症状,缩短SAH患者的头痛持续时间、意识障碍恢复时间、快速清除积血缩短血性脑脊液恢复正常时间、减少脑血管痉挛发生率,见表1和表2。
2.2 两组资料分析显示,在传统方法治疗组中行持续腰大池置管引流脑脊液者较未置管引流者明显缩短头痛持续时间、意识障碍恢复时间、血性脑脊液恢复正常时间、减少了脑血管痉挛的发生率,由于没有彻底根除病因,所以不能减少再出血的发生率,见表3。
2.3 两组资料分析显示,治疗重症SAH患者按Hunt和Hess临床分级,归类在4级或5级入院后行对症快速脱水降颅压、止血、解痉处理,如果家属同意行血管内介入栓塞治疗,术后行腰大池置持续引流脑脊液术,仍可以减少并发症从而减少死亡。见表4。
3 讨论
蛛网膜下腔出血(SAH)是神经内科的常见急危重症,占急性脑卒中的10%,占出血性卒中的20%,发生率为6~16人/10万人/年,其致残率、并发症发生率、致死率、死亡率相当高。约2/3的存活者有神经功能障碍和不同程度的认知及行为障碍,10%的死于入院前,15%的死于两周内,40%的死于三个月内,仅35%的存活[3],而再出血和脑血管痉挛,迟发性脑积水是其致残率、并发症发生率、致死率、死亡率的主要原因[4]。尽管广大医务工作者在临床上积累了大量的救治SAH的宝贵经验,如脱水剂、止血药、尼莫通的合理使用,“三高”治疗法及丰富的宣教知识,并且在救治过程中取得满意效果,但由于没有剔除病因治疗,再出血的隐患随时存在,且常常出现功亏一匮的现象。
蛛网膜下腔出血的主要病因是颅内血管瘤占75%~85%和脑动静脉畸形占20%~40%,随着脑血管造影技术DSA的普及,血管内治疗技术的不断发展和神外手术水平的不断提高,人们对蛛网膜下腔出血的治疗重点放在首先是病因治疗即首先抓紧时机完善DSA检查,找出病因实施病因治疗,血管内介入栓塞治疗通常是在DSA检查后立即进行,对于一个高超的介入医师来说从开始DSA到栓塞治疗结束一般2~4小时,且属微创手术,手术创伤小,手术适应证可以拓展到4级及部分5级病人,对于不宜血管内治疗的可以选择开颅手术治疗,但手术创伤大,要严格把握适应证,一般认为4级昏睡患者5级昏迷患者开颅手术似乎不能获益。根除病因治疗后重点就是并发症的预防,采用腰大池置持续引流脑脊液术可以加快血性脑脊液清除而又保持颅压相对稳定达到缓和平稳降低颅压的目的,据文献报道,蛛网膜下腔出血时,ICP和脑静脉压是同时增加的。脑脊液的吸收则降低为正常的1/2以下[5],持续将异常的脑脊液引流到体外,即将蛛网膜下腔的瘀血引流出来,可减少蛛网膜下腔粘连和脑水肿反应,有效的预防血管痉挛的发生,同时缓慢降低ICP,刺激脑脊液的分泌,使新的脑脊液发挥良好的稀释和冲洗作用。可以认为这是一种“自身置换”作用,可有效阻断颅内诸因素的恶性循环,明显减少脱水药物的使用,使其朝良性的循环方向发展。所以在传统治疗组中行腰大池置管的患者明显较未置管组效果满意,可以减少脑血管痉挛发生,但不能降低再出血发生。我院认为规范化蛛网膜下腔出血治疗应是病因治疗+腰大池置持续引流脑脊液术+常规内科对症治疗。规范化治疗可以去除病因,减少脑血管痉挛发生,明显降低死亡率,降低致残率,取得满意疗效。
表1 两组患者疗效比较()(单位:小时)

表1 两组患者疗效比较()(单位:小时)
注:与传统治疗组比较, *P<0.05,*P<0.01。
组别 意识障碍 头痛持 脑脊液正常持续时间 续时间 恢复时间传统治疗组 10±1.8 8±3 9±2.7规范治疗组 5±2 4±1.7 5±1.2
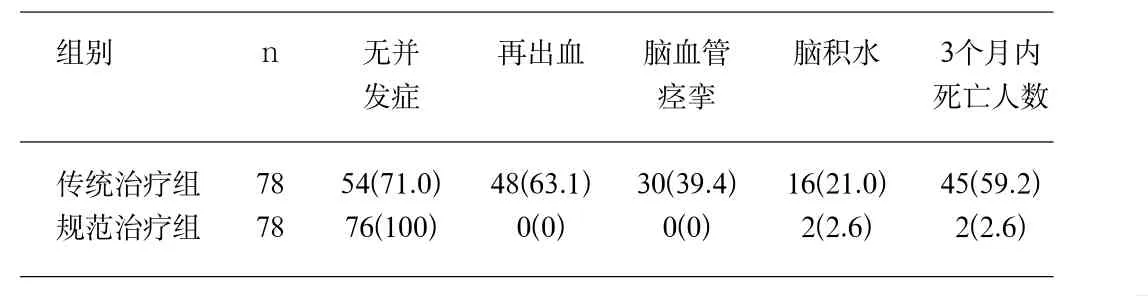
表2 两组患者并发症及3个月内死亡人数比较[例(%)]

表3 传统组中置管组与未置管组疗效比较[例(%)]
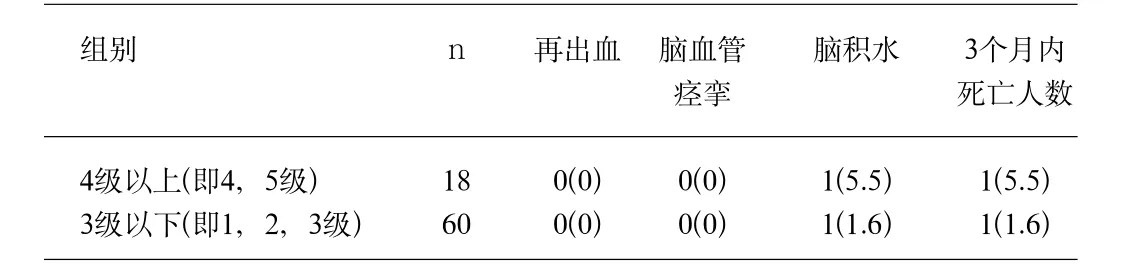
表4 规范治疗组中4级以上与3级以下病例疗效比较[例(%)]
[1]中华医学会.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,(6):379.
[2]王维治.神经病学[M].北京:人民卫生出版社,2004:126.
[3]孙永全,蛛网膜下腔出血的诊断与治疗.全国神经内科主任诊疗技能及管理论坛,2007:12:62.
[4]白惠霞,乔来军,崔炎曾,等.终池置管持续脑脊液外引流治疗重度蛛网膜下腔出血[J].中风与神经疾病,2000,18(2):117.
[5]涂通今.急诊神经外科学[M].北京:人民军医出版社,1995:56-57.
10.3969/j.issn.1009-4393.2010.12.035
333000 江西省景德镇市第二人民医院神经内科 (黄春明张宏祥)

