骨增量技术联合颌骨囊肿刮治术治疗牙源性颌骨囊肿的临床效果
【摘要】目的 探讨骨增量技术联合颌骨囊肿刮治术治疗牙源性颌骨囊肿的临床效果,为临床治疗提供参考。方法 选取2020年1月至2023年10月辽源市中医院收治的60例牙源性颌骨囊肿患者,按照随机数字表法分成对照组与观察组,每组30例。对照组患者采用颌骨囊肿刮治术治疗,观察组患者采用骨增量技术联合颌骨囊肿刮治术治疗。比较两组患者围手术期指标、囊肿修复效果、复发情况及并发症发生情况。结果 观察组患者手术时间、住院时间均长于对照组,术中出血量多于对照组,肿瘤愈合时间短于对照组(均Plt;0.05)。术后3~6个月,两组患者骨质增生厚度、骨密度、囊肿面积减小量、囊肿体积缩小率均呈现升高趋势,且观察组骨质增生厚度、骨密度均大于对照组,囊肿面积减小量、囊肿体积缩小率均高于对照组(均Plt;0.05)。观察组患者复发率、并发症总发生率均低于对照组(均Plt;0.05)。结论 牙源性颌骨囊肿患者采用骨增量技术联合颌骨囊肿刮治术治疗的效果较好,虽手术时间及住院时间较长,术中出血量较多,但能有效促进囊肿愈合,增加骨质增生厚度、骨密度,减小囊肿面积和体积,并降低复发及其他并发症发生风险。
【关键词】骨增量技术;颌骨囊肿刮治术;牙源性颌骨囊肿
【中图分类号】R782.3+2 【文献标识码】A 【文章编号】2096-2665.2025.04.0036.03
DOI:10.3969/j.issn.2096-2665.2025.04.012
牙源性颌骨囊肿是口腔颌面部病变的类型之一,其发生可能与牙齿发育异常、牙齿病变有关,长期炎症刺激会导致牙周膜内发生病变,出现上皮组织增生,最终形成囊性肿物[1]。牙源性颌骨囊肿患者早期症状不明显,囊性肿物体积较小,但随着囊肿不断生长并向周围膨胀,不仅会造成周围组织膨隆现象,引起颌骨畸形、面部畸形等情况,影响患者外貌美观,还可能压迫周围神经或肌肉,导致咀嚼功能障碍。缺损骨质虽能依靠自身修复能力进行骨质增长,但颌骨囊肿刮治术直接刮出囊肿造成的创面较大,骨质修复过程较缓慢,可能会造成无效腔,影响术后恢复[2]。骨增量技术多用于口腔移植修复治疗,采用引导骨再生(GBR)技术能在骨缺损区域填充骨粉,有利于骨形成,提高后期种植体修复成功率,促进患者预后[3]。基于此,本研究探究骨增量技术联合颌骨囊肿刮治术治疗的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2020年1月至2023年10月辽源市中医院收治的60例牙源性颌骨囊肿患者,按照随机数字表法分成对照组与观察组,每组30例。对照组患者中男性19例,女性11例;年龄25~63岁,平均年龄(44.36±6.01)岁;囊肿直径3~7 cm,平均囊肿直径(4.79±0.26)cm;囊肿类型:根端囊肿8例,含牙囊肿12例,角化囊肿10例;囊肿位置:上颌骨18例,下颌骨12例。
观察组患者中男性16例,女性14例;年龄26~62岁,平均年龄(43.75±5.92)岁;囊肿直径3~6.5 cm,平均囊肿直径(4.67±0.25)cm;囊肿类型:根端囊肿7例,含牙囊肿15例,角化囊肿8例;囊肿位置:上颌骨17例,下颌骨13例。两组患者一般资料比较,差异无统计学意义(Pgt;0.05),组间具有可比性。本研究经辽源市中医院医学伦理委员会批准,患者及家属均对本研究知情并签署知情同意书。纳入标准:⑴符合牙源性颌骨囊肿的诊断标准[4],且经影像学检查确诊;⑵首次发病;⑶入组前未出现唇部或颌面麻木等相关功能障碍。排除标准:⑴存在颌骨囊肿已侵犯重要血管或神经者;⑵存在其他恶性肿瘤或颌面部手术史者;⑶存在重要脏器功能异常或凝血异常者;⑷存在严重营养不良、骨质疏松等相关疾病影响骨代谢者;⑸存在认知、听力、沟通等功能障碍者。
1.2 手术方法 两组患者入院后均行常规体格检查,包括血压、体温、血常规等,并使用口腔颌面锥形束计算机体层摄影设备(南京普爱医疗设备股份有限公司,国械注准20163062529,型号: PLX3000A)进行口腔全景片、锥形束CT(CBCT)等口腔影像学检查,明确囊肿位置、大小、与周围组织关系等,根据患者口腔情况标记手术范围。
对照组患者采用颌骨囊肿刮治术治疗:患者取仰卧位,采用鼻插管进行全身麻醉,根据囊肿位置进行垫高(上颌骨囊肿垫肩,下颌骨囊肿垫头圈)。消毒后,于牙槽嵴顶部作刮治切口,将牙龈黏骨瓣膜完全翻起,充分暴露囊肿病变部位。采用超声刀切开囊肿外骨壁,将囊壁组织暴露,采用刮匙进行囊壁分离,彻底刮除囊肿,并将其送检。修整囊腔,使囊腔无残留至光滑,经止血处理后,使用生理盐水对囊腔进行冲洗,检查无异常后,对黏骨瓣膜进行缝合。
观察组患者采用骨增量技术联合颌骨囊肿刮治术治疗:术前3 d,采集患者5 mL自体血储存备用,于颌骨囊肿刮治术(手术操作同对照组)刮治结束后进行GBR技术。冲洗囊腔后评估囊腔大小,根据其大小进行骨粉植入,将1 mg注射用替加环素(南京海辰药业股份有限公司,国药准字H20133165,规格:50 mg)、1 mg骨修复材料(烟台正海生物科技股份有限公司,国械注准20153170391)、1 mL自体血充分混合后填塞至缺损部位,根据缺损面积修剪医用胶原修复膜(福建省博特生物科技有限公司,国械注准20173170525,型号:BME-10X),将修剪后的医用胶原修复膜覆盖于骨缺损表面,固定完成后进行创面缝合。
术后,两组患者均给予常规抗感染治疗,并根据患者具体情况给予消肿、止痛等处理并随访6个月。
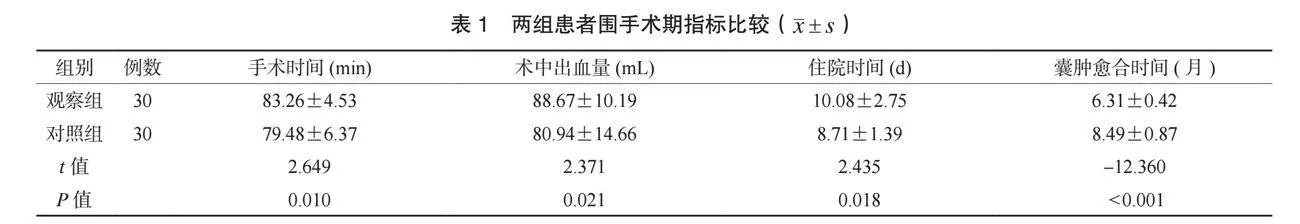
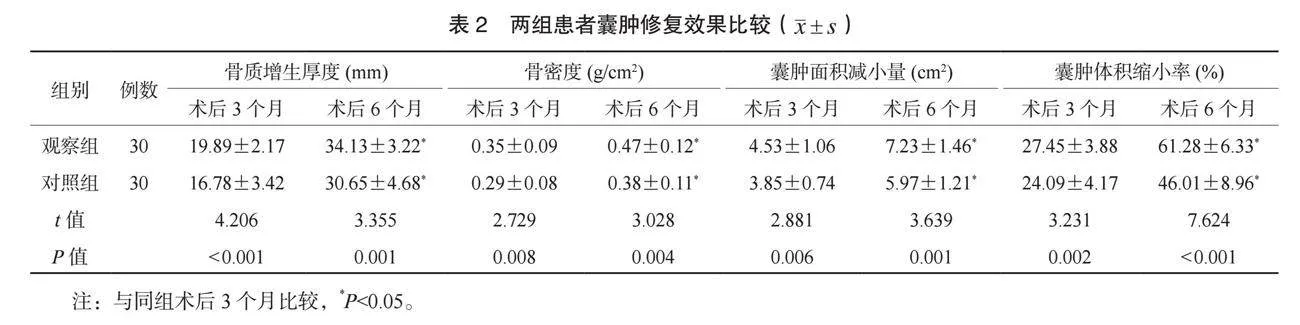
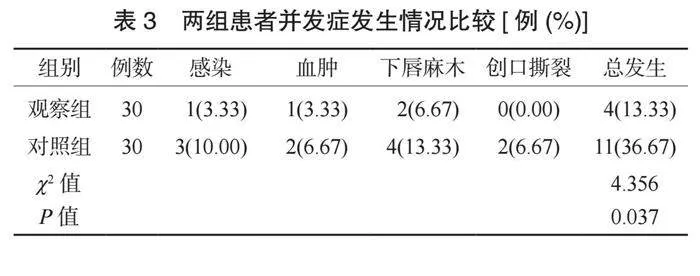
1.3 观察指标 ⑴围手术期指标。记录两组患者围手术期指标,包括手术时间、术中出血量、住院时间、囊肿愈合时间。⑵囊肿修复效果。于术后3、6个月,采用CBCT对骨损伤修复区(手术区域)进行拍摄,检测两组患者骨质增生厚度和骨密度;采用CT影像学检查对两组患者颌骨囊肿横径、上下径、前后径进行3次连续测量,取平均值,并计算囊肿面积和体积。术后3个月、 6个月与术前差值为囊肿面积减小量;囊肿体积=4 π×颌骨囊肿横径×前后径×上下径/3,囊肿体积缩小率=(术前体积-术后体积)/术前体积×100%。⑶复发情况。术后随访6个月,根据CBCT判定两组患者的复发情况[4]。⑷并发症发生情况。观察并统计两组患者并发症发生情况,包括感染、血肿、下唇麻木、创口撕裂。并发症总发生率=并发症总发生例数/总例数×100%。
1.4 统计学分析 采用SPSS 26.0统计学软件进行数据分析。计量资料以(x)描述,行t检验;计数资料以[例(%)]描述,行χ2检验。以Plt;0.05为差异有统计学意义。
2 结果
2.1 两组患者围手术期指标比较 观察组患者手术时间、住院时间均长于对照组,术中出血量多于对照组,肿瘤愈合时间短于对照组,差异均有统计学意义(均Plt;0.05),见表1。
2.2 两组患者囊肿修复效果比较 术后3~6个月,两组患者骨质增生厚度骨密度、囊肿面积减小量、囊肿体积缩小率均呈现升高趋势,且观察组术后3个月骨质增生厚度、骨密度均大于对照组,囊肿面积减小量、囊肿体积缩小率均高于对照组,观察组术后6个月骨质增生厚度、骨密度均大于对照组,囊肿面积减小量、囊肿体积缩小率均高于对照组,差异均有统计学意义(均Plt;0.05),见表2。
2.3 两组患者复发情况比较 术后随访6个月,观察组患者发生1例复发情况,复发率为3.33%(1/30),对照组发生8例复发情况,复发率为26.67%(8/30)。观察组患者复发率低于对照组,差异有统计学意义(χ2值=6.405, P=0.011)。
2.4 两组患者并发症发生情况比较 观察组患者并发症总发生率低于对照组,差异有统计学意义(Plt;0.05),见表3。
3 讨论
牙源性颌骨囊肿是颌面部的一种良性囊性病变,主要发生于牙齿形成器官的上皮组织,患病原因包括牙结石、龋齿、牙根尖周炎等,牙齿萌出异常也是导致囊肿形成的原因之一,由于牙齿生长发育异常导致牙龈部位受到刺激,颌骨部位腺管堵塞,造成腺液无法排出,进而刺激颌骨形成囊肿[5]。牙源性颌骨囊肿发病隐匿,病情发展缓慢,且早期无自觉症状,但随着囊肿增长,可导致神经压迫、骨骼发育畸形,严重者可出现颌骨骨折,不仅会影响患者颜面部特征,还会使语言及咀嚼功能受到影响[6]。
颌骨囊肿刮治术可通过将囊肿囊壁和病变组织刮除,达到治疗目的,但刮治过程中需磨除囊肿周围病变骨质,导致病变区域出现颌骨缺损,该缺损部位虽能通过自身成骨能力进行部分修复,但所需愈合时间较长,且易形成空骨腔,不利于后期种植体修复[7]。骨增量技术在临床上常用于骨缺损修复,采用自体骨或骨替代用品增加骨缺损区域骨量,可引导骨组织再生,促进骨组织发育。临床有多种骨增量技术,包括GBR技术、外置法植骨术等。其中,GBR技术能利用生物膜的屏障特性,有效防止骨缺损区域软组织成纤维细胞渗入,促进成骨细胞增殖,有助于新骨生长,进而达到引导骨组织修复的目的[8]。同时,GBR技术还能提高修复效果,有利于帮助患者快速恢复颌骨外形,改善面部外观,进而减轻患者心理负担[9]。
本研究结果显示,观察组患者手术时间、住院时间均长于对照组,术中出血量多于对照组,肿瘤愈合时间短于对照组。分析原因为,骨增量技术联合颌骨囊肿刮治术治疗过程中,在完成刮治术后需进行创口打磨及骨缺损填充,相较于单独肿瘤囊肿刮治术,手术过程更复杂,手术切口相对较大,进而会延长手术和住院的时间,增加术中出血量。但采用生物膜和骨粉填充骨缺损处,能有效促进骨质再生,帮助患者恢复颌骨功能和结构,从而缩短囊肿愈合时间。本研究结果显示,术后3~6个月,两组患者骨质增生厚度、骨密度、囊肿面积减小量、囊肿体积缩小率均呈现升高趋势,且观察组骨质增生厚度、骨密度均大于对照组,囊肿面积减小量、囊肿体积缩小率均高于对照组。分析原因为,骨增量技术与颌骨囊肿刮治术联合治疗能对囊肿壁和囊液进行彻底刮除,并通过植入骨替代材料,为骨缺损区域提供丰富的生物活性物质和骨生长支架,有效刺激骨细胞进行增殖和分化,促进骨组织形成和骨质修复,从而增加骨质增生厚度和骨密度,提高囊肿面积减小量和囊肿体积缩小率[10]。本研究结果还显示,观察组患者总复发率低于对照组。分析原因为,骨增量技术联合颌骨囊肿刮治术治疗能有效刮除囊肿组织,并消除囊肿残余组织,从而减少囊肿对颌骨的破坏;联合治疗还可促进颌骨缺损区域骨质修复和再生,加速骨质愈合,增加颌骨结构稳定性,从而降低复发风险。此外,观察组患者并发症总发生率低于对照组。分析原因为,联合治疗能在直视条件下进行手术治疗,有利于避免对周围正常组织损伤,从而促进骨质生长和修复,有利于促进颌骨恢复,增强颌骨稳定性和抵抗力,降低并发症发生风险。
综上所述,牙源性颌骨囊肿患者采用骨增量技术联合颌骨囊肿刮治术治疗,虽手术时间及住院时间较长,术中出血量较多,但能有效促进囊肿愈合,增加骨质增生厚度、骨密度,减小囊肿面积和体积,并降低复发及其他并发症发生风险,临床医师应根据患者情况选择适合的治疗方案。
参考文献
冯迦森,任建华.开窗减压术治疗牙源性颌骨囊肿效果分析[J].河南外科学杂志, 2024, 30(3): 146-147.
杨志国.开窗减压术与颌骨囊肿刮治术对颌骨囊肿患者疼痛程度及预后的影响[J].齐齐哈尔医学院学报, 2024, 45(2): 141-144.
涂慧娟,李凌宇,李医丹,等.Er:YAG激光联合引导骨再生治疗种植体周围炎伴骨缺损效果评价[J].上海口腔医学, 2022, 31(4): 418-422.
邱蔚六.口腔颌面外科学[M].北京:人民卫生出版社, 2008: 139-141.
辛宝琴,董国伟,王钢,等.开窗引流术治疗牙源性颌骨囊肿的效果观察[J].临床医学工程, 2023, 30(9): 1219-1220.
孙毓,刘莹.刮治及联合开窗治疗牙源性颌骨囊肿的临床研究[J].内蒙古医科大学学报, 2022, 44(4): 379-382.
马振,王一名,薛洋,等.黏骨膜-骨瓣术和传统刮治术治疗颌骨囊肿对比研究[J].实用口腔医学杂志, 2023, 39(1): 57-63.
陈轩,支强,费亦凡,等.引导骨再生技术联合颌骨囊肿刮治术治疗牙源性颌骨囊肿的临床疗效观察[J].广西医学, 2021, 43(20): 2389-2392, 2396.
邬优盛,藕小平,方丽敏.引导骨再生技术联合颌骨囊肿刮治术对牙源性颌骨囊肿骨修复情况、疼痛程度的影响[J].浙江创伤外科, 2023, 28(9): 1729-1732.
陈中坚,廖思远,宋志芸,等.骨增量技术联合颌骨囊肿刮治术治疗牙源性颌骨囊肿的美学效果分析[J].中国美容医学, 2023, 32(10): 66-69.

