保乳术联合乳腔镜腋窝淋巴结清扫术治疗乳腺癌的效果及对患者乳房外观、预后转归的影响

【摘要】目的 分析保乳术联合乳腔镜腋窝淋巴结清扫术(MALND)治疗乳腺癌(BC)的效果及对患者乳房外观、预后转归的影响,为临床治疗提供参考。方法 选取2021年6月至2023年6月天津医科大学肿瘤医院收治的180例BC患者的临床资料,进行回顾性分析。按照治疗方法不同分为非乳腔镜组和乳腔镜组,每组90例。非乳腔镜组患者采取保乳术+腋窝淋巴结清扫术(ALND)治疗,乳腔镜组患者采取保乳术+MALND治疗。比较两组患者围手术期指标、乳房美学指标、并发症发生情况、温哥华瘢痕量表(VSS)评分、上肢活动度。结果 两组患者手术时间、住院时间、术中出血量、术后引流量、淋巴结清扫数、乳头纵向移位距离、乳头横向移位距离、乳房顺应差值比较,差异均无统计学意义(均Pgt;0.05)。乳腔镜组患者并发症总发生率低于非乳腔镜组(均Plt;0.05)。两组患者VSS评分具有时间、组间、交互效应差异(F时间=79.742,P时间lt;0.001;F组间=1 776.945,P组间lt;0.001;F交互=6.289,P交互lt;0.004)。术后1~6个月,两组患者VSS评分均呈现降低趋势,且乳腔镜组术后1~6个月VSS评分均低于非乳腔镜组(均Plt;0.05)。术后6个月,两组患者内旋、外旋、内收、外展、前屈、后伸的上肢活动度均降低,但乳腔镜组降低幅度均小于非乳腔镜组(均Plt;0.05)。结论 保乳术联合MALND治疗BC患者效果较好,可减少瘢痕,提升患者术后上肢活动度,降低并发症发生风险,值得临床应用。
【关键词】保乳术;乳腔镜腋窝淋巴结清扫术;乳腺癌;乳房外观;预后转归
【中图分类号】R737.9 【文献标识码】A 【文章编号】2096-2665.2025.04.0004.03
DOI:10.3969/j.issn.2096-2665.2025.04.002
乳腺癌(BC)是临床常见的恶性肿瘤,患者常伴随乳房肿块、乳房皮肤或形态异常、乳头溢液等症状,若不及时治疗可能会引发其他脏器损伤,威胁患者生命健康安全[1]。目前,临床治疗早期BC的主要方式为保乳手术,可在有效切除病灶的同时保留乳腺,最大程度维持患者乳房外观,提升患者生活质量[2]。腋窝淋巴结清扫术(ALND)可清除腋窝淋巴结中可能存在的癌细胞,达到防止癌细胞扩散、转移的目的,预防远期复发,但其创口相对较大,可能会影响保乳手术的效果,不利于患者预后。乳腔镜腋窝淋巴结清扫术(MALND)可通过穿刺入路并置入内镜对腋窝淋巴结进行清扫,具有创口小、恢复快等优点。基于此,本研究分析保乳术联合MALND治疗BC的效果对患者乳房外观、预后转归的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2021年6月至2023年6月天津医科大学肿瘤医院收治的180例BC患者的临床资料,进行回顾性分析。按照治疗方法不同分为非乳腔镜组和乳腔镜组,每组90例。非乳腔镜组患者年龄35~66岁,平均年龄(51.13±5.96)岁;肿瘤直径0.8~3.5 cm,平均肿瘤直径(1.76±0.53)cm;患病部位:左侧49例,右侧41例;TNM肿瘤分期[3]:Ⅰ期36例,Ⅱ期54例;疾病类型[4]:浸润性导管癌58例,浸润性小叶癌21例,其他11例。
乳腔镜组患者年龄38~64岁,平均年龄(51.27±5.84)岁;肿瘤直径0.7~3.9 cm,平均肿瘤直径(1.78±0.54)cm;患病部位:左侧46例,右侧44例; TNM肿瘤分期:Ⅰ期39例,Ⅱ期51例;疾病类型:浸润性导管癌60例,浸润性小叶癌22例,其他8例。两组患者一般资料比较,差异无统计学意义(Pgt;0.05),组间具有可比性。本研究经天津医科大学肿瘤医院医学伦理委员会批准。纳入标准:⑴符合乳腺癌的诊断标准[4];⑵有保乳意愿;⑶腋窝淋巴结最长直径lt;1 cm;⑷肿瘤直径lt;5 cm;⑸单侧乳房病变。排除标准:⑴术前存在上肢功能障碍者;⑵术前存在腋窝淋巴病变者;⑶合并BC远处转移或局部复发者;⑷既往存在腋窝手术史者。
1.2 手术方法 非乳腔镜组患者采取保乳术+ALND治疗:⑴保乳术。患者取平卧位,上肢外展90 °,行全身麻醉后于乳房皮肤表面做弧形切口,保留大部分乳房,切除肿瘤周围2 cm腺体组织,术中将切缘组织进行病理组织检查,检查结果阳性则再次切除。⑵ALND。于患者腋窝侧腹壁处作一横形切口,分离腋窝皮下组织,清扫腋窝肩胛下脉管旁、腋尖部等区域淋巴结,术后冲洗创面,留置引流管后缝合切口。
乳腔镜组患者采取保乳术+MALND治疗:⑴保乳术操作同非乳腔镜组。⑵MALND。采用吸脂法建立乳腔镜空间,取腋下胸大肌外缘1 cm处切口作为吸脂孔,溶解脂肪后吸出脂肪,至出现粉红色液体时停止。于吸脂孔中置入一次性使用穿刺器(北京中科盛康科技有限公司,型号:QN05100A),送入腔镜,注入二氧化碳,气压维持8 mmHg(1 mmHg=0.133 kPa)。自腋窝上方外缘及背阔肌前缘作一切口,置入穿刺器,沿腋静脉下方至两侧进行淋巴结清扫,术后冲洗创面,留置引流管后缝合切口。
两组患者均术后随访6个月。
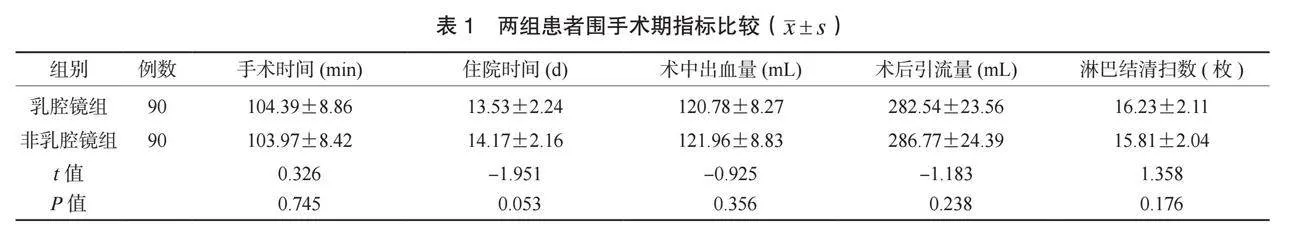
1.3 评价指标 ⑴围术期指标。比较两组患者手术时间、住院时间、术中出血量、术后引流量、淋巴结清扫数。
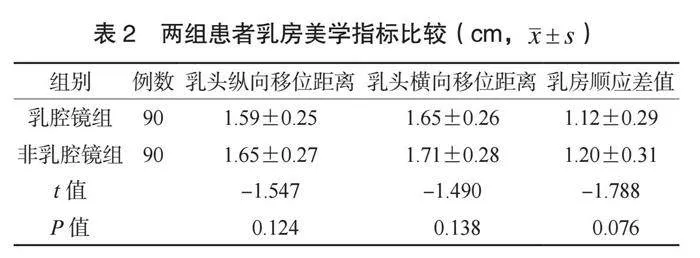
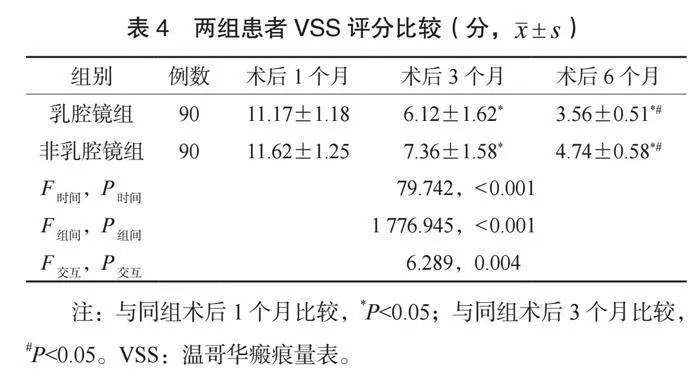
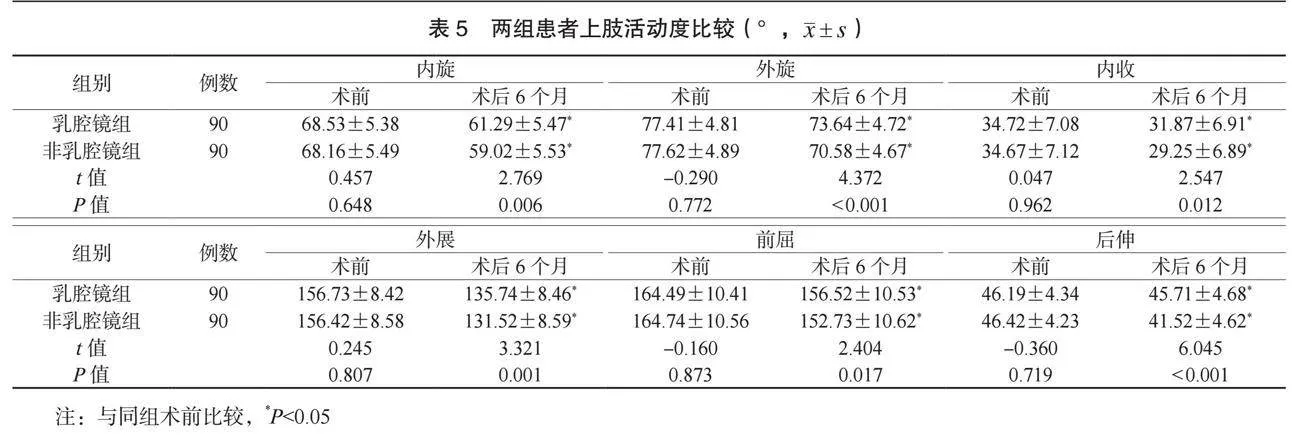
⑵乳房美学指标。于术后6个月,测量两组患者乳头纵向移位距离(左右乳头至锁骨中点距离差)、乳头横向移位距离(左右乳头至前中线距离差)、乳房顺应性差值(左右乳头至乳房下皱襞差)。⑶并发症发生情况。观察并记录两组患者并发症发生情况,包括上肢疼痛、切口感染、皮下积液。并发症总发生率=并发症总发生例数/总例数×100%。⑷温哥华瘢痕量表(VSS)[5]评分。于术后1、 3、 6个月,采用VSS评分评估两组患者的瘢痕严重程度,该量表总分15分,分数越高提示患者瘢痕越严重。⑸上肢活动度。于术前及术后6个月,使用关节量角器测量两组患者上肢内旋、外旋、内收、外展、前屈、后伸活动度。
1.4 统计学分析 采用SPSS 25.0统计学软件进行数据处理。计量资料以(x)表示,采用t检验,两组间多时点比较采用重复测量方差分析;计数资料用[例(%)]表示,采用χ2检验。以Plt;0.05为差异有统计学意义。
2 结果
2.1 两组患者围手术期指标比较 两组患者手术时间、住院时间、术中出血量、术后引流量、淋巴结清扫数比较,差异均无统计学意义(均Pgt;0.05),见表1。
2.2 两组患者乳房美学指标比较 两组患者乳头纵向移位距离、乳头横向移位距离、乳房顺应差值比较,差异均无统计学意义(均Pgt;0.05),见表2。
2.3 两组患者并发症发生情况比较 乳腔镜组患者并发症总发生率低于非乳腔镜组,差异均有统计学意义(均Plt;0.05),见表3。
2.4 两组患者VSS评分比较 两组患者VSS评分具有时间、组间、交互效应差异。术后1~6个月,两组患者VSS评分均呈现降低趋势,且乳腔镜组术后1~6个月VSS评分均低于非乳腔镜组,差异均有统计学意义(均Plt;0.05),见表4。
2.5 两组患者上肢活动度比较 术后6个月,两组患者内旋、外旋、内收、外展、前屈、后伸的上肢活动度均降低,但乳腔镜组降低幅度均小于非乳腔镜组,差异均有统计学意义(均Plt;0.05),见表5。
3 讨论
BC是影响女性健康的常见恶性肿瘤,若不及时治疗,可能会出现广泛转移,引发多脏器功能衰竭,威胁患者生命安全。目前,临床治疗早期BC的主要方式为保乳术,可在保留完整或大部分乳房的情况下切除病灶,达到局部控制肿瘤的目的,但术后存在一定复发风险;而腋窝淋巴清扫可有效预防BC复发,但治疗后会导致瘢痕形成,影响乳房美观,降低患者生活质量[6]。因此,寻求更有效、使乳房更美观的腋窝淋巴清扫方式,对BC患者的预后具有重要意义。
本研究结果显示,两组患者VSS评分具有时间、组间、交互效应差异。乳腔镜组术后1~6个月VSS评分均低于非乳腔镜组。分析原因为,ALND属于传统术式,术中需在腋窝皮肤表面作较长切口,逐层剥离皮肤、肌肉组织进行淋巴清扫,术后会造成较为明显的长瘢痕。此外,腋窝侧腹壁属于活动频繁、张力大的部位,在此作切口,形成肥厚瘢痕,影响BC患者胸部美观。MALND通过穿刺入路并置入内镜,在内镜观察下进行淋巴结清扫,有效清扫淋巴结的同时,不易形成明显瘢痕,恢复较快,因此对BC患者胸部美观影响相对较小[7]。
本研究结果显示,术后6个月,乳腔镜组各角度上肢活动度降低幅度均小于非乳腔镜组。分析原因为,ALND对BC患者造成的创口较大,术中可能会损伤腋窝神经、肋间壁神经及肌肉组织,造成上肢肌肉牵拉,加重上肢术后疼痛、麻木的发生风险,从而影响上肢活动度[8]。MALND可通过内镜更清晰地观察BC患者前哨淋巴结、腋血管等区域,从而更精准地进行淋巴结分离、清扫,对患者造成的创伤相对较小,对患者上肢活动度的影响较轻[9]。
本研究结果显示,乳腔镜组患者并发症总发生率低于非乳腔镜组。分析原因为,MALND可在术中避开BC患者的重要神经及肌肉组织,减轻对腋下正常结构的损伤,减少患者患侧感觉异常及上肢疼痛感。此外,MALND切口较小,较ALND而言,暴露的皮肤黏膜较少,皮肤屏障相对完整,可有效降低切口感染风险[10]。另外,淋巴清扫术会损伤淋巴管,导致淋巴液自损伤处漏出并积聚腋下皮肤组织间隙内,从而造成皮下积液;而MALND在内镜下操作,更便于术中观察,医师可更精准地进行淋巴分离、清扫,降低皮下积液发生风险。
综上所述,保乳术联合MALND治疗BC患者效果较好,可减少瘢痕,提升患者术后上肢活动度,降低并发症发生风险,值得临床应用。
参考文献
Katsura C, Ogunmwonyi I, Kankam H K, et al. Breast cancer: Presentation, investigation and management[J]. Br J Hosp Med (Lond), 2022, 83(2): 1-7.
张世达,童真,张铎.保乳术与改良根治术治疗乳腺癌患者临床对比分析[J].贵州医药, 2020, 44(3): 406-408.
薛卫成.介绍乳腺癌TNM分期系统(第7版)[J].诊断病理学杂志, 2010, 17(4): 241-244.
中国抗癌协会乳腺癌专业委员会.中国抗癌协会乳腺癌诊治指南与规范(2019年版)[J].中国癌症杂志, 2019, 29(8): 609-679.
刘海兵,唐丹,曹海燕,等.温哥华瘢痕量表的信度研究[J].中国康复医学杂志, 2006, 21(3): 240-242.
李海平,李江涛,刘薇.保乳术治疗乳腺癌的中远期效果及术后复发因素分析[J].实用癌症杂志,2022, 37(8): 1356-1358, 1366.
魏常胜,骆成玉,张树琦.环乳晕切口联合乳腔镜腋窝淋巴结清扫在早期乳腺癌保乳手术中的应用[J].首都医科大学学报, 2021, 42(6): 1014-1020.
笪霞,纪璟,朱春花,等.乳腺癌患者保乳术联合腔镜腋窝淋巴结清扫术的临床研究[J].实用临床医药杂志, 2022, 26(8): 49-53.
王雅,齐晶,李瑞娟.保乳术联合乳腔镜腋窝淋巴结清扫对早期乳腺癌患者近远期疗效的影响[J].河北医学, 2022, 28(11): 1882-1887.
孙丽,岂怀华,赵亚婷.乳腔镜与常规腋窝淋巴结清扫术在乳腺癌保乳术中的效果比较[J].中国综合临床, 2023, 39(2): 91-96.

