老年COPD病人并发吞咽障碍风险预测模型的构建




摘要" 目的:分析老年慢性阻塞性肺疾病(COPD)病人并发吞咽障碍的影响因素,分别构建Logistic回归模型和决策树风险预测模型。方法:选取2021年7月—2023年7月在我院住院治疗的250例老年COPD病人为研究对象,采用病人信息调查表进行调查,采用Logistic回归分析筛选老年COPD病人并发吞咽障碍的影响因素,构建老年COPD病人并发吞咽障碍的Logistic回归模型及决策树模型,并分析其对老年COPD病人并发吞咽障碍的预测效能。结果:250例老年COPD病人中有120例发生吞咽障碍,吞咽障碍发生率为48%。Logistic回归分析结果显示,牙齿缺失≥6颗及存在营养不良、认知障碍、口腔衰弱、中重度COPD为老年COPD病人并发吞咽障碍的危险因素(Plt;0.05)。构建的决策树模型合计6层、17个节点,选择牙齿缺失情况、营养状态、认知障碍、口腔衰弱以及COPD严重程度5个解释变量,其中营养状态为老年COPD病人并发吞咽障碍最重要的影响因素。老年COPD病人并发吞咽障碍的Logistic回归模型受试者工作特征曲线下面积(AUC)为0.682[95%CI(0.620,0.739)],决策树模型AUC为0.747[95%CI(0.689,0.800)],2种模型的Delong检验结果显示Z=3.118,P=0.001。结论:老年COPD病人吞咽障碍发生率较高,牙齿缺失≥6颗及存在营养不良、认知障碍、口腔衰弱、中重度COPD为老年COPD病人并发吞咽障碍的危险因素,构建的决策树模型预测效能高于国Logistic回归模型,可为老年COPD病人预防吞咽障碍的发生及制定针对性的预防性护理干预措施提供参考。
关键词" 老年人;慢性阻塞性肺疾病(COPD);吞咽障碍;影响因素;决策树模型;预防性护理
doi:10.12102/j.issn.1009-6493.2025.02.004
基金项目 广东省医学科学技术研究基金项目,编号:C2023078
作者简介 陈艺萍,主管护师,本科
通讯作者 何文芳,E⁃mail:wenfang0984@126.com
引用信息 陈艺萍,丁美祝,邵洒云,等.老年COPD病人并发吞咽障碍风险预测模型的构建[J].护理研究,2025,39(2):204⁃210.
Construction of risk prediction model of dysphagia in elderly patients with COPD
CHEN Yiping, DING Meizhu, SHAO Sayun, ZHOU Xun, HE Wenfang*
Guangdong Provincial Hospital of Traditional Chinese Medicine, Guangdong 510006 China
*Corresponding Author" HE Wenfang, E⁃mail: wenfang0984@126.com
Abstract" Objective:To analyze the influencing factors of dysphagia in elderly patients with chronic obstructive pulmonary disease(COPD) and to construct Logistic regression model and decision" tree" risk" prediction" model.Methods:A total of 250 elderly patients with COPD admitted to our hospital for treatment were selected as the research subjects from July 2021 to July 2023.The patient information" was" investigated" by" patient" information questionnaire.Influencing factors of dysphagia in elderly patients with COPD was analyzed by Logistic regression.Decision tree model than Logistic regression model" of dysphagia in elderly patients with COPD was constructed,and its predictive performance for dysphagia in elderly patients with COPD was analyzed.Results:Among 250 elderly patients with COPD, 120 developed dysphagia,with dysphagia incidence rate of 48%.The results of Logistic regression analysis showed that loss of ≥6 teeth,with malnutrition,with cognitive impairment,with oral weakness,and moderate to severe COPD were risk factors of dysphagia in elderly patients with COPD(Plt;0.05).Decision tree model was constructed with a total of 6 layers and 17 nodes,5 explanatory variables were selected,namely teeth loss,nutritional status,cognitive impairment,oral weakness,and severity of COPD.Among them,nutritional status was the most important" influencing factor of dysphagia in elderly patients with COPD.The area under the curve(AUC) of receiver operator characteristic of the Logistic regression model of dysphagia in elderly patients with COPD was 0.682(95%CI 0.620⁃0.739),and the AUC of the decision tree model was 0.747(95%CI 0.689-0.800).The Delong test results for both models showed that Z=3.118,P=0.001.Conclusions:The incidence of dysphagia in elderly patients with COPD is relatively high,and loss of ≥6 teeth,with malnutrition,with cognitive impairment,with oral weakness,and moderate to severe COPD were risk factors of dysphagia in elderly patients with COPD.The decision tree model constructed has higher predictive performance than Logistic regression model,it can provide reference for dysphagia in elderly patients with COPD and develop targeted preventive nursing interventions.
Keywords""" elderly people; chronic obstructive pulmonary disease, COPD; dysphagia; influencing factors; decision tree model; preventive nursing
慢性阻塞性肺疾病(COPD)是一种常见的慢性呼吸系统疾病,病人常出现咳嗽、气促、呼吸困难等临床症状,严重时可能出现呼吸衰竭,甚至危及生命,给病人生活质量和经济状况造成严重影响[1]。世界卫生组织(World Health Organization,WHO)数据显示,2005年全球约有6亿例COPD病人[2]。我国约有1亿例COPD病人,其中60岁以上老年人患病率高达27%,已成为我国老年人致残、致死的主要疾病之一[3]。COPD可引发多种并发症,尤其以吞咽障碍最为常见[4]。已有研究结果显示,COPD病人吞咽障碍发生率为17.00%~85.00%,高于正常人群(2.3%~16.0%)[5⁃7]。吞咽障碍可能导致病人营养不良、吸入性肺炎、窒息等,对病人身心健康造成严重影响[8]。因此,对COPD病人进行早期识别,分析其吞咽障碍发生的影响因素,并对其实施针对性的护理干预具有重要意义。现阶段关于COPD病人并发吞咽障碍的影响因素研究相对较少,COPD病人并发吞咽障碍的风险预测模型相对缺乏。本研究拟构建老年COPD病人并发吞咽障碍的风险预测模型,并针对性地实施预防性护理干预措施,以期为临床防治工作提供参考依据。
1" 对象与方法
1.1 研究对象
选取2021年7月—2023年7月在我院住院治疗的250例老年COPD病人为研究对象。纳入标准:1)符合《慢性阻塞性肺疾病诊治指南(2013年修订版)》[9]中的COPD诊断标准;2)年龄gt;60岁。排除标准:1)伴有严重的心、肝、肾等器官性疾病;2)伴有恶性肿瘤;3)伴有精神类疾病;4)无法正常沟通;5)因其他器质性疾病引起的吞咽障碍。本研究经我院医学伦理委员会审核批准(批件号:ZE2024⁃083⁃01)。
1.2 调查工具
病人信息调查表,包括并发吞咽障碍情况、性别、年龄、伴侣状况、吸烟、饮酒、高血压、糖尿病、牙齿缺失情况、营养状态、抑郁情况、认知障碍、COPD严重程度、口腔衰弱等。其中,吞咽障碍使用洼田饮水试验(water swallow test,WST)[10]进行评估,共分为5级,1级或2级表示无吞咽障碍,gt;2级表示有吞咽障碍;吸烟界定标准为每日吸烟≥1支,连续6个月以上;饮酒界定标准为每日摄入乙醇≥20 g,连续6个月以上;高血压界定标准为收缩压≥140 mmHg或(和)舒张压≥90 mmHg;糖尿病界定标准为空腹血糖浓度≥7.0 mmol/L或餐后2 h血糖≥11.1 mmol/L;营养状态使用微型营养调查量表(Mini Nutritional Assessment Short⁃Form,MNA⁃SF)[11]进行评估,量表满分为14分,gt;7分表示营养良好,≤7分表示营养不良;抑郁情况采用抑郁量表⁃2(Patient Health Questionnaire⁃2,PHQ⁃2)[12]进行评估,量表满分为6分,≥3分表示存在抑郁;认知障碍采用简易认知评估工具(Mini⁃Cog)[13]进行评估,量表满分为4分,≤2分表示存在认知障碍;COPD严重程度采用COPD评价测试量表(COPD Assessment Test,CAT)[14]进行评估,量表满分为40分,≤10分表示轻度,gt;10~20分表示中度,gt;20分表示重度;口腔衰弱采用日本牙科协会制定的口腔衰弱评估量表[15]进行评估,量表满分为11分,≥4分表示存在口腔衰弱。
1.3 资料收集方法
通过院内住院系统收集病人基本资料,包含性别、年龄、婚姻状况、吸烟、饮酒、高血压、糖尿病情况,病人入院时查看其牙齿缺失情况,通过评估量表收集病人营养状态、抑郁情况、认知障碍、COPD严重程度、口腔衰弱、吞咽障碍等情况。
1.4 统计学方法
采用SPSS 26.0软件对数据进行处理,符合正态分布的定量资料以均数±标准差(x±s)表示,定性资料以频数及百分比(%)表示,组间比较采用χ2检验,采用Logistic回归分析筛选老年COPD病人并发吞咽障碍的危险因素。使用SPSS Modeler软件构建老年COPD病人并发吞咽障碍的决策树模型,并用MedCalc软件绘制受试者工作特征(ROC)曲线评估模型性能,使用Delong检验比较2种模型的ROC曲线下面积(AUC)。以Plt;0.05为差异有统计学意义。
2" 结果
2.1 老年COPD病人并发吞咽障碍影响因素的单因素分析
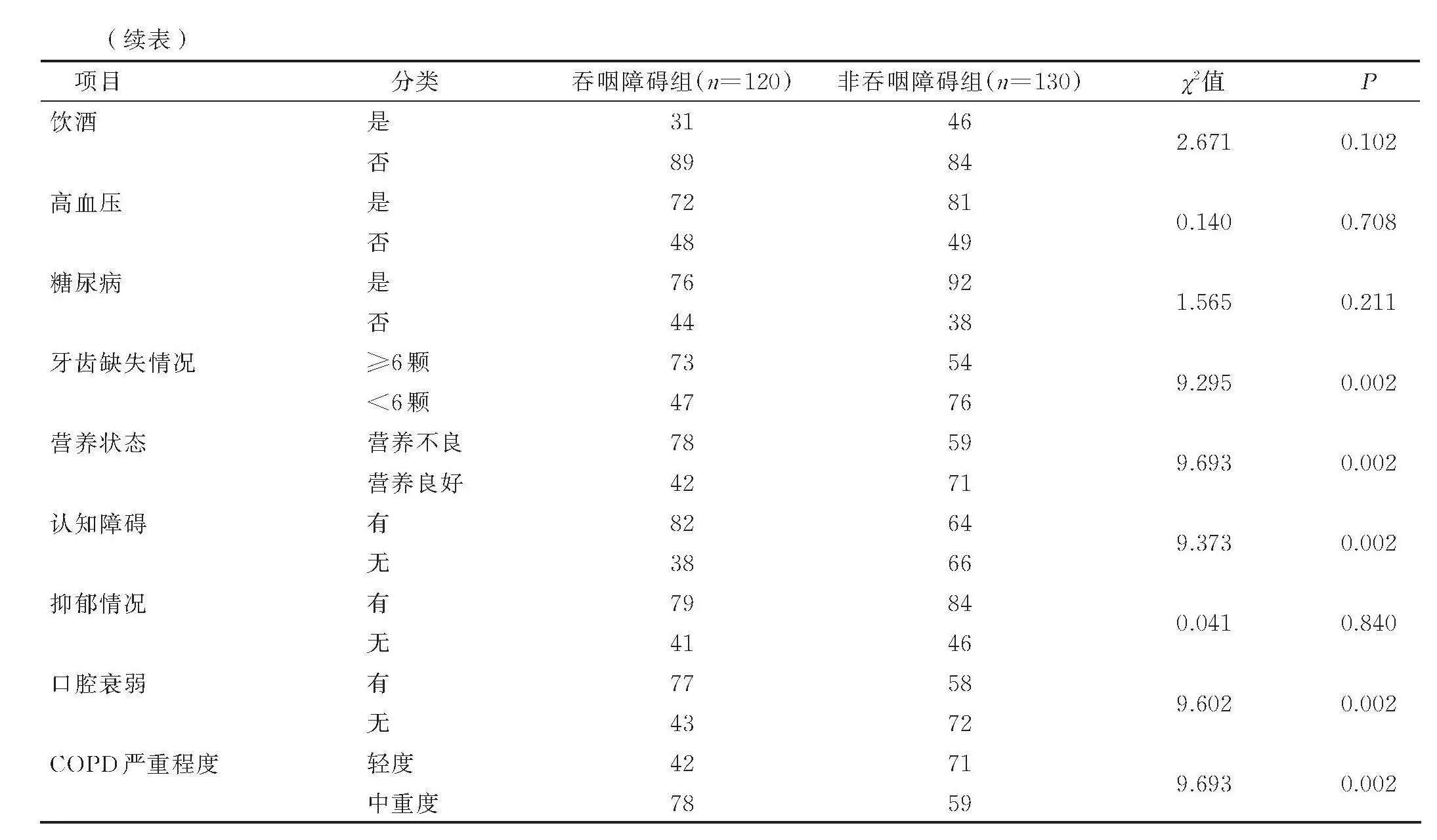
250例老年COPD病人中有120例发生吞咽障碍,吞咽障碍发生率为48%。根据是否发生吞咽障碍将其分为吞咽障碍组(120例)和非吞咽障碍组(130例)。老年COPD病人并发吞咽障碍影响因素的单因素分析结果见表1。
2.2 老年COPD病人并发吞咽障碍影响因素的多因素分析
将老年COPD病人吞咽障碍发生情况作为因变量,将单因素分析中有统计学意义的变量作为自变量,进行Logistic回归分析,结果显示,牙齿缺失≥6颗及存在营养不良、认知障碍、口腔衰弱、中重度COPD为老年COPD病人并发吞咽障碍的危险因素(Plt;0.05)。赋值方式见表2,多因素分析结果见表3。
2.3 老年COPD病人并发吞咽障碍的Logistic回归模型
基于老年COPD病人并发吞咽障碍的危险因素构建Logistic回归模型,Logit(P)=-2.436+0.726×牙齿缺失情况+0.923×营养状态+0.966×认知障碍+0.791×口腔衰弱+0.845×COPD严重程度。
2.4 老年COPD病人并发吞咽障碍的决策树模型
将牙齿缺失情况、营养状态、认知障碍、口腔衰弱以及COPD严重程度纳入决策树模型,决策树模型合计6层、17个节点,模型选择牙齿缺失情况、营养状态、认知障碍、口腔衰弱以及COPD严重程度5个解释变量,其中营养状态为老年COPD病人并发吞咽障碍最重要的影响因素,见图1。
2.5 2种模型对老年COPD病人并发吞咽障碍的预测效能比较
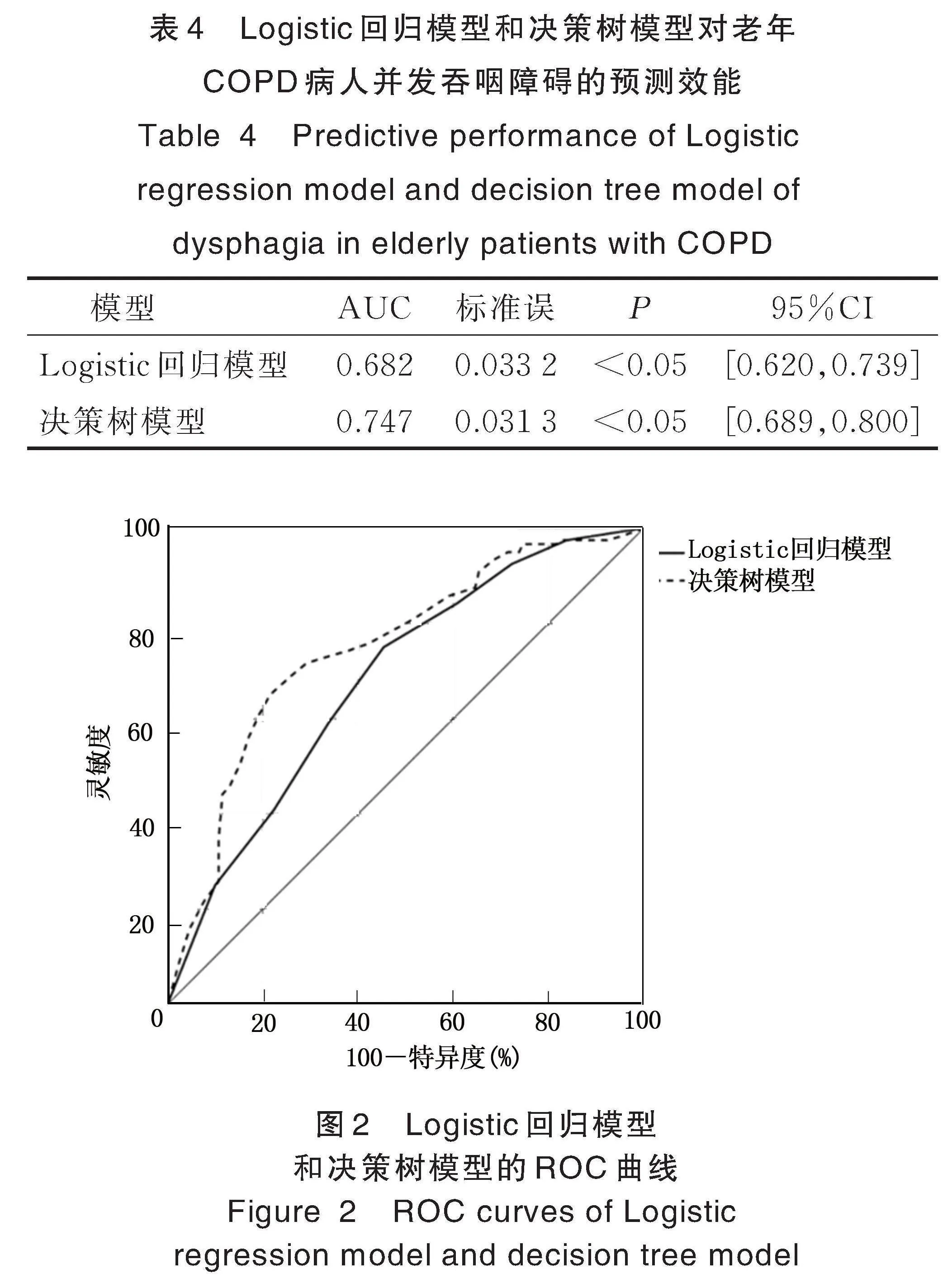
老年COPD病人并发吞咽障碍的Logistic回归模型AUC为0.682[95%CI(0.620,0.739)],决策树模型AUC为0.747[95%CI(0.689,0.800)],2种模型的Delong检验结果显示Z=3.118,P=0.001,提示决策树模型的预测效能高于Logistic回归模型,见表4、图2。
3" 讨论
COPD是一种慢性炎症性疾病,临床主要表现为咳嗽、气促、呼吸困难等症状[16]。随着人口老龄化的加剧,老年COPD病人数量呈现增多趋势[17]。老年COPD病人肌肉功能逐渐衰弱,吞咽时难以有效控制咽喉部肌肉,且随着病情发展,呼吸道受阻,使其在吞咽时更容易出现呼吸困难,进而增加吞咽障碍发生风险。吞咽障碍会影响老年COPD病人的饮食摄入,导致营养不良和体重下降,还可能导致误吸,导致食物或液体误入气管引发肺部感染,进一步加重病人病情,增加其住院率和死亡率。本研究结果显示,250例老年COPD病人中,有120例病人发生吞咽障碍,吞咽障碍发生率为48%(120/250),说明老年COPD病人吞咽障碍发生率相对较高,与赵琛等[18]研究结果相似。因此,建立有效的风险预测模型,尽早识别老年COPD病人并发吞咽障碍的危险因素,并对其实施针对性的护理措施,对降低老年COPD病人吞咽障碍发生率、提高病人生活质量和预后具有十分重要的意义。
3.1 老年COPD病人并发吞咽障碍的危险因素
本研究分析了250例老年COPD病人临床资料,通过Logistic回归模型筛选老年COPD病人并发吞咽障碍的影响因素,结果显示,牙齿缺失≥6颗及存在营养不良、认知障碍、口腔衰弱、中重度COPD为老年COPD病人并发吞咽障碍的危险因素(Plt;0.05)。1)牙齿缺失≥6颗是老年COPD病人并发吞咽障碍的独立危险因素,与李江花等[19]研究结果一致,原因可能为当牙齿缺失较多时,病人难以将食物充分咀嚼和磨碎,导致较大块的食物进入消化道,增加食物通过食管的难度,容易导致误吸和呼吸困难;牙齿缺失较多会导致周围肌肉不平衡,影响舌尖和嘴唇等口腔肌肉的协调运动,容易发生吞咽障碍。2)存在营养不良是老年COPD病人并发吞咽障碍的独立危险因素,与翟雨婷等[20]研究结果相似,原因可能为营养不良导致病人口腔和咽喉肌肉萎缩,功能减弱,致使病人在吞咽过程中出现呛咳、误吸等问题,从而引发吞咽障碍;营养不良可能导致病人的食管平滑肌萎缩和功能减弱,使食物在食管中的运输减慢,甚至出现食物反流等问题,从而引发吞咽障碍;营养不良可能影响病人的口腔感觉和判断能力,从而增加误吸风险,引发吞咽障碍。3)认知障碍是老年COPD病人并发吞咽障碍的独立危险因素,与寿飞燕等[21]研究结果相似,原因可能为认知障碍影响老年COPD病人的吞咽能力,使其在吞咽过程中的控制力和判断力下降,致使其出现误判或错误的行为,增加误吸风险,引发吞咽障碍;认知障碍可能导致病人口腔和咽喉肌肉控制能力减弱,导致肌肉收缩功能下降或配合不协调,进而引发吞咽障碍;认知障碍还可能导致老年COPD病人出现抗拒进食的行为,病人因无法理解饮食的重要性或误解进食过程的意义而拒绝进食或进食较少,加剧营养不良和吞咽困难的风险。4)口腔衰弱是老年COPD病人并发吞咽障碍的独立危险因素,与卢倩等[22]研究结果相似,原因可能为老年COPD病人常伴随口腔健康问题,如口腔黏膜干燥、牙齿缺失、牙龈疾病等,口腔黏膜干燥会导致食物在口腔中的滑动和咀嚼过程变得困难;牙齿缺失或牙龈疾病会影响咀嚼和咬合功能,导致老年COPD病人在进食过程中出现吞咽困难,增加吞咽障碍发生风险;口腔衰弱会导致食物在口腔中无法充分咀嚼和细化,致使食物残渣较多留存于口腔中,而残渣在吞咽过程中容易误入气管,引起误吸,增加吞咽障碍和吸入性肺炎发生风险;口腔衰弱会导致味觉和触觉感知减退,使得病人对食物质地、温度和味道等的感知能力降低,进而影响病人对食物咀嚼和吞咽过程的控制,增加吞咽障碍的发生。5)中重度COPD是老年病人并发吞咽障碍的独立危险因素,与张瑞等[23]研究结果相似,原因可能为中重度COPD病人常伴随呼吸功能受限、呼吸困难和气道狭窄等,病人在进食过程中无法充分吸气,导致缺氧和二氧化碳潴留,对病人肌肉协调能力和呼吸肌力量造成严重影响,进而影响吞咽过程的正常进行;中重度COPD病人常伴随胃肠道问题,如胃食管反流病或食管疾病等,引发食管黏膜炎症和损伤,导致食管肌肉功能受损,增加吞咽困难的发生;中重度COPD病人需要长期使用药物缓解症状和改善肺功能,可能对口腔和咽喉部肌肉产生副作用,增加吞咽障碍发生风险。
3.2 老年COPD病人并发吞咽障碍决策树模型和Logistic回归模型预测效能比较
目前,老年COPD病人并发吞咽障碍的预测模型较为缺乏。决策树模型是一种基于树形结构的分类和预测方法,易于理解和解释,其结果可以用树形结构直观地展示出来,且决策树模型可以处理具有多个输出的问题,通过将数据分为不同的节点,将分类问题转化为逐步判断的过程,可用于对新数据的分类或预测[24]。本研究构建了老年COPD病人并发吞咽障碍的决策树模型,以牙齿缺失情况、营养状态、认知障碍、口腔衰弱以及COPD严重程度作为模型节点,模型第1层节点营养状态。老年COPD病人并发吞咽障碍的Logistic回归模型AUC为0.682[95%CI(0.620,0.739)],决策树模型AUC为0.747[95%CI(0.689,0.800)],2种模型的Delong检验结果显示Z=3.118,P=0.001,提示决策树模型预测老年COPD病人吞咽障碍的效能更高,与Logistic回归模型相比,决策树模型可以更好地把握不同特征间的非线性关系,提高预测精准度。
3.3 预防性护理干预措施
COPD可导致呼吸困难和口腔、喉咙等部位炎症,牙齿缺失、营养不良和口腔衰弱等因素使老年COPD病人的吞咽困难问题更加突出,给病人日常生活质量及预后造成严重影响。因此,对老年COPD病人采取针对性的预防性护理干预措施,对预后改善具有重要意义。基于老年COPD病人并发吞咽障碍的危险因素建议采取以下预防性护理措施:1)对于牙齿缺失≥6颗的老年COPD病人,护理人员应鼓励病人保持良好的口腔卫生,定期进行口腔检查和清洁,同时根据医生建议,为病人提供适当的假牙或调整饮食方案,避免因牙齿缺失引起的吞咽障碍。2)对于存在营养不良的老年COPD病人,护理人员应为病人制定科学、合理的饮食计划,建议病人多食用高蛋白、高热量、高维生素的食物,根据病人自身情况调整饮食结构和进食方式,并鼓励病人进行适当运动,从而改善营养状态,增强体质,减少吞咽障碍的发生。3)针对存在认知障碍的老年COPD病人,护理人员应密切观察病人的精神状态,并与医生合作,根据病人的具体情况制定个性化的护理方案,如可以采取小口进食、缓慢进食等方式减少吞咽障碍风险。4)对于存在口腔衰弱的老年COPD病人,护理人员应定期检查病人的口腔情况,保持病人口腔清洁,并采取适当的口腔锻炼方式增强口腔肌肉力量和灵活性。5)对于中重度COPD老年病人,护理人员应在进食前调整呼吸机参数,确保病人呼吸顺畅,同时应指导病人采取小口进食、缓慢进食等方式减少吞咽障碍发生风险。
4" 小结
老年COPD病人吞咽障碍发生率较高,牙齿缺失≥6颗及存在营养不良、认知障碍、口腔衰弱、中重度COPD为老年COPD病人并发吞咽障碍的危险因素。基于上述危险因素构建的决策树模型具有较高的预测效能,可为预防老年COPD病人并发吞咽障碍及制定针对性的预防性护理干预措施提供理论依据。但本研究样本量有限,且为单中心研究,可能对研究结果的准确性和可靠性产生影响,后期还需进行多中心、大样本研究,以提高结果的准确性和可靠性。
参考文献:
[1]" RUVUNA L,SOOD A.Epidemiology of chronic obstructive pulmonary disease[J].Clin Chest Med,2020,41(3):315-327.
[2]" 四川大学华西医院呼吸科.早期发现、早期治疗慢阻肺[J].健康指南,2020(1):26-28.
[3]" 慢性阻塞性肺疾病急性加重抗感染治疗中国专家共识编写组.慢性阻塞性肺疾病急性加重抗感染治疗中国专家共识[J].国际呼吸杂志,2019,39(17):1281-1296.
[4]" DRULIA T C,KAMARUNAS E,O'DONOGHUE C,et al.An exploration of lung volume effects on swallowing in chronic obstructive pulmonary disease[J].Am J Speech Lang Pathol,2021,30(5):2155-2168.
[5]" CLAYTON N A,CARNABY-MANN G D,PETERS M J,et al.The effect of chronic obstructive pulmonary disease on laryngopharyngeal sensitivity[J].Ear,Nose amp; Throat Journal,2012,91(9):370;372;374passim.
[6]" YOSHIMATSU Y,TOBINO K,NAGAMI S,et al.Breathing-swallowing discoordination and inefficiency of an airway protective mechanism puts patients at risk of COPD exacerbation[J].International Journal of Chronic Obstructive Pulmonary Disease,2020,15:1689-1696.
[7]" HOY M,DOMER A,PLOWMAN E K,et al.Causes of dysphagia in a tertiary-care swallowing center[J].The Annals of Otology,Rhinology,and Laryngology,2013,122(5):335-338.
[8]" 彭志勇,王梦心,杨海燕,等.高能量密度肠内营养支持对吞咽障碍伴吸入性肺炎患者临床结局的影响[J].中华物理医学与康复杂志,2021,43(12):1114-1116.
[9]" 中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2013年修订版)[J].中华呼吸和结核杂志,2013,36(4):1-10.
[10]" 周雪珍,吴文秀,林祖琛,等.肌内效贴对脑卒中吞咽障碍患者流涎的疗效[J].中国康复理论与实践,2022,28(5):530-533.
[11]" 薄莹莹,许家仁,欧阳晓俊,等.老年病人舌压与肌少症并发吞咽障碍的相关性[J].护理研究,2023,37(14):2508-2513.
[12]" 蔡飞跃,何月妃,马起山,等.深圳市全科门诊患者抑郁和焦虑症状研究[J].实用心脑肺血管病杂志,2020,28(7):113-119.
[13]" 祝晓娟,金玉娟,谭洁,等.Mini-Cog认知评价量表在脑卒中患者中的应用研究[J].心脑血管病防治,2021,21(2):206-208.
[14]" 张庆,徐爱晖.CAT评分与mMRC评分对慢性阻塞性肺疾病患者病情评估比较[J].临床肺科杂志,2018,23(12):2156-2159.
[15]" 乔婉婉,田海萍,敬洁,等.老年人口腔衰弱患病率的Meta分析[J].中国全科医学,2024,27(30):3810-3816.
[16]" 朱娟娟,王心悦,刘梦瑶.化痰理气口服液治疗慢性阻塞性肺疾病急性加重期的效果及对患者气道重塑炎症因子水平的影响[J].山西医药杂志,2022,51(15):1770-1773.
[17]" BOYER P.Chronic obstructive pulmonary disease,exacerbation and self-management:a literature review[J].Br J Community Nurs,2021,26(9):452-457.
[18]" 赵琛,于圆圆,王旭惠,等.高龄老年患者吞咽障碍及误吸的筛查及临床特点[J].中国康复,2020,35(3):150-152.
[19]" 李江花,王悦,闻燕,等.老年轻度认知功能障碍HOMA-IR水平与并发吞咽功能障碍的关系[J].河北医科大学学报,2023,44(6):650-653;659.
[20]" 翟雨婷,邓小岚,张建薇.老年患者吞咽困难影响因素及营养支持干预的研究进展[J].老年医学与保健,2020,26(4):709-712.
[21]" 寿飞燕,李刚,范虹,等.社区≥60岁轻度认知功能障碍患者吞咽障碍发生情况与相关因素分析[J].中华全科医师杂志,2021,20(12):1295-1299.
[22]" 卢倩,郭柳媚,毕小琴.口腔癌患者术后吞咽障碍危险因素的系统评价[J].华西口腔医学杂志,2022,40(3):328-334.
[23]" 张瑞,常艳,张晓娜,等.老年慢性阻塞性肺疾病患者吞咽障碍发生现状及影响因素分析[J].中华护理杂志,2022,57(23):2898-2904.
[24]" FLAYER C H,PERNER C,SOKOL C L.A decision tree model for neuroimmune guidance of allergic immunity[J].Immunol Cell Biol,2021,99(9):936-948.
(收稿日期:2024-01-23;修回日期:2024-12-27)
(本文编辑 陈琼)

