LVEF降低的扩张型心肌病治疗后生存的影响因素

[摘要]"目的"探讨左室射血分数(left"ventricular"ejection"fraction,LVEF)降低的扩张型心肌病(dilated"cardiomyopathy,DCM)治疗后生存的影响因素。方法"选取2020年6月至2023年6月于湖州市第一人民医院治疗的158例LVEF降低的DCM患者,根据生存状况将其分为死亡组(n=40)和生存组(n=118)。统计两组患者的临床资料,采用Cox比例风险回归模型分析影响LVEF降低的DCM患者治疗后生存的因素。结果"死亡组患者的年龄显著大于生存组,合并高血压、纽约心脏病协会(New"York"Heart"Association,NYHA)心功能分级Ⅳ级、室性心律失常占比、左室舒张末期内径(left"ventricular"end"diastolic"diameter,LVEDD)、左室收缩末期内径(left"ventricular"end"systolic"diameter,LVESD)、脑钠肽(brain"natriuretic"peptide,BNP)水平均显著高于生存组,左室整体纵向应变(global"longitudinal"strain,GLS)、RR间期标准差(standard"deviation"of"RR"interval,SDNN)、RR间期平均值标准差(standard"deviation"of"the"average"RR"interval,SDANN)、RR间期标准差平均值(the"average"standard"deviation"of"RR"interval,SDNNindex)、RR间期差值均方根(root"mean"square"of"RR"interval"difference,rMSSD)、相邻RR间期gt;50ms总数占总心跳数的百分比(the"percentage"of"total"number"of"adjacent"RR"intervalsgt;50ms"to"total"heart"rate,pNN50)、舒张末期室间隔厚度(end"diastolic"interventricular"septal"thickness,IVSd)、左心室后壁舒张期厚度(left"ventricular"posterior"wall"diastolic"thickness,LVPWD)、每搏输出量(stroke"volume,SV)、心输出量(cardiac"output,CO)均显著低于生存组(Plt;0.05)。Cox回归分析显示,年龄、合并高血压、NYHA心功能分级、室性心律失常、GLS、SDNN、SDANN、SDNNindex、rMSSD、pNN50、LVEDD、LVESD、BNP是影响LVEF降低的DCM患者治疗后生存率的危险因素,IVSd、LVPWD是保护因素(Plt;0.05)。结论"LVEF降低的DCM患者死亡率较高,且受年龄、高血压、NYHA心功能分级、室性心律失常、GLS、心率变异性、LVEDD、LVESD、BNP、IVSd、LVPWD等多种因素的影响,临床应早期给予针对性干预以提高患者治疗后生存率。
[关键词]"左室射血分数;扩张型心肌病;生存率;影响因素
[中图分类号]"R542.2""""""[文献标识码]"A""""""[DOI]"10.3969/j.issn.1673-9701.2024.31.003
Factors"influencing"survival"after"treatment"for"dilated"cardiomyopathy"with"decreased"LVEF
WANG"Hongmei,"MENG"Die,"WANG"Fen,"GU"Xiuming
Department"of"Cardiovascular,"Huzhou"First"People’s"Hospital,"Huzhou"313000,"Zhejiang,"China
[Abstract]"Objective"To"investigate"the"factors"affecting"survival"of"dilated"cardiomyopathy"(DCM)"after"treatment"with"decreased"left"ventricular"ejection"fraction"(LVEF)."Methods"A"total"of"158"DCM"patients"with"decreased"LVEF"treated"in"Huzhou"First"People’s"Hospital"from"June"2020"to"June"2023"were"selected"and"divided"into"death"group"(n=40)"and"survival"group"(n=118)"according"to"their"survival"status."The"clinical"data"of"two"groups"were"analyzed"by"Cox"proportional"risk"regression"model"to"analyze"the"factors"affecting"the"survival"of"DCM"with"decreased"LVEF"after"treatment."Results"The"age"of"patients"in"death"group"was"significantly"higher"than"that"in"survival"group,"and"the"combination"of"hypertension,"New"York"Heart"Association"(NYHA)"cardiac"function"grade"Ⅳ,"ventricular"arrhythmia"and"left"ventricular"end"diastolic"diameter"(LVEDD),"left"ventricular"end"systolic"diameter"(LVESD),"and"brain"natriuretic"peptide"(BNP)"were"significantly"higher"than"those"in"survival"group,"global"longitudinal"strain"(GLS),"standard"deviation"of"RR"interval"(SDNN),"standard"deviation"of"the"average"RR"interval"(SDANN),"the"average"standard"deviation"of"RR"interval"(SDNNindex),"root"mean"square"of"RR"interval"difference"(rMSSD),"the"percentage"of"total"number"of"adjacent"RR"intervalsgt;50ms"to"total"heart"rate"(pNN50),"end"diastolic"interventricular"septal"thickness"(IVSd),"left"ventricular"posterior"wall"diastolic"thickness"(LVPWD),"stroke"volume"(SV),"and"cardiac"output"(CO)"were"significantly"lower"than"those"in"survival"group"(Plt;0.05)."Cox"regression"analysis"showed"that"age,"combined"hypertension,"NYHA"cardiac"function"grade,"ventricular"arrhythmia,"GLS,"SDNN,"SDANN,"SDNNindex,"rMSSD,"pNN50,"LVEDD,"LVESD"and"BNP"were"risk"factors"affecting"the"survival"rate"of"DCM"patients"with"decreased"LVEF"after"treatment,"IVSd"and"LVPWD"were"protective"factors"(Plt;0.05)."Conclusion"DCM"patients"with"decreased"LVEF"had"a"higher"mortality"rate,"which"was"affected"by"multiple"factors"such"as"age,"hypertension,"NYHA"cardiac"function"grade,"ventricular"arrhythmia,"GLS,"heart"rate"variability,"LVEDD,"LVESD,"BNP,"IVSd,"LVPWD,"etc."Targeted"intervention"should"be"given"early"to"improve"the"survival"rate"of"patients"after"treatment.
[Key"words]"Left"ventricular"ejection"fraction;"Dilated"cardiomyopathy;"Survival"rate;"Influence"factor
扩张型心肌病(dilated"cardiomyopathy,DCM)是一种以左心室、双心室功能紊乱和心室壁变薄或心室腔扩张的常见心肌病,预后大多不良,长期生存率较低[1-2]。左室射血分数(left"ventricular"ejection"fraction,LVEF)与左心室收缩功能有关,可反映心肌收缩能力。研究发现部分DCM患者LVEF降低,认为此类患者左心泵血功能降低,左心内径改变,更易发生心血管不良事件[3]。DCM是导致心力衰竭的第三大病因,仅次于冠心病和高血压,其死亡风险与冠心病相当[4]。目前药物仍是DCM治疗的主要手段,肾素-血管紧张素-醛固酮系统(renin-angiotensin-"aldosterone"system,RAAS)抑制剂、β受体阻滞剂等适用于不同程度的DCM患者,但其治疗后死亡率仍处于较高水平,仅有60%的患者生存期长于10"""年[5]。本研究选取LVEF降低的DCM患者,观察治疗后患者的生存状况,分析影响患者治疗后长期生存的因素,为临床治疗提供参考。
1""资料与方法
1.1""研究对象
选取2020年6月至2023年6月于湖州市第一人民医院治疗的158例LVEF降低的DCM患者,男108例,女50例,年龄50~76岁,平均(61.21±4.53)岁。纳入标准:①符合《中国扩张型心肌病诊断和治疗指南》[6]的相关诊断标准,LVEFlt;40%(Simpsons法);②入院前1个月未治疗。排除标准:①先天性心脏病、缺血性心脏病、心脏瓣膜病患者;②临床资料缺失者;③合并肝肾等脏器功能障碍者;④合并精神疾病、语言障碍等沟通困难者;⑤无随访结果或失访者。患者及其家属均知情并签署知情同意书,本研究经湖州市第一人民医院伦理委员会审核批准(伦理审批号:2020第58号)。
1.2""研究方法
1.2.1""治疗方法""患者入院后针对病因治疗,包括β受体阻滞剂、血管紧张素转化酶抑制剂(angiotensin"converting"enzyme"inhibitor,ACEI)/血管紧张素受体阻滞剂(angiotensin"receptor"blocker,ARB)/血管紧张素受体脑啡肽酶抑制剂(angiotensin"receptor"neprilysin"inhibitor,ARNI)、地高辛或螺内酯等,若症状无法缓解则考虑加用血管扩张剂、正性肌力药物或心脏再同步治疗等。患者均接受4~12周的标准化药物治疗,治疗结束后对患者进行随访,统计患者的心源性死亡状况,根据患者是否死亡将其分为死亡组和生存组。
1.2.2""临床资料收集""收集患者的临床资料,包括性别、年龄、体质量指数(body"mass"index,BMI)、吸烟史、饮酒史、合并症、药物治疗情况、纽约心脏病协会(New"York"Heart"Association,NYHA)心功能分级、室性心律失常、血液指标[白细胞计数(white"blood"cell"count,WBC)、红细胞计数(red"blood"cell"count,RBC)、血小板计数(platelet"count,PLT)、总蛋白(total"protein,TP)]、左室整体纵向应变(global"longitudinal"strain,GLS)、心率变异性(heart"rate"variability,HRV)[RR间期标准差(standard"deviation"of"RR"interval,SDNN)、RR间期平均值标准差(standard"deviation"of"the"average"RR"interval,SDANN)、RR间期标准差平均值(the"average"standard"deviation"of"RR"interval,SDNNindex)、RR间期差值均方根(root"mean"square"of"RR"interval"difference,rMSSD)、相邻RR间期gt;50ms总数占总心跳数的百分比(the"percentage"of"total"number"of"adjacent"RR"intervalsgt;50ms"to"total"heart"rate,pNN50)]、心功能指标[右心房内径(right"atrial"diameter,RAD)、右心室内径(right"ventricular"diameter,RVD)、左心房内径(left"atrial"diameter,LAD)、左心室内径(left"ventricular"diameter,LVD)、舒张末期室间隔厚度(end"diastolic"interventricular"septal"thickness,IVSd)、左心室后壁舒张期厚度(left"ventricular"posterior"wall"diastolic"thickness,LVPWD)、左室舒张末期内径(left"ventricular"end"diastolic"diameter,LVEDD)、左室收缩末期内径(left"ventricular"end"systolic"diameter,LVESD)、每搏输出量(stroke"volume,SV)、心输出量(cardiac"output,CO)]、脑钠肽(brain"natriuretic"peptide,BNP)等。
1.3""统计学方法
使用SPSS"25.0软件对数据进行统计分析。正态分布的计量资料以均数±标准差()表示,组间比较采用独立样本t检验;计数资料以例数(百分率)[n(%)]表示,组间比较采用χ2检验,等级资料采用秩和检验;使用Cox比例风险回归模型分析影响LVEF降低的DCM患者治疗后生存的因素。Plt;0.05为差异有统计学意义。
2""结果
2.1""DCM患者治疗后生存情况
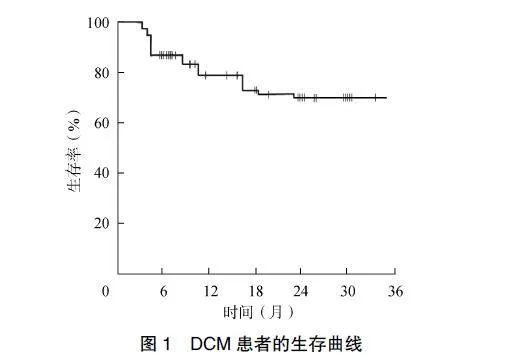
DCM患者治疗后随访1~36个月,40例患者死亡,死亡率为25.32%,118例患者生存,生存率为74.68%,生存曲线见图1。
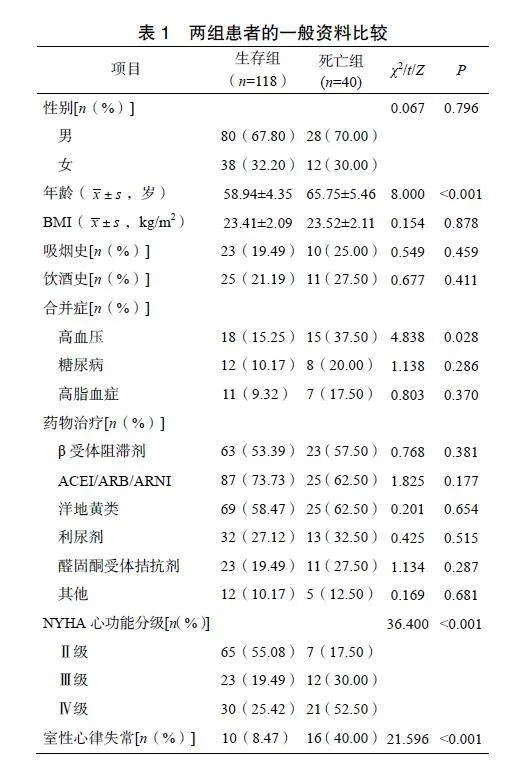
2.2""两组患者的一般资料比较
死亡组患者的年龄显著大于生存组,合并高血压、NYHA心功能分级Ⅳ级、室性心律失常占比均显著高于生存组(Plt;0.05),见表1。
2.3""两组患者的血液、心功能指标比较
死亡组患者的GLS、SDNN、SDANN、SDNNindex、rMSSD、pNN50、IVSd、LVPWD、SV、CO均显著低于生存组,LVEDD、LVESD、BNP均显著高于生存组(Plt;0.05),见表2。
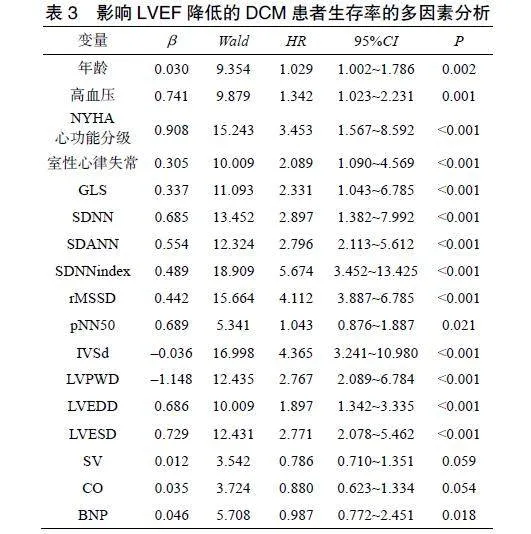
2.4""影响LVEF降低的DCM患者生存率的多因素分析
Cox回归分析显示,年龄、合并高血压、NYHA心功能分级、室性心律失常、GLS、SDNN、SDANN、SDNNindex、rMSSD、pNN50、LVEDD、LVESD、BNP均是影响LVEF降低的DCM患者治疗后生存率的危险因素,IVSd、LVPWD是保护因素(Plt;0.05),见表3。
3""讨论
DCM发病机制复杂,长期预后较差,约60%的患者出现症状后5年内死亡[7-8]。DCM患者的左室结构、功能损伤,LVEF降低,心肌广泛坏死、纤维化,心律失常,且存在过度激活神经-内分泌代偿机制,损伤自主神经功能,引起交感-迷走神经活性失衡,加速心肌重构,共同影响患者预后[9-10]。
本研究发现,LVEF降低的DCM患者治疗后生存率受年龄、NYHA心功能分级、BNP等因素影响,Barcena等[11]研究发现,年龄作为不可抗力因素影响多种疾病的预后。年龄越大功能衰退越显著,机体能量稳态损伤、全身炎症更严重,对心功能的影响更大,因此长期生存率更低。NYHA心功能分级、BNP在反映心脏功能方面已达成共识,认为NYHA心功能分级和BNP水平越高,患者的心功能越差,疾病相对较严重,因此长期预后更差[12]。
既往研究显示,高血压与心脏负荷有关,长时间的高血压可改变心脏调节机制,增加心室壁厚度,且DCM患者在心肌纤维化的过程中进一步导致室间隔增厚,同样增加高血压性心脏病的发生风险,在此过程中,心肌细胞肥大大量消耗能量,导致线粒体、细胞核无法满足心肌细胞增多的能源需求,导致心肌收缩功能降低,诱导心肌细胞凋亡。血压升高通过作用于交感神经、RAAS促进去甲肾上腺素合成,直接刺激心肌细胞诱导其凋亡;高醛固酮诱导纤维母细胞转变为胶原纤维,降低心肌顺应性,加速心脏重塑[13-15]。另外,为拮抗血压升高所引起的心肌病理改变,多种神经体液调节因子合成以修复心肌损伤,但此过程中心肌间质纤维、胶原蛋白显著增加,促进心脏重塑,从而导致疾病进展[16]。本研究发现高血压是影响患者生存率的独立危险因素,提示高血压可通过多种途径引起心室重构、降低心室收缩功能,因此合并高血压的患者预后更差。
室性心律失常作为DCM的常见并发症,是增加患者心源性猝死的重要影响因素。与未合并室性心律失常患者相比,合并室性心律失常患者整体纵向改变显著,且多累及心外膜下及肌壁间,引起室壁运动异常,加重心室内或心室间心肌收缩障碍,加速心力衰竭进程[17-18]。Di"Marco等[19]研究表明合并室性心律失常的非缺血性DCM患者发生猝死与心脏结构、功能及心肌组织特征改变有关。本研究发现合并室性心律失常可增加DCM患者治疗后死亡风险,可能为室性心律失常加重心脏结构损伤,因此更易引起死亡。
GLS是临床常用于评估心肌功能的重要指标。研究发现DCM患者左室GLS降低,认为此类患者左室心肌收缩功能受损[20-21]。本研究发现,GLS是影响患者治疗后生存率的重要因素,提示治疗后死亡患者多存在一定程度的左室心肌节段纵向应变改变,心肌收缩功能受损。沈俊飞等[22]研究证实DCM患者左室GLS是影响其预后的重要因素。在DCM中IVSd、LVPWD增厚可减轻患者心脏后负荷,发挥代偿和保护功能,增加心室射血量,且IVSd、LVPWD增加表示患者左心室、室间隔出现被动性肥厚,在发病早期具有代偿作用[23]。但随着病情发展,IVSd、LVPWD所产生的代偿作用逐渐消失,顽固性心力衰竭形成[24]。本研究发现IVSd、LVPWD是DCM患者的保护因素,两者所产生的代偿作用对逆转心肌损伤具有重要作用。
HRV与心脏自主神经系统稳态有关,正常状态下,交感与迷走神经相互拮抗处于平衡状态,可维持正常的心跳节律,HRV越高表明自主神经调节能力越强[25]。HRV评价指标中的SDNN与总体自主神经活性有关,多直接用于HRV的评估,SDANN、SDNNindex与rMSSD、pNN50分别与交感、迷走神经张力相关,其中SDANN、SDNNindex越低表明交感神经活性增强,rMSSD、pNN50越低表明迷走神经活性减弱[26-27]。本研究发现,死亡患者HRV均低于生存者,这可能与死亡患者自主神经损伤更严重、交感-迷走神经失衡程度更重有关。另外,本研究发现死亡患者的LVEDD、LVESD更大,提示死亡患者心室重构病理改变较重,可能与LVEDD、LVESD增加后左室内残余血量增加、左房负荷增加有关。
目前对DCM的具体发病机制尚不完全清楚,但有研究认为其与遗传和自身免疫紊乱、炎症反应有关,认为上述特有机制可导致心脏结构改变,功能进行性降低,最终影响生存状态[28]。但本研究缺乏免疫、炎症反应的证据,且受样本量、回顾性采集信息等限制,结果可能存在偏倚,后续将进行前瞻性大样本的研究,进一步分析免疫和炎症反应指标与患者远期生存的关系。
综上,LVEF降低的DCM患者的临床预后极差,治疗后长期生存率较低,高龄、合并高血压、室性心律失常、NYHA心功能分级Ⅳ级、GLS、HRV、IVSd、LVPWD越低且LVEDD、LVESD、BNP越高的患者治疗后长期生存率越低,根据上述因素指导医疗决策对改善患者预后具有重要意义。
利益冲突:所有作者均声明不存在利益冲突。
[参考文献]
[1] ORPHANOU"N,"PAPATHEODOROU"E,"ANASTASAKIS"A."Dilated"cardiomyopathy"in"the"era"of"precision"medicine:"Latest"concepts"and"developments[J]."Heart"Fail"Rev,"2022,"27(4):"1173–1191.
[2] CHEN"S"N,"MESTRONI"L,"TAYLOR"M"R"G."Genetics"of"dilated"cardiomyopathy[J]."Curr"Opin"Cardiol,"2021,"36(3):"288–294.
[3] 吴鹏,"张海波,"任平,"等."射血分数降低的扩张型心肌病患者左心室逆重构的预测因素及预后研究[J]."中国循环杂志,"2023,"38(4):"421–426.
[4] SILVERDAL"J,"SJÖLAND"H,"PIVODIC"A,"et"al."Prognostic"differences"in"long-standing"vs."recent-onset"dilated"cardiomyopathy[J]."ESC"Heart"Fail,"2022,"9(2):"1294–1303.
[5] MERLO"M,"CANNATÀ"A,"PIO"LOCO"C,"et"al."Contemporary"survival"trends"and"aetiological"characterization"in"non-"ischaemic"dilated"cardiomyopathy[J]."Eur"J"Heart"Fail,"2020,"22(7):"1111–1121.
[6] 中华医学会心血管病学分会,"中国心肌炎心肌病协作组."中国扩张型心肌病诊断和治疗指南[J]."临床心血管病杂志,"2018,"34(5):"421–434.
[7] GREGOR"Z,"KISS"A"R,"GREBUR"K,"et"al."MR-"specific"characteristics"of"left"ventricular"noncompaction"and"dilated"cardiomyopathy[J]."Int"J"Cardiol,"2022,"359:"69–75.
[8] SCHIFFER"W"B,"PERRY"A,"DEYCH"E,"et"al."Association"of"early"versus"delayed"normalisation"of"left"ventricular"ejection"fraction"with"mortality"in"ischemic"cardiomyopathy[J]."Open"Heart,"2021,"8(1):"e001528.
[9] ABDI"I"A,"KARATAŞ"M,"ÖCAL"L,"et"al."Retrospective"analysis"of"left"ventricular"thrombus"among"heart"failure"patients"with"reduced"ejection"fraction"at"a"single"tertiary"care"hospital"in"Somalia[J]."Open"Access"Emerg"Med,"2022,"14:"591–597.
[10] CALDERON-DOMINGUEZ"M,"BELMONTE"T,"QUEZADA-"FEIJOO"M,"et"al."Plasma"microrna"expression"profile"for"reduced"ejection"fraction"in"dilated"cardiomyopathy[J]."Sci"Rep,"2021,"11(1):"7517.
[11] BARCENA"M"L,"POZDNIAKOVA"S,"HARITONOW"N,"et"al."Dilated"cardiomyopathy"impairs"mitochondrial"biogenesis"and"promotes"inflammation"in"an"age-"and"sex-dependent"manner[J]."Aging"(Albany"NY),"2020,"12(23):"24117–24133.
[12] 俞峰,"郑毅敏,"张帅,"等."血清可溶性肿瘤坏死因子样弱凋亡诱导因子、B型利钠肽、基质金属蛋白酶1水平与扩张型心肌病患者左心室重构的关系[J]."中国基层医药,"2020,"27(12):"1472–1476.
[13] 原琳,"田轶伦,"聂绍平."昼夜血压节律异常对扩张型心肌病患者预后的影响[J]."中国循证心血管医学杂志,"2017,"9(5):"545–549.
[14] 何小芳,"邱兰."扩张型心肌病心率、血压控制幅度和心率变异性联合评估患者预后的价值[J]."海南医学,"2018,"29(14):"1947–1950.
[15] 袁小媚,"王文艳,"伍鑫,"等."老年扩张型心肌病合并高血压患者的临床特征分析[J]."中华老年心脑血管病杂志,"2019,"21(5):"534–535.
[16] 张倩,"雷婷婷."体表心电图对不同类型心肌病合并高血压患者的鉴别诊断价值[J]."心血管康复医学杂志,"2021,"30(4):"478–481.
[17] 阚傲,"李淑豪,"方淇民,"等."心脏磁共振在合并室性心律失常的扩张型心肌病患者中诊断及预后价值[J]."磁共振成像,"2023,"14(5):"116–122.
[18] SAMMANI"A,"VAN"DE"LEUR"R"R,nbsp;HENKENS"M"T"H"M,"et"al."Life-threatening"ventricular"arrhythmia"prediction"in"patients"with"dilated"cardiomyopathy"using"explainable"electrocardiogram-based"deep"neural"networks[J]."Europace,"2022,"24(10):"1645–1654.
[19] DI"MARCO"A,"BROWN"P"F,"BRADLEY"J,"et"al."Improved"risk"stratification"for"ventricular"arrhythmias"and"sudden"death"in"patients"with"nonischemic"dilated"cardiomyopathy[J]."J"Am"Coll"Cardiol,"2021,"77(23):"2890–2905.
[20] PARK"M"Y."Prognostic"implications"of"left"ventricular"global"longitudinal"strain"in"dilated"cardiomyopathy[J]."J"Cardiovasc"Imaging,"2020,"28(2):"150–151.

