妊娠期高血压疾病不同疾病严重程度孕妇血清D-二聚体、尿酸水平观察


【摘要】目的 探讨不同疾病严重程度妊娠期高血压疾病(HDP)孕妇血清D-二聚体、尿酸(UA)的水平差异,并分析其与疾病严重程度的相关性,为临床提供参考。方法 选取2019年1月至2024年1月于贵州省人民医院进行产检的130例HDP孕妇为研究组,另选取同期于贵州省人民医院进行产检的50例健康孕妇为对照组,进行回顾性分析。根据HDP严重程度将研究组孕妇分为轻度组(50例)、中度组(45例)和重度组(35例)。比较研究组和对照组孕妇血清D-二聚体、UA水平,比较HDP不同严重程度孕妇血清D-二聚体、UA与血压水平;分析血清D-二聚体、UA水平与HDP孕妇舒张压、收缩压水平的相关性。结果 研究组孕妇血清D-二聚体、UA、舒张压与收缩压水平均高于对照组(均Plt;0.05)。重度组孕妇血清D- 二聚体、UA、舒张压与收缩压水平均高于中度组、轻度组, 中度组均高于轻度组(均Plt;0.05)。Pearson相关性分析结果显示,血清D-二聚体、UA水平与HDP孕妇的舒张压、收缩压水平呈正相关(均Plt;0.05)。结论 HDP孕妇体内血清D-二聚体和UA水平升高,且病情越严重,其水平越高,提示血清D-二聚体和UA可用于HDP筛查及病情程度的评估。
【关键词】妊娠期高血压疾病;D-二聚体;尿酸;相关性
【中图分类号】R714 【文献标识码】A 【文章编号】2096-2665.2024.15.0022.03
DOI:10.3969/j.issn.2096-2665.2024.15.008
妊娠期高血压疾病(hypertensive disorders of pregnancy,HDP)包括妊娠期高血压、子痫前期、重度子痫前期和子痫等类型,主要表现为水肿、血压升高和蛋白尿等症状,如果未及时诊断和治疗,可能会进一步引发肝、肾功能异常,进而危及母婴生命安全,因此,尽早诊断HDP并识别疾病发展阶段,对疾病控制、分娩方式的选择具有重要意义[1]。有研究显示,HDP的发病机制主要与免疫系统过度激活、血管内皮受损和遗传等多种因素有关。HDP孕妇由于全身小动脉痉挛和血管内皮受损,血管通透性增加,氧化应激的程度加剧,进而使血管内皮细胞受到损伤,促进血小板的活化和释放,激活凝血系统,加剧血液的高凝状态[2]。血清中的D-二聚体为纤维蛋白的降解产物,在HDP的发病过程中具有重要作用,血清D-二聚体水平的升高反映机体处于高凝状态,还可反映血管内皮损伤的程度。因此,通过监测血清D-二聚体水平的变化,可以及时了解HDP孕妇的病情进展,为临床诊断和治疗提供重要的参考依据[3]。另外,HDP可诱发脏器功能损伤,其中肾脏受损表现尤为突出,因此,肾脏功能在一定程度上可反映HDP病情,而尿酸(UA)是体内嘌呤代谢的产物,由肾脏排出体外,因此,可通过UA水平判断肾脏受损程度,进而评估HDP孕妇的病情[4]。基于此,本研究探讨不同疾病严重程度HDP孕妇血清UA与血清D-二聚体的水平差异,并分析其与疾病严重程度的相关性,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2024年1月于贵州省人民医院进行产检的130例HDP孕妇为研究组,另选取同期于贵州省人民医院进行产检的50例健康孕妇为对照组,进行回顾性分析。对照组孕妇年龄25~40岁,平均年龄(32.54±4.42)岁;孕周35~40周,平均孕周(37.36±3.13)周。研究组孕妇年龄25~40岁,平均年龄(32.28±4.75)岁;孕周35~40周,平均孕周(37.52±2.11)周。两组孕妇一般资料比较,差异均无统计学意义(均Pgt;0.05),组间具有可比性。根据HDP严重程度[5]将研究组孕妇分为轻度组(50例)、中度组(45例)和重度组(35例)。轻度组孕妇年龄26~40岁,平均年龄(32.19±4.37)岁;孕周35~39周,平均孕周(37.44±2.12)周。中度组孕妇年龄25~38岁,平均年龄(32.03±4.87)岁;孕周36~40周,平均孕周(37.27±2.11)周。重度组孕妇年龄27~40岁,平均年龄(32.63±5.02)岁;孕周37~40周,平均孕周(37.84±2.10)周。3组孕妇一般资料比较,差异均无统计学意义(均Pgt;0.05),组间具有可比性。本研究经贵州省人民医院医学伦理委员会批准。纳入标准:⑴符合HDP的诊断标准[5];⑵入院前未使用相关药物或其他治疗者;⑶单胎自然妊娠者。排除标准:⑴合并原发性高血压者;⑵合并原发性肾脏疾病者;⑶合并血液系统疾病者;⑷合并其他妊娠期并发症者;⑸合并重要器官功能障碍者。
1.2 研究方法 采集所有孕妇空腹外周静脉血2 mL,采用离心机以3 000 r/min的转速离心10 min(半径10 cm),取上层血清,置于-70 ℃条件下保存。采用乳胶免疫比浊法测定血清D-二聚体水平;采用尿酸酶-过氧化物酶法测定UA水平。采用电子血压计(欧姆龙健康医疗株式会社,国械注进20172201418,型号:HEM-7211)检测所有孕妇舒张压和收缩压。
1.3 观察指标 ⑴比较研究组和对照组孕妇血清D-二聚体、UA与血压水平。⑵比较HDP不同严重程度孕妇血清D-二聚体、UA与血压水平。⑶分析血清D-二聚体、UA水平与HDP孕妇的舒张压、收缩压水平的相关性。
1.4 统计学分析 采用SPSS 22.0统计学软件分析数据。计量资料以(x)表示,两组间比较采用独立样本t检验,多组间比较采用F检验,其两两比较采用LSD-t检验;相关性分析采用Pearson检验。以Plt;0.05 为差异有统计学意义。
2 结果
2.1 研究组和对照组孕妇血清D-二聚体、UA与血压水平比较 研究组孕妇血清D-二聚体、UA、舒张压与收缩压水平均高于对照组,差异均有统计学意义(均Plt;0.05),见表1。
2.2 HDP不同严重程度孕妇血清D-二聚体、UA与血压水平比较 重度组孕妇血清D- 二聚体、UA、舒张压与收缩压水平均高于中度组、轻度组, 中度组均高于轻度组,差异均有统计学意义(均Plt;0.05),见表2。
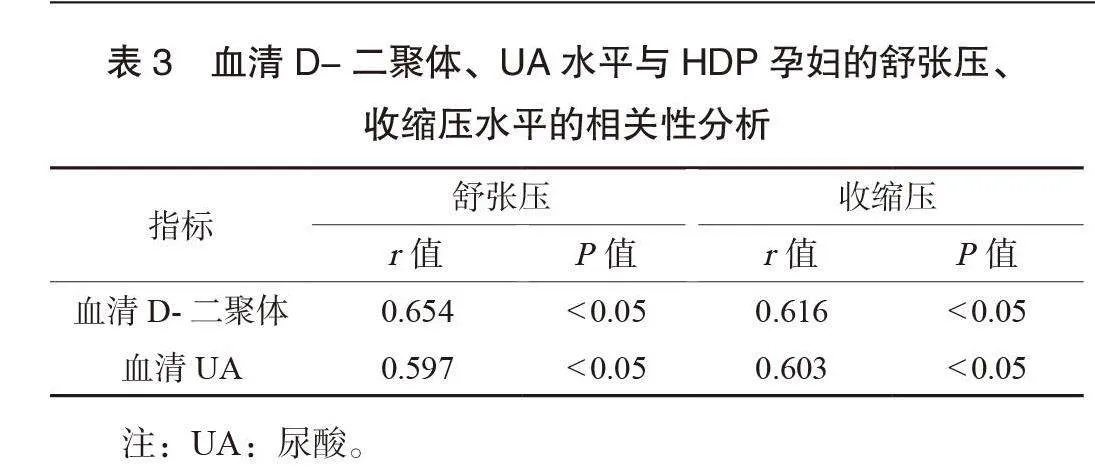
2.3 血清D-二聚体、UA水平与HDP孕妇的舒张压、收缩压水平的相关性分析 Pearson相关性分析结果显示,血清D-二聚体、UA水平与HDP孕妇的舒张压、收缩压水平呈正相关(均Plt;0.05),见表3。
3 讨论
HDP为妊娠期常见并发症,孕妇在妊娠20周后,炎症介质使血管内皮损伤及小动脉痉挛,导致凝血与抗凝、纤溶与抗纤溶功能异常,从而出现蛋白尿等症状,孕妇血液也处于高凝状态[6]。随着孕周增加,血压和蛋白尿水平呈升高趋势,若不及时诊断和治疗,心、脑、肝和肾等重要脏器都会受到损伤,还会出现胎盘早剥等情况,影响孕妇健康,也可能对胎儿的生命安全造成严重威胁[7]。临床常见评估HDP的方法包括观察临床症状、24 h动态血压监测和24 h尿蛋白定量测定等。其中,记录24 h动态血压是评估HDP病情的关键步骤,通过监测孕妇24 h内的血压变化,可以全面了解孕妇的血压状况,制订更精准的治疗方案。而尿蛋白是肾脏受损的一个敏感指标,通过测定孕妇24 h内的尿蛋白水平,可了解孕妇肾脏受损的程度。相关研究指出,HDP孕妇的血压和尿蛋白水平会随着孕周的增长而逐渐升高[8]。这两种评估方法具有采集时间短、操作方便的优势,但容易受到其他因素的干扰,准确率低,因此,需寻找其他特异度和灵敏度均较高的筛查指标联合诊断。HDP的病理机制会激活孕妇的纤凝系统,血清D-二聚体水平变化可提示孕妇机体存在血栓状态;HDP孕妇的肾功能受损时,无法及时排出UA,因此,UA水平可作为反映肾脏功能的敏感指标[9]。
本研究结果显示,研究组孕妇血清D-二聚体、UA、舒张压与收缩压水平均高于对照组,提示HDP孕妇的血清D-二聚体、UA、舒张压与收缩压水平与健康人群相比存在明显差异。分析原因为,血清D-二聚体作为凝血过程中产生的特异性降解产物,主要来源于凝血酶所分解的纤维蛋白凝块,在正常的生理状态下,血清D-二聚体的水平保持在一个相对稳定的水平,而发生HDP时,纤维蛋白凝块增多,凝血酶的活性增强,这些纤维蛋白凝块在凝血酶的作用下进一步分解,产生大量的D-二聚体,导致血清D-二聚体水平升高[10-11]。UA作为嘌呤代谢的终产物,正常情况下,机体每天产生UA中的2/3以尿酸盐的形式经肾脏排出,当HDP孕妇的肾脏受损时,肾小球滤过率降低,肾脏的排泄功能减退,UA排出受阻进而导致其水平升高[12]。本研究结果显示,重度组孕妇血清D-二聚体、UA、舒张压与收缩压水平均高于中度组、轻度组,中度组均高于轻度组,Pearson相关性分析结果显示,血清D-二聚体、UA水平与HDP孕妇的舒张压、收缩压水平呈正相关。这提示血清D-二聚体和UA水平与孕妇的血压关系密切,检测血清D-二聚体和UA水平有利于评估病情严重程度。分析原因为,血清D-二聚体水平异常升高使孕妇机体血液黏度增加,造成血管内皮细胞受损,形成血栓,导致HDP的发生[13]。同时,HDP引起机体内凝血及纤溶系统平衡失调,导致血管内皮功能障碍,血小板活化并启动凝血机制。另外,UA可通过促进氧化应激、炎症反应等机制,参与HDP的病理、生理过程,其水平变化可反映HDP的严重程度。
综上所述,HDP孕妇体内血清D-二聚体和UA水平升高,且病情越严重,血清D-二聚体和UA水平越高,上述指标可用于妊娠期高血压疾病筛查及病情程度评估。
参考文献
顾颖,冯亚玲,许倩.妊娠期高血压疾病的相关危险因素分析[J].中国卫生统计, 2017, 34(4): 618-619, 624.
周丽.小剂量阿司匹林对轻度妊娠期高血压患者凝血功能、血管内皮功能的影响[J].血栓与止血学, 2022, 28(3): 460-461, 463.
沈霞光,张娴,周莲娥,等.血尿酸水平在妊娠期高血压疾病中的临床意义[J].中国病案, 2021, 22(8): 101-103.
戴岭,王银瓶,佘广彤,等.血叶酸、同型半胱氨酸及尿酸水平与妊娠期高血压疾病发病的相关性分析[J].中国妇产科临床杂志, 2017, 18(4): 361-362.
中华医学会妇产科学分会妊娠期高血压疾病学组.妊娠期高血压疾病诊治指南(2015)[J].中华妇产科杂志, 2015, 50(10): 721-728.
王秋霞,王义.妊娠期高血压疾病患者血栓前状态及凝血功能指标变化的临床研究[J].中国妇幼保健, 2023, 38(6): 975-979.
徐振华,马廷学,王永红.中性粒细胞活化导致血管内皮功能损伤在子痫前期发病中的作用研究进展[J].国际妇产科学杂志, 2020, 47(4): 365-368.
潘自华.妊娠高血压病人尿蛋白/肌酐比值、血浆D-二聚体水平与不良妊娠结局关系研究[J].安徽医药, 2021, 25(12): 2487-2490.
吴冬玲. D-二聚体及子宫动脉血流在妊娠期高血压疾病中的意义[J].复旦学报(医学版), 2015, 42(6): 776-779.
赵一梅,刘海燕,刘莹莹,等.妊娠高血压患者血浆D-二聚体、凝血指标表达水平及临床意义[J].临床军医杂志, 2019, 47(8): 875-876.
蔡聪颖.抗凝血酶原-Ⅲ凝血指标和D-二聚体对不同程度妊娠高血压疾病的诊断价值[J].河北医学, 2021, 27(6): 920-924.
徐小芬,周俊俊,徐彬彬.不同程度子痫前期孕妇血尿酸水平比较及对母婴结局的影响[J].中国妇幼保健, 2021, 36(3): 505-507.
雷远,王佑民,程丽芳. 妊娠高血压与胰岛素抵抗、血脂代谢和D-二聚体关系[J/CD]. 中国医学前沿杂志(电子版), 2021, 13(12): 74-78.

