不同体位对腹腔镜胆囊切除术病人麻醉恢复期呼吸及舒适度的影响
Influence of different postures on breathing and comfort during anesthesia recovery in patients undergoing laparoscopic cholecystectomy
TANG Lingyu, CHEN Shunli, CAI Luyao, CHEN Yingyi, SONG Jianying, HU Lixin, ZHENG Silin
Affiliated Hospital of Southwest Medical University, Sichuan 646000 China
Corresponding Author" ZHENG Silin, E⁃mail: 1400223549@qq.com
Abstract" Objective:To explore the influence of different postures on the patient's breathing and comfort during anesthesia recovery after laparoscopic cholecystectomy were studied.Methods:A total of 236 patients who undergoing laparoscopic cholecystectomy(LC) were selected by convenience sampling.We divided the patients into four groups:group A(supine),group B(15° semi⁃recumbent),group C(30° semi⁃recumbent) and group D(progressive semi⁃recumbent) randomly,59 cases in each group.Patients' SPO2,RR,Peak expiratory flow rate(PEF),forced expiratory volume(FVC),forced expiratory volume in one second(FEV1),FEV1/FVC,maximum inspiratory pressure(MIP),maximum expiratory pressure(MEP),respiratory complications,comfort was compared among four groups.Results:The values of PEF,FVC,FEV1,MIP and MEP in group B,C and D at 1 hour and 2 hours after the laryngeal mask was removed were higher than A group(Plt;0.05).FEV1/FVC of group B,group C and group D were higher than supine group at 2 hours after the laryngeal mask was removed(Plt;0.05).The MEP value of group C was higher than group B at 2 hours after the laryngeal mask was removed.The MIP and MEP values of the group D were higher than group B at 2 hours after the laryngeal mask was removed(Plt;0.05).Kolcaba Comfort scores of" group B,group C and group D were higher than group A(Plt;0.05).The score of Kolcaba Comfort Scale in group D was higher than that in group A,B and C(Plt;0.05).There was no statistical significance in SPO2,RR,respiratory complications,blood pressure,mean arterial pressure,body temperature,pain level,level of wakefulness between the four groups(Pgt;0.05).Conclusion:15° semi⁃supine position,30° semi-supine position and progressive semi⁃supine position after laryngeal mask removal after LC is conducive to lung ventilation and respiratory mechanical effect,and can obtain better comfort.The 30°semi⁃decubitus position and progressive semi⁃decubitus position are most conducive to the work of respiratory muscle,and the comfort of progressive semi⁃supine position is the best.
Keywords" laparoscopic cholecystectomy, LC; anesthesia recovery period; position; breathing; comfort; nursing
摘要" 目的:研究不同体位对腹腔镜胆囊切除术(LC)病人麻醉恢复期呼吸及舒适度的影响。方法:采用便利抽样法选取2022年1月-
10月在西南医科大学附属医院行腹腔镜胆囊切除术的236例病人,随机分为A组(去枕平卧位)、B组(15°半卧位)、C组(30°半卧位)、D组(渐进性半卧位),各59例。比较4组拔除喉罩2 h内的血氧饱和度、呼吸频率、呼气峰流速(PEF)、用力呼气量(FVC)、第1秒用力呼气量(FEV1)、FEV1/FVC、最大吸气压(MIP)、最大呼气压(MEP)、呼吸道并发症和舒适度。结果:B组、C组和D组在拔除喉罩1 h和2 h的PEF、FVC、FEV1、MIP、MEP均高于A组(Plt;0.05);B组、C组和D组在拔除喉罩2 h的FEV1/FVC高于A组(Plt;0.05);C组在拔除喉罩2 h的MEP高于B组(Plt;0.05);D组在拔除喉罩2 h的MIP和MEP值高于B组(Plt;0.05);B组、C组和D组的Kolcaba舒适状况量表评分高于A组(Plt;0.05);D组Kolcaba舒适状况量表评分高于A组、B组、C组(Plt;0.05);4组血氧饱和度、呼吸频率、呼吸道并发症发生率、心率、血压、平均动脉压、体温、疼痛程度、清醒程度比较,差异无统计学意义(Pgt;0.05)。结论:腹腔镜胆囊切除术病人拔除喉罩后取15°半卧、30°半卧、渐进性半卧均利于病人肺通气和呼吸力学效应,且舒适度更好。其中30°半卧和渐进性半卧更利于呼吸肌做功,渐进性半卧舒适度最佳。
关键词" 腹腔镜胆囊切除术;麻醉恢复期;体位;呼吸;舒适度;护理
doi:10.12102/j.issn.1009-6493.2024.15.007
麻醉恢复期指从麻醉停止到病人呼吸循环稳定,气道保护性反射和意识完全恢复正常的过程[1]。腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)后为保持呼吸道通畅,预防反流误吸和舌后坠,病人常取去枕平卧位[2]。但平卧时病人颈部肌肉紧张过伸,不符合脊柱生理和生活习惯,舒适度差;膈肌上抬,胸腔压力增大,舌体后坠,不利于呼吸恢复[3]。精准麻醉、现代麻醉技术和麻醉药物的使用可实现个体化、精准化用药[4⁃5],腹腔镜胆囊切除术病人苏醒快,不良反应少,去枕平卧位并非必要。《腹腔镜胆囊切除术日间手术临床路径》[6]强调腹腔镜胆囊切除术后返回病房应平卧6 h。《胆道外科日间手术规范化流程专家共识(2018版)》[7]、《加速康复外科中国专家共识及路径管理指南(2018版)》[8]、《成人日间手术加速康复外科麻醉管理专家共识》[9]均建议:全身麻醉术后病人意识清醒可采取半卧或其他体位,无须去枕平卧6 h。研究表明,不同角度半卧(15°/30°/45°)比去枕平卧更利于呼吸和舒适[10⁃14],但目前术后体位的研究多集中于返回病房后,半卧位床头抬高的最佳角度及具体时间节点尚不明确,缺乏麻醉恢复早期的数据支持。术后拔除喉罩是病人从机械通气向自主呼吸转变的关键,本研究以拔除喉罩为时间点,通过对腹腔镜胆囊切除术病人麻醉恢复期实施不同体位管理,探索更安全、舒适的体位,改善围术期护理质量。
1" 对象与方法
1.1 研究对象
采用便利抽样法选取2022年1月—10月在西南医科大学附属医院实施全身麻醉的腹腔镜胆囊切除术病人为研究对象。本研究经西南医科大学附属医院伦理委员会审核通过,审批号:KY2022072。
1.1.1 纳入标准
1)年龄18~60岁;2)无呼吸系统疾患,心脏及肝、肾功能正常;3)认知正常,无精神疾患和视听障碍;4)拔除喉罩后呼吸循环稳定,意识清楚;5)麻醉分级为美国麻醉医师协会(ASA)Ⅰ、Ⅱ级;6)“低风险”拔管者(非饱胃,麻醉诱导和术中无特殊,无一般拔管危险因素和气道相关危险因素,再次插管容易)。
1.1.2 排除标准
1)四肢骨折或存在颅脑、胸椎、腰椎疾患;2)困难气道;3)怀孕、哺乳期;4)过去3个月有胸腹部或眼部手术史;5)有视网膜脱落史;6)诊断出新肿瘤或正在接受肿瘤治疗;7)高位截瘫或胸廓畸形。
1.1.3 终止剔除标准
1)术后医生明确要求不能采取体位干预或需取特定体位/制动;2)更改为气管插管;3)由腔镜手术更改为开放手术;4)病情变化入住重症监护室;5)出现严重并发症或药物相关过敏反应;6)病人或家属拒绝继续参与。
1.1.4 样本量计算
采用PASS 15(power analysis and sample size)软件计算样本量。按照1∶1∶1∶1的比例,设置α=0.05,1-β=0.80,v=3;根据预试验结果,以各组呼吸道并发症发生率计算效应量(effect size),即W值;考虑到研究过程中剔除或失访的情况,扩大样本量20%,最终纳入样本量236例,每组59例。
1.1.5 纳入研究对象一般资料
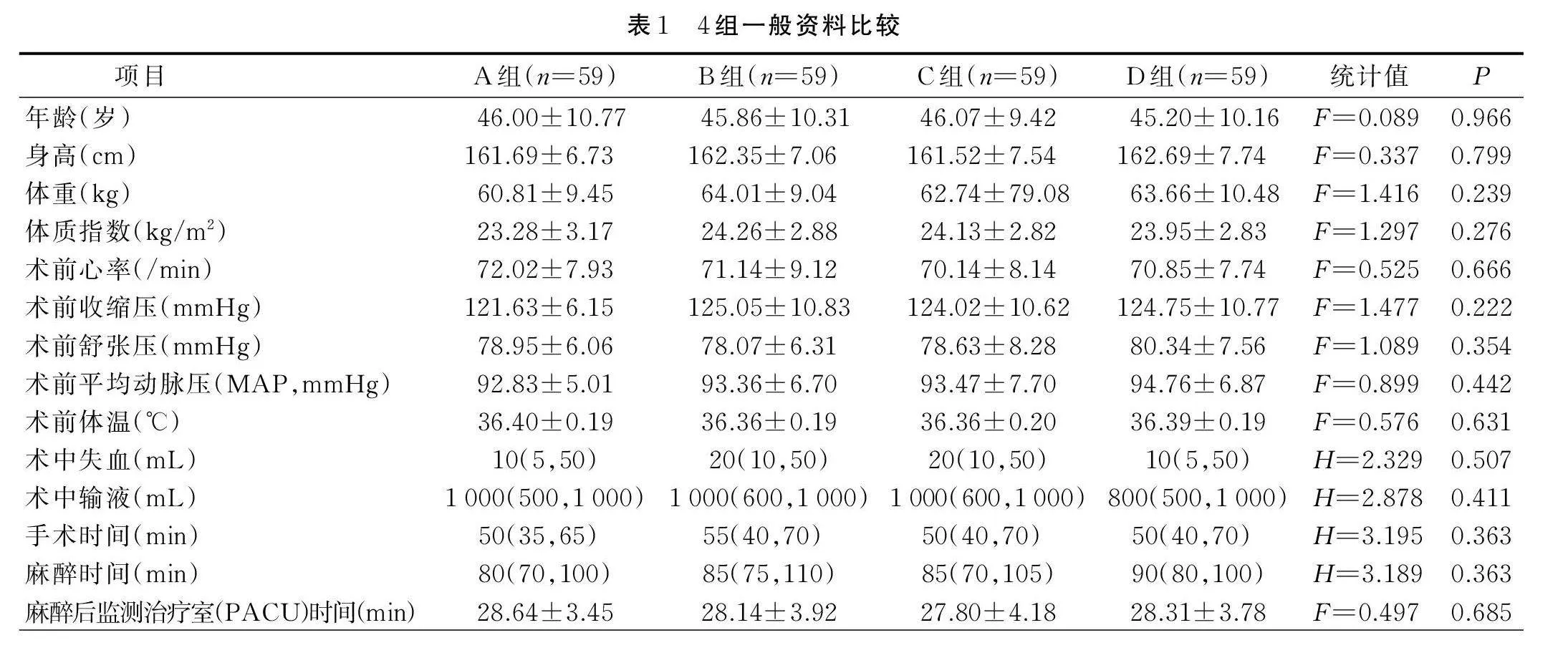
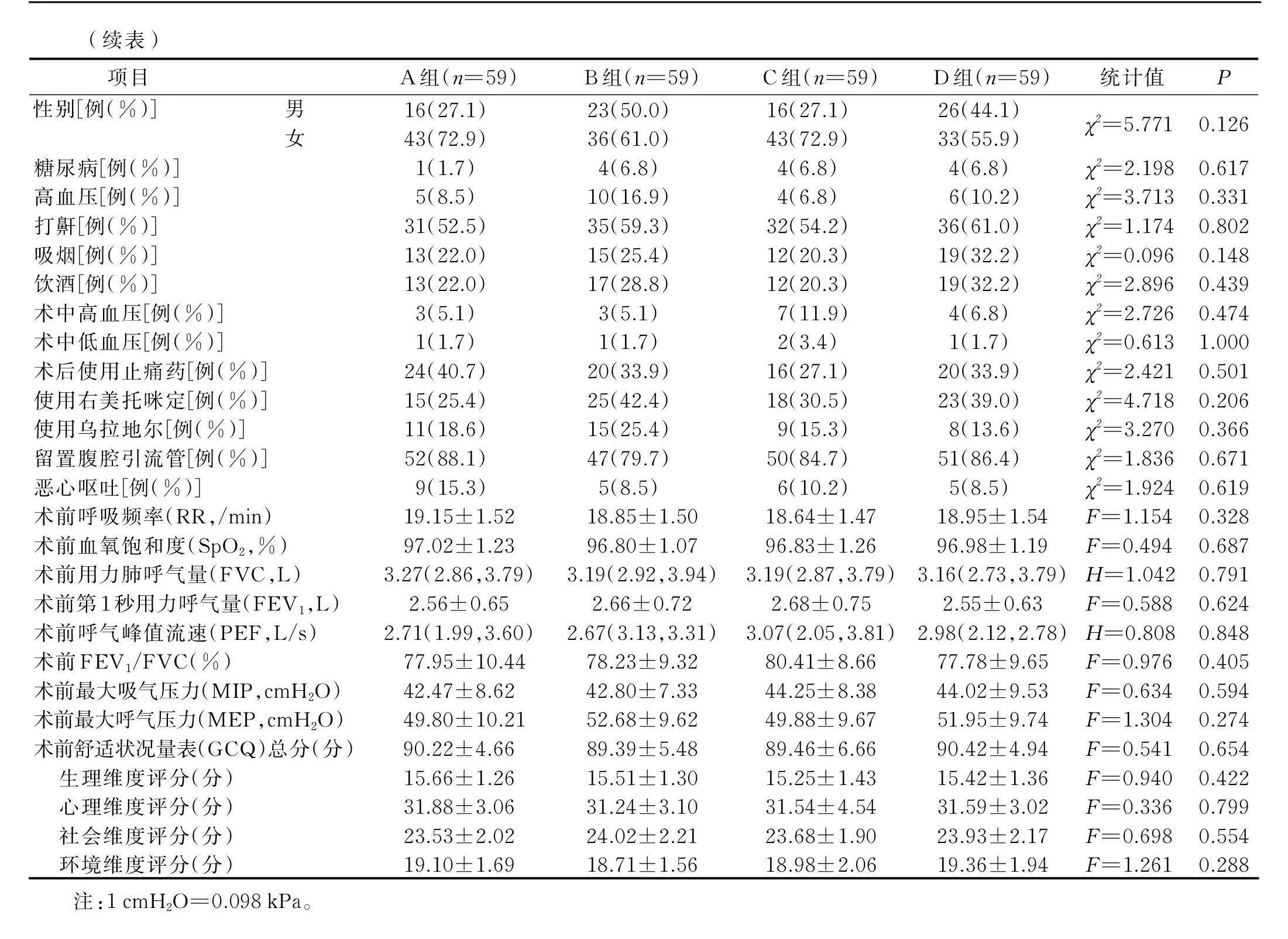
A、B、C、D 4组病人术前视觉模拟评定量表(VAS)评分均为0分;ASA分级均为Ⅱ级;术中无病人输血,无低体温发生。4组病人年龄、身高、体重等一般资料比较,差异均无统计学意义(Pgt;0.05),具有可比性,详见表1。
1.2 研究方法
1.2.1 质量控制
因本研究需多学科合作,在研究前成立质量控制小组,由该领域专家参与研究内容的设计拟定和完善,确保其科学性及合理性;培训麻醉恢复期呼吸指标、相关量表知识;术前教会病人正确配合,以确保测得数据的准确性;术后将不同组病人安置于不同区域,避免相互沾染;用角度测量仪测量角度。
1.2.2 随机化分组及分配隐藏
本研究为单中心、平行随机对照试验(random controlled trial,RCT)。使用手机“随机数生成器”生成1~236的随机数,随机数为4的倍数者入A组;4的倍数余1者入B组;4的倍数余2者入C组;4的倍数余3者入D组。将随机数写在纸上,装入顺序编码且不透明的信封,拔除喉罩后拆开信封揭晓病人分组情况。
1.2.3 体位干预方法
A组:去枕平卧位,拔除喉罩2 h内去枕平卧;B组:15°半卧位,拔除喉罩5 min抬高床头15°;C组:30°半卧位,拔除喉罩5 min抬高床头30°;D组:渐进性半卧位,拔除喉罩5 min抬高床头15°,拔除喉罩1 h抬高床头30°。4组病人拔除喉罩后2 h均取自由舒适卧位。以角度测量仪(生产厂家:日本三量)测量床头角度。在手术间拔除喉罩,转至麻醉后监测治疗室监护,面罩给氧4 L/min;待病人生命体征稳定,Steward苏醒评分≥4分,达到麻醉恢复室出室标准,送回病房,鼻导管给氧4 L/min,持续心电监护;转运车可调节角度,维持干预体位。拔除喉罩指征:停止使用麻醉药,生命体征稳定,浅麻醉状态(病人气道保护性反射恢复,存在自主呼吸,但意识仍然未完全清醒)。拔除喉罩后观察:1)吸空气状态,动脉血氧分压(PaO2)gt;70 mmHg或SpO2gt;95%;2)具有自主呼吸且畅通,吞咽反射、咳嗽反射等气道保护性反射恢复;肺通气功能良好,RR 12~30/min,动脉血二氧化碳分压(PaCO2)35~45 mmHg或者达到术前状态,潮气量gt;300 mL;3)意识恢复,能按指令做动作;4)肌力恢复,可有力持续握拳;5)血流动力学稳定,血压、心率波动在基础值的±20%以内,正常心律,心电图无ST⁃T改变。
1.3 评价指标
1.3.1 一般资料
术前采集人口学资料,如姓名、年龄、性别、体重、身高、体质指数、血压、打鼾、糖尿病、吸烟饮酒史、疾病诊断。术后翻看麻醉及手术记录查看麻醉及手术信息,记录麻醉分级、麻醉时间、麻醉用药、手术时间、术中失血量、术中输血、术中输液量、尿量、术中高/低血压、术中低体温、外科Apgar评分、麻醉后监测治疗室滞留时间、镇痛药、胃管、尿管、腹腔引流管情况。在拔除喉罩5 min(T0)、拔除喉罩10 min(T1)、拔除喉罩20 min(T2)、拔除喉罩30 min(T3)、拔除喉罩1 h(T4)、拔除喉罩2 h(T5)时记录血压、心率、平均动脉压、体温、清醒程度分级、VAS评分、恶心呕吐。
1.3.2 结局指标
1)呼吸指标:于T0、T1、T2、T3、T4、T5时测量SpO2、RR。2)肺通气指标:于T4、T5时测量PEF、FVC、FEV1、FEV1/FVC。嘱病人坐位,手持SP80B肺功能检测仪[生产厂家:康泰医学系统(秦皇岛)股份有限公司],深吸气后迅速含住“口件”(嘴唇包紧避免漏气,呼气时舌头勿阻塞呼气口),即刻快速用最大力气呼出肺内气体,读取数值,测3次,每次间隔10 s,取高值。3)呼吸肌指标:于T4、T5时测量MIP、MEP。嘱病人坐位,手持呼吸肌力测试仪(型号:MicroRPM,生产厂家:英国迈科),将“口件”放入口中,确保折边放在牙床上且在嘴内,以嘴唇包紧,“咬合块”在牙齿之间;读取呼气/吸气、肺排空/肺充满、尽量吸气/呼气(至少2 s)数值,测3次,每次间隔10 s,取高值。4)呼吸道并发症:记录T5内低氧血症、反流误吸、舌后坠、呼吸遗忘情况。低氧血症为吸氧时SpO2lt;95%或脱氧时SpO2lt;90%,持续2 min,发生以上情况记为低氧血症1次。反流误吸表现为呕吐并发刺激性呛咳、憋闷气急、痉挛性呼吸甚至窒息;口腔或咽喉部残留胃内容物,喉镜直视下声门和气管内可见口腔内分泌物或者胃内容物;肺部听诊异常,散在或局限的干湿啰音、哮鸣音。发生以上情况记为反流误吸1次。舌后坠是上呼吸道阻塞的重要表现。不完全阻塞表现为随着呼吸起伏,病人发出强弱不一致的鼾声,呈现喉头拖拽征;当完全阻塞时,则鼾声消失,口腔和鼻部呼吸气流中断、病人表现出三凹征,胸腹部呼吸异常,脉搏血氧饱和度进行性下降,皮肤发绀。发生以上情况记为舌后坠1次。呼吸遗忘:呼吸频率逐渐减慢,SpO2持续下降,甚至停止呼吸,经提醒后能恢复自主呼吸,可反复发作。病人呈现熟睡状态,且5 s内胸廓没有起伏活动,SpO2持续下降至90%以下,发生以上情况记为呼吸遗忘1次。4)舒适度:于T5时使用GCQ中文版评估病人舒适度,病人独自在5~10 min内完成。文盲者则由评估者口述量表项目,并记录答案,量表当场收回,该量表由美国舒适护理专家Kolcaba[15]编制,朱丽霞等[16]汉化。该量表包括生理、心理、社会和环境4个维度,共30个条目,采用Likert 4级评分法,“非常同意”计4分,“非常不同意”计1分,分数越高表明舒适度水平越高。
1.4 统计学方法
使用SPSS 23.0软件进行统计学分析。定性资料用例数、百分比(%)表示,组间比较使用χ2检验或Fisher确切概率法。符合正态分布的定量资料用均数±标准差(x±s)表示,组间比较使用单因素方差分析或重复测量方差分析,组间比较差异有统计学意义时,使用LSD(least⁃significant difference)检验进行两两比较。不符合正态分布的定量资料呈非正态分布用中位数(四分位数)[M(P25,P75)]表示,使用Kruskal⁃Wallis秩和检验进行组间比较。以Plt;0.05为差异有统计学意义。
2" 结果
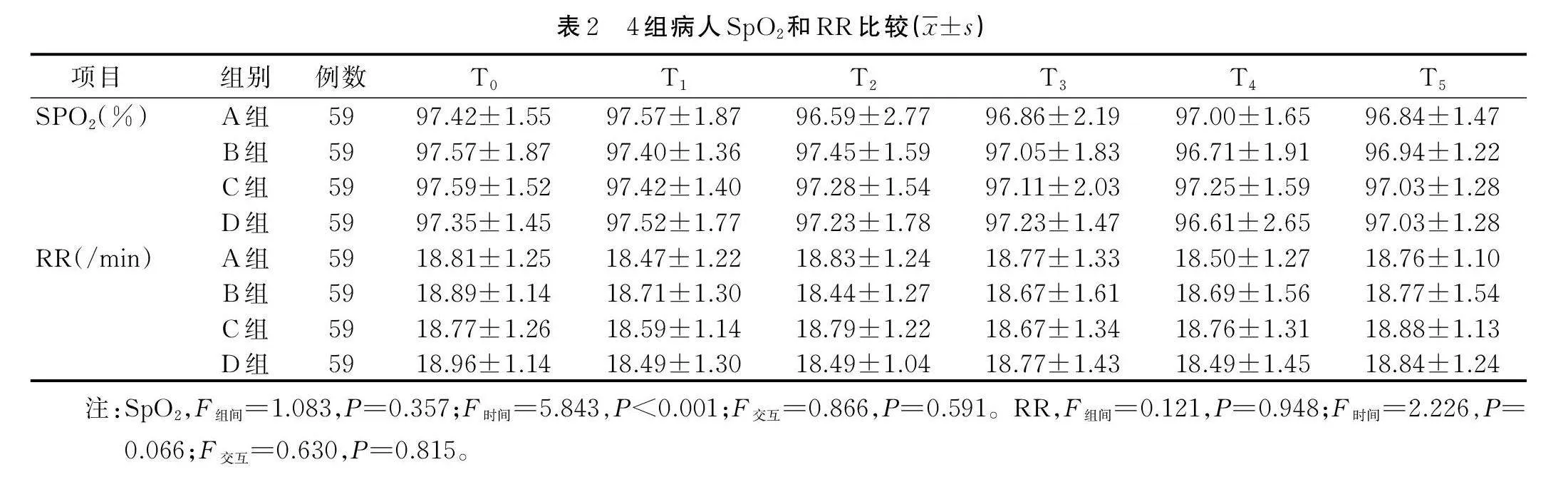
2.1 4组病人SpO2和RR比较
4组病人麻醉恢复期SpO2和RR组间效应差异无统计学意义(Pgt;0.05),详见表2。
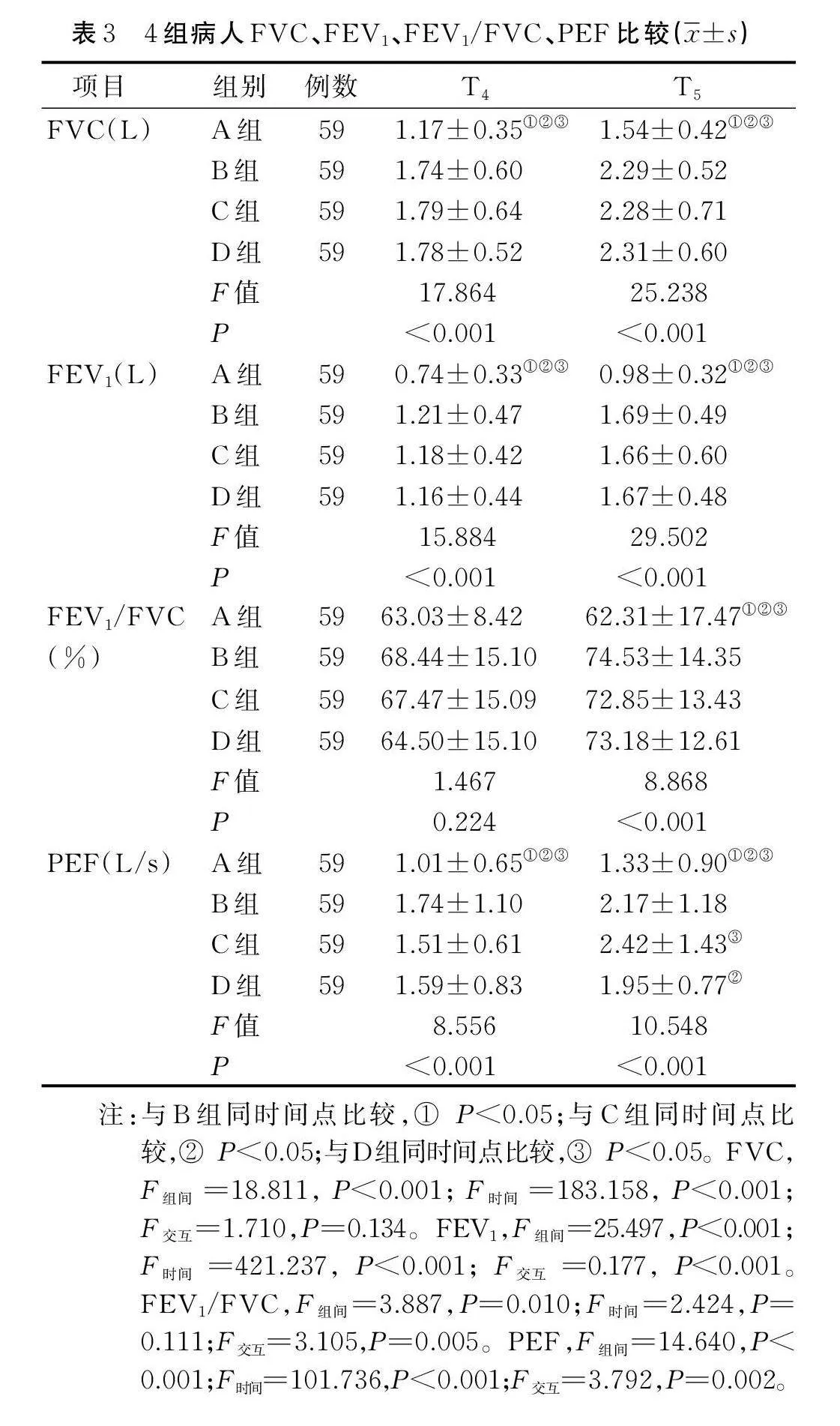
2.2.2 4组病人FVC、FEV1、FEV1/FVC比较
B组、C组和D组在T4和T5时点的FVC、FEV1、PEF均高于A组(Plt;0.05);B组、C组和D组在T5时点的FEV1/FVC均高于A组(Plt;0.05);C组在T5时点的PEF高于D组(Plt;0.05),详见表3。
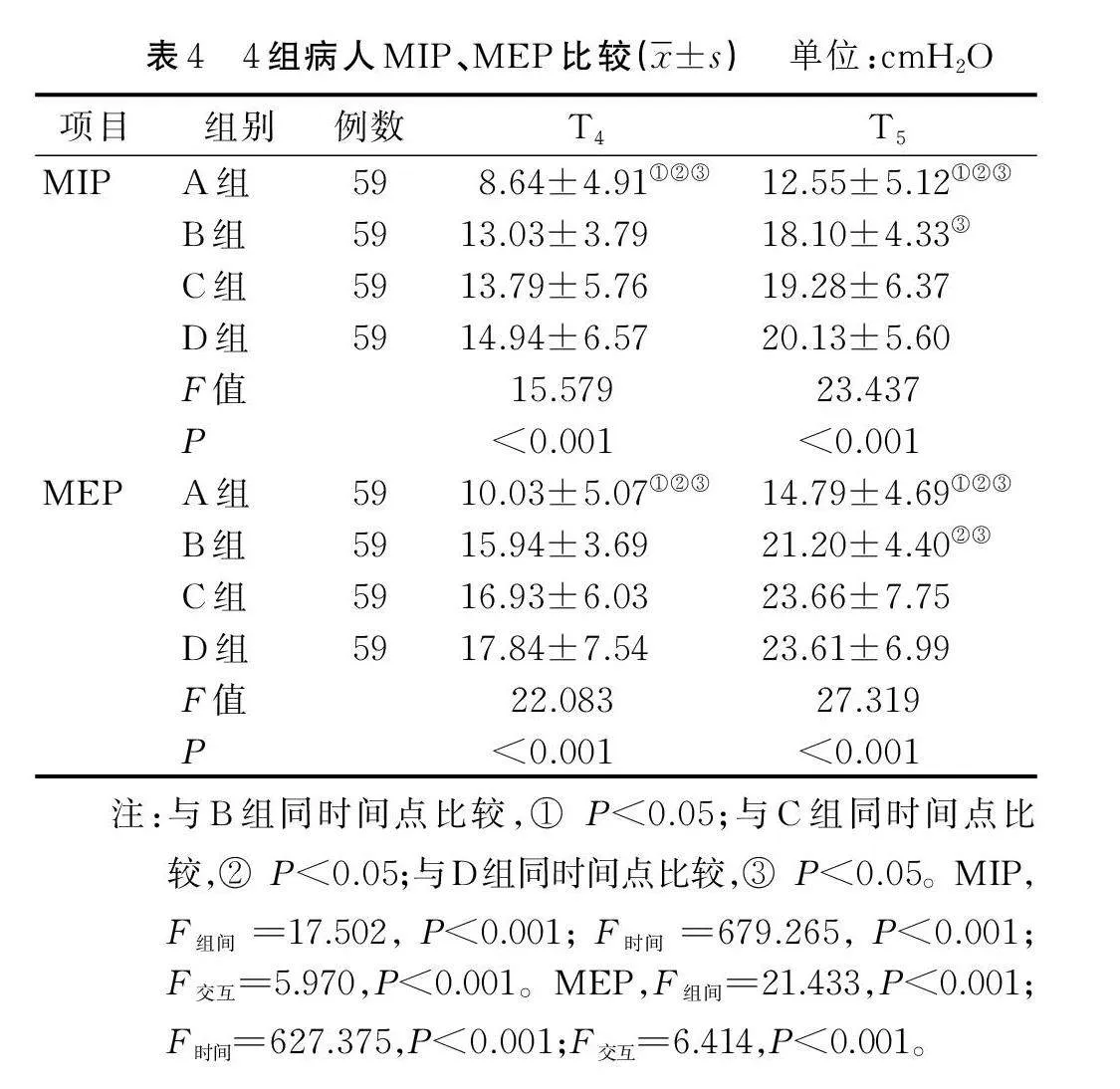
2.2.3 4组病人MIP、MEP比较
B组、C组和D组在T4、T5时点的MIP和MEP均高于A组(Plt;0.05);C组在T5时点的MEP高于B组(Plt;0.05);D组在T5时点的MIP和MEP高于B组(Plt;0.05)。详见表4。
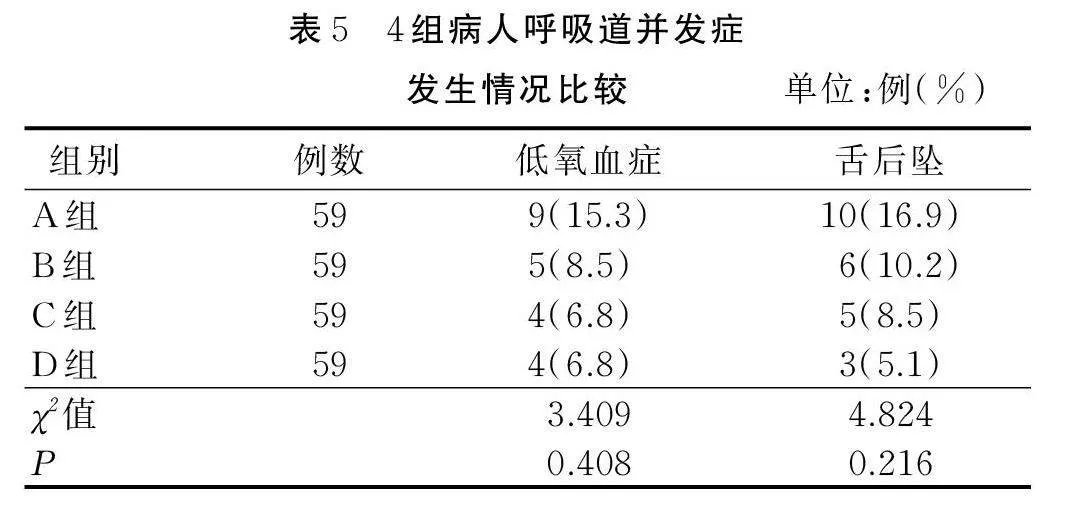
2.2.4 4组病人呼吸道并发症发生情况比较
4组均无病人发生反流误吸和呼吸遗忘。4组病人低氧血症和舌后坠发生率差异无统计学意义(Pgt;0.05),详见表5。
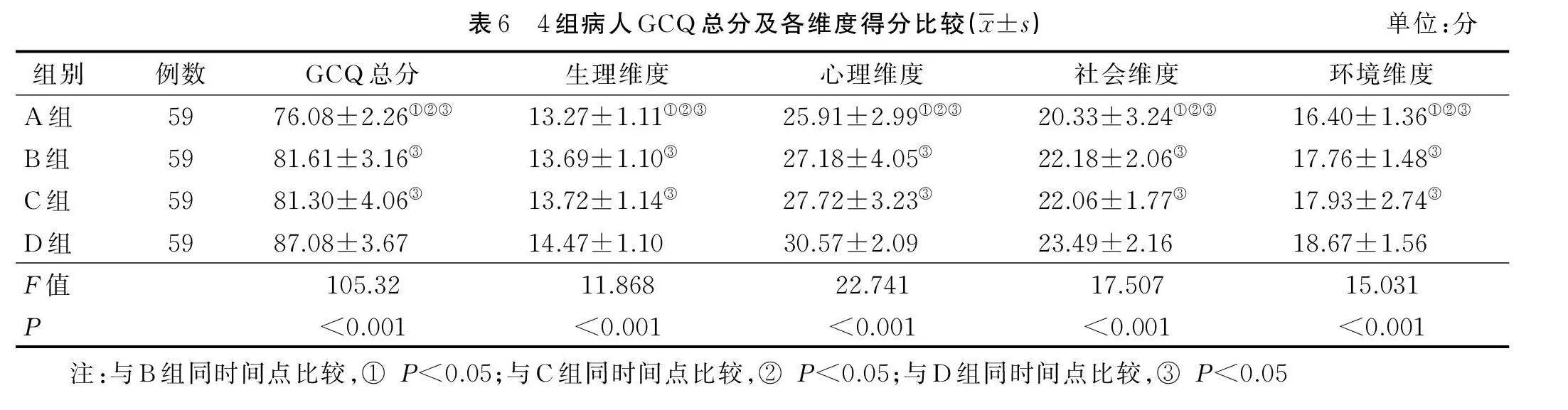
2.2.5 4组病人GCQ总分及各维度得分比较
B组、C组和D组GCQ总分和生理、心理、社会和环境4个维度得分均高于A组(Plt;0.05)。D组GCQ总分和生理、心理、社会和环境4个维度得分均高于B组和C组(Plt;0.05),详见表6。
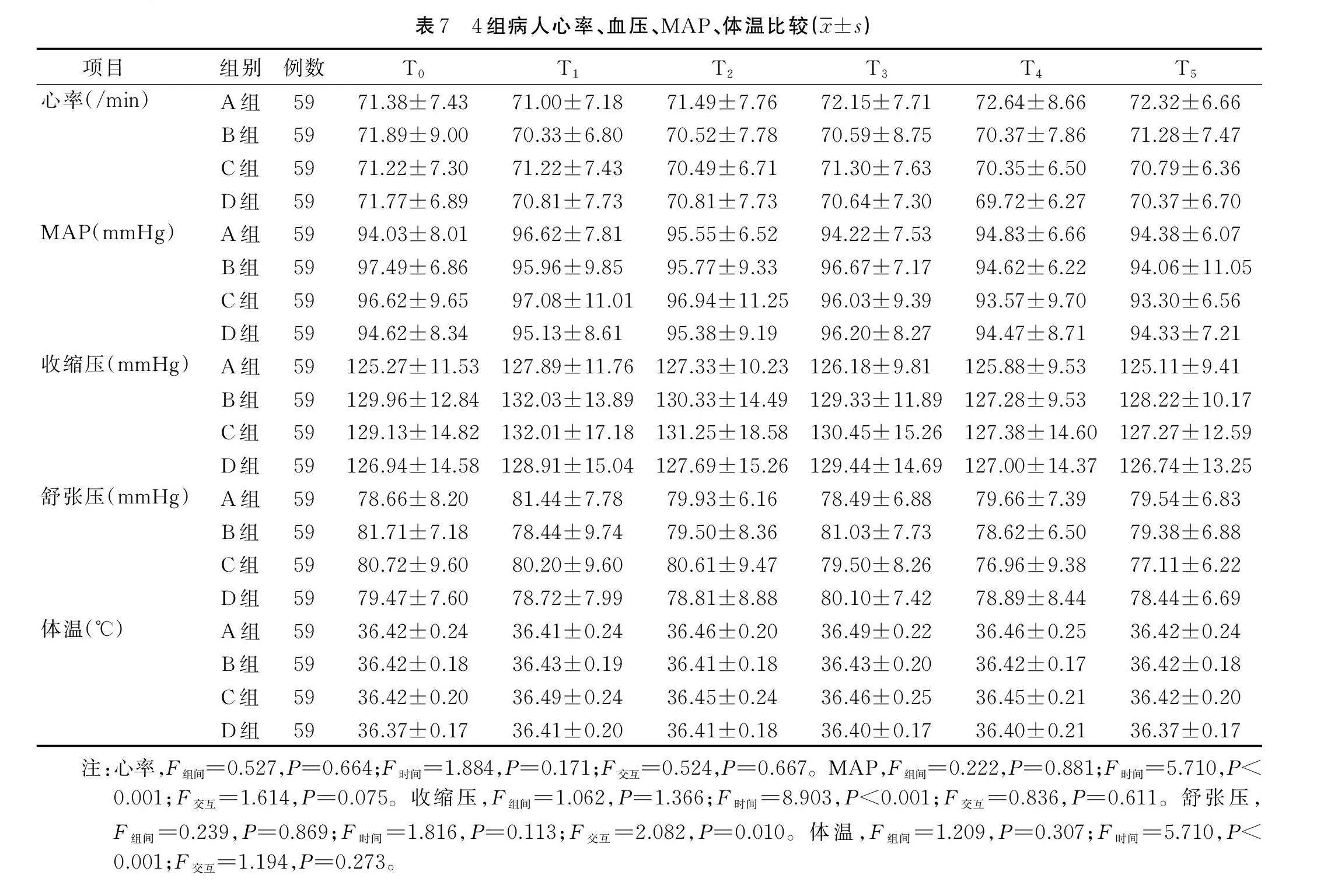
2.2.6 4组病人心率、血压、MAP、体温比较
4组病人麻醉恢复期HR、血压、MAP、体温比较,差异无统计学意义(Pgt;0.05)。详见表7。
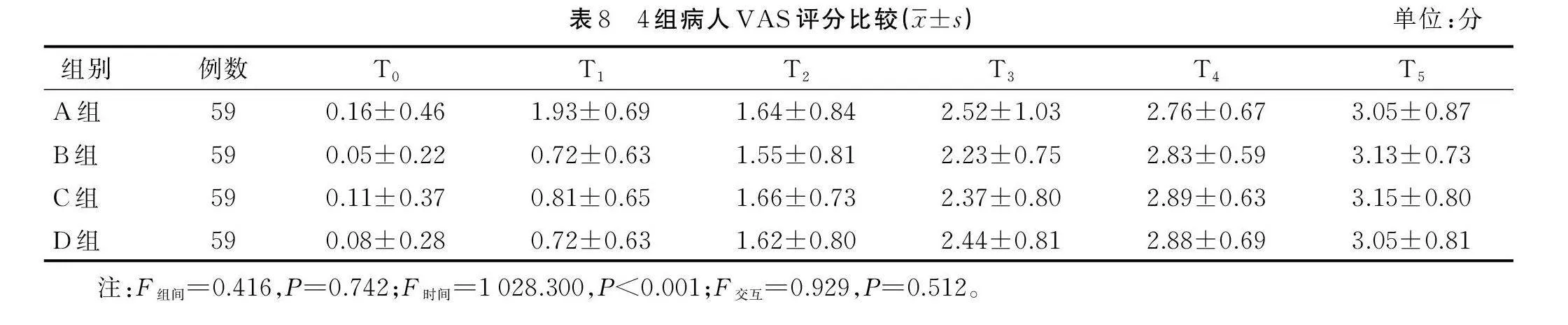
2.2.7 4组病人VAS评分比较
4组病人麻醉恢复期VAS疼痛评分比较,差异无统计学意义(Pgt;0.05)。详见表8。
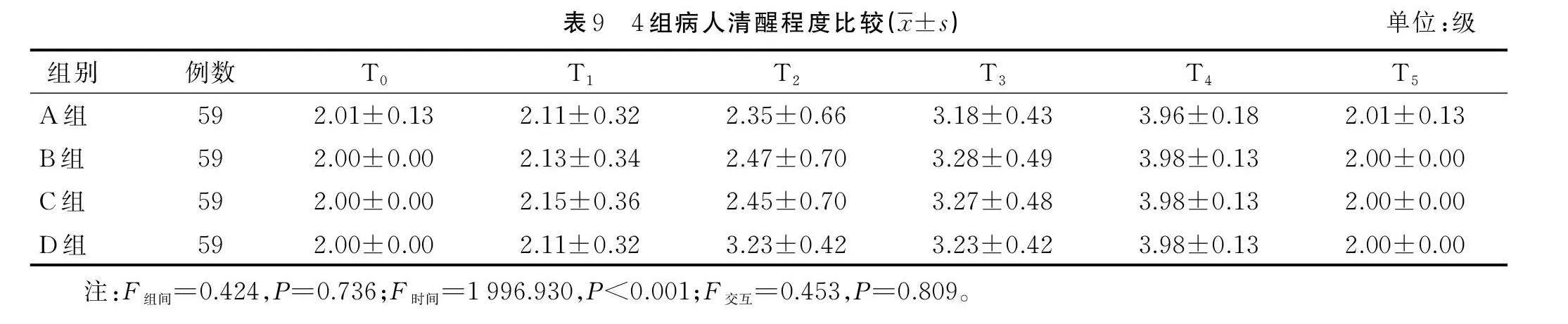
2.2.8 4组病人清醒程度比较
4组病人麻醉恢复期清醒程度比较,差异无统计学意义(Pgt;0.05)。详见表9。
3" 讨论
3.1 不同体位对腹腔镜胆囊切除术病人麻醉恢复期肺通气功能的影响
上腹部手术直接干扰肺力学,加上二氧化碳(CO2)的残留作用,易引起限制性通气障碍,以及膈神经反射抑制和膈肌功能障碍,影响肺通气功能[12]。本研究结果表明,B组、C组和D组病人在拔除喉罩1 h和2 h的FVC、FEV1和PEF均高于A组;各半卧位组在拔除喉罩2 h的FEV1/FVC高于A组。意味着半卧位可使病人获得更好的肺通气效果。仰卧时咽部直径缩小,使气道阻力增加;腹部压力增加,膈肌上移,引起横膈膜头侧移位,胸腔内血容量增加,使肺顺应性降低,不利于呼吸恢复[12]。半卧位通过减少横膈膜压力和肺不张来改善气体交换,增加肺容量、氧合和呼吸力学[13]。
3.2 不同体位对腹腔镜胆囊切除术病人麻醉恢复期呼吸肌功能的影响
麻醉恢复期因麻醉药、肌松药残留,病人存在呼吸疲劳和神经肌肉阻滞风险[17]。MIP和MEP作为呼吸机撤机和呼吸康复锻炼的指标,反映呼吸肌的综合收缩力量[18]。本研究结果表明,B组、C组和D组病人在拔除喉罩1 h和2 h的MIP和MEP高于A组。半卧位可以通过减少跨隔膜压和肺不张来改善气体交换[19]。当上身抬高一定的角度时,胸腔容积增大,膈肌位移度和腹肌松弛度增加,利于吸气肌和呼气肌做功,具有更好的呼吸力学效应[2]。各半卧位组间,C组在拔除喉罩2 h的MEP高于B组,D组在拔除喉罩2 h的MIP和MEP值高于B组,表明上身角度的变化增加了额外的呼吸力学效应。
3.3 不同体位对腹腔镜胆囊切除术病人麻醉恢复期呼吸道并发症的影响
镇静催眠药、阿片类药物、神经肌肉阻滞剂残留会损害呼吸模式和对缺氧和高碳酸的通气反应[20]。尽管使用了拮抗剂,仍有20%~30%的病人神经肌肉恢复不全,导致咽喉功能障碍和气道保护反射中断[21]。术后病人意识未清醒时,去枕平卧被认为是防止呕吐物误吸的重要体位。本研究中无病人发生反流误吸和呼吸遗忘,4组低氧血症和舌后坠发生率差别无统计学意义,表明麻醉恢复期半卧位虽然在预防呼吸道并发症方面并无优势,但并不会提高反流误吸和舌后坠风险。
3.4 不同体位对腹腔镜胆囊切除术病人麻醉恢复期舒适度的影响
基于自然照护的护理理念、优质护理和加速康复外科的发展,围术期护理既要满足病人基本照护需求,也要注重其舒适体验[22⁃23]。本研究结果表明,B组、C组和D组的舒适度总分以及生理、心理、社会和环境4个维度评分均高于A组,且以渐进性半卧位舒适度最佳。麻醉恢复早期,即使在没有枕头的情况下,床头角度的抬升改善了头颈部的过伸状态,病人舒适体验度更佳。这与既往研究结果[24]一致。麻醉恢复早期,低半卧位既不影响循环稳定,又能放松颈部和腰背部肌肉,缓解术中持续平卧的疲劳感。当病人生命体征趋于平稳,意识逐渐恢复,对舒适度的感知增加,缓慢增加半卧位高度有益于降低腹壁紧张度,放松受压部位,促进血液循环,提升舒适度[14]。渐进性半卧位给予病人适应角度,避免了一过性抬高给病人带来的不适。但半卧位也会增加骶尾部压力性损伤和血流动力学不稳定的风险,应注意病人血压变化。
3.5 现代医学模式下腹腔镜胆囊切除术后麻醉恢复期体位管理
舒适医疗和加速康复外科是优质护理的重要基础,腹腔镜胆囊切除术后拔除喉罩后病人意识逐渐恢复,对舒适度感知增加。术后既要提升麻醉恢复质量,又要照顾病人主观感受,改善围术期就医体验。微创手术和麻醉技术及药物的发展、精准麻醉的实施,可在满足麻醉效果的同时减少麻醉药量[4⁃5],术后不良事件少。对于插入喉罩控制气道的腹腔镜胆囊切除术病人,拔除喉罩后若生命体征平稳,即使意识未完全清楚,采取半卧位更利于呼吸和舒适度,而且既不导致呕吐物误吸、舌后坠,也不影响循环稳定。但本研究未纳入老年及麻醉恢复期呼吸系统并发症高危病人,尚不知该类病人在拔除喉罩后是否能给予半卧位。在临床工作中应根据手术类型及麻醉方式,结合病人术后实际情况,采取安全、舒适的体位。
3.6 研究的局限性
本研究为单中心研究,样本量相对不足。实施的是体位干预,因条件限制,无法实施盲法。本研究排除了老年及呼吸系统并发症高危病人,且只包括了腹腔镜胆囊切除术,尚不知该体位对其他手术的安全性、有效性如何,未来可纳入更多手术类型进行研究。本研究中病人均置入喉罩管控制麻醉,喉罩不进入气管,对病人呼吸系统影响较小。气管插管病人恢复相对慢,拔除气管插管后是否可以进行体位干预有待探究。
4" 小结
腹腔镜胆囊切除术后麻醉恢复期拔除喉罩后将病人安置在15°半卧位、30°半卧位、渐进性半卧位均利于病人肺通气和呼吸力学效应。其中30°半卧位和渐进性半卧位最利于呼吸肌做功,渐进性半卧位舒适度最佳。腹腔镜胆囊切除术后麻醉恢复期病人拔除喉罩以后,在呼吸和循环参数都稳定的情况下,渐进性抬高床头,既安全又舒适,可促进麻醉恢复,提升术后麻醉护理质量。
参考文献:
[1]" 李文龙,姚尚龙.麻醉学[M].4版.北京:人民卫生出版社,2020:170-171.
LI W L,YAO S L.Anesthesiology[M].4th edition,Beijing:People's Health Publishing House,2020:170-171.
[2]" KORNAS R L,OWYANG C G,SAKLES J C,et al.Evaluation and management of the physiologically difficult airway:consensus recommendations from society for airway management[J].Anesthesia and Analgesia,2021,132(2):395-405.
[3]" ROBERTSON N T,TURNER J M,KUMAR S.Pathophysiological changes associated with sleep disordered breathing and supine sleep position in pregnancy[J].Sleep Medicine Reviews,2019,46:1-8.
[4]" WANG G,LIU Z A,FENG Y M,et al.Monitoring the depth of anesthesia through the use of cerebral hemodynamic measurements based on sample entropy algorithm[J].IEEE Transactions on Bio-Medical Engineering,2020,67(3):807-816.
[5]" 高宇晨,王越夫,王剑辉,等.精准麻醉对心血管手术患者术后谵妄的影响[J].临床麻醉学杂志,2020,36(11):1082-1085.
GAO Y C,WANG Y F,WANG J H,et al.Effects of precision anesthesia on postoperative delirium in patients undergoing cardiovascular surgery[J].Journal of Clinical Anesthesiology,2020,36(11):1082-1085.
[6]" 中华人民共和国国家卫生和计划生育委员会.腹腔镜胆囊切除术日间手术临床路径[EB/OL].(2017-05-31)[2023-03-21].http://www.cma.org.cn/kjps/jsgf/.
National Health and Family Planning Commission of the People's Republic of China.Clinical pathway for laparoscopic cholecystectomy day surgery[EB/OL].(2017-05-31)[2023-03-21].http://www.cma.org.cn/kjps/jsgf/.
[7]" 中国研究型医院学会加速康复外科专业委员会,中国日间手术合作联盟.胆道外科日间手术规范化流程专家共识(2018版)[J].中华外科杂志,2018,56(5):321-327.
Accelerated Rehabilitation Surgery Professional Committee of China Research Hospital Association,China Day Surgery Cooperation Alliance.Expert consensus on standardized processes of ambulatory biliary surgery (2018 edition)[J].Chinese Journal of Surgery,2018,56(5):321-327.
[8]" 中华医学会外科学分会,中华医学会麻醉学分会.加速康复外科中国专家共识及路径管理指南(2018版)[J].中国实用外科杂志,2018,38(1):1-20.
Chinese Medical Association Surgery Branch,Chinese Medical Association Anesthesiology Branch.Expert consensus and path management guide for accelerated rehabilitation surgery in China (2018 edition)[J].Chinese Journal of Practical Surgery,2018,38(1):1-20.
[9]" 中华医学会麻醉学分会,成人日间手术加速康复外科麻醉管理专家共识工作小组.成人日间手术加速康复外科麻醉管理专家共识[J].协和医学杂志,2019,10(6):562-569.
Chinese Medical Association Anesthesiology Branch,Expert Consensus Working Group on Adult Day Surgery Accelerated Rehabilitation Surgical Anesthesia Management.Expert consensus on adult day surgery accelerated rehabilitation surgical anesthesia management[J].Journal of Peking Union Medical College,2019,10(6):562-569
[10]" HASSAN E A,BARAKA A A E.The effect of reverse trendelenburg position versus semi-recumbent position on respiratory parameters of obese critically ill patients:a randomised controlled trial[J].Journal of Clinical Nursing,2021,30(7/8):995-1002.
[11]" 汤斌铨,朱妍梦,邢现良,等.15°头高斜坡侧卧位气管拔管对肥胖患者全麻恢复期呼吸功能的影响[J].临床麻醉学杂志,2020,36(8):763-766.
TANG B Q,ZHU Y M,XING X L,et al.Effect of tracheal extubation in the lateral position of 15° head high slope on respiratory function in obese patients during general anesthesia recovery[J].Journal of Clinical Anesthesiology,2020,36(8):763-766.
[12]" MARTINEZ B P,SILVA J R,SILVA V S,et al.Influence of different body positions in vital capacity in patients on postoperative upper abdominal[J].Revista Brasileira De Anestesiologia,2015,65(3):217-221.
[13]" BINETTI A,MOSING M,SACKS M,et al.Impact of trendelenburg(head down) and reverse trendelenburg(head up) position on respiratory and cardiovascular function in anaesthetized horses[J].Veterinary Anaesthesia and Analgesia,2018,45(6):760-771.
[14]" 曹亚琴,王艳秋,杨燕飞.渐进性体位变换在甲状腺癌术后患者中的应用[J].齐鲁护理杂志,2021,27(8):155-157.
CAO Y Q,WANG Y Q,YANG Y F.Application of progressive posture change in postoperative patients with thyroid cancer[J].Journal of Qilu Nursing,2021,27(8):155-157.
[15]" KOLCABA K Y.Holistic comfort:operationalizing the construct as a nurse-sensitive outcome[J].ANS Advances in Nursing Science,1992,15(1):1-10.
[16]" 朱丽霞,高凤莉,罗虹辉,等.舒适状况量表的信效度测试研究[J].中国实用护理杂志,2006,22(13):57-59.
ZHU L X,GAO F L,LUO H H,et al.The study of testing the content validity and the internal consistency of general comfort questionnaire[J].Chinese Journal of Practical Nursing,2006,22(13):57-59.
[17]" LIU S K,CHEN G,YAN B,et al.Adverse respiratory events increase post-anesthesia care unit stay in China:a 2-year retrospective matched cohort study[J].Current Medical Science,2019,39(2):325-329.
[18]" PALKAR A,NARASIMHAN M,GREENBERG H,et al.Diaphragm excursion-time index:a new parameter using ultrasonography to predict extubation outcome[J].Chest,2018,153(5):1213-1220.
[19]" DE JONG A,VERZILLI D,JABER S.ARDS in obese patients:specificities and management[J].Critical Care,2019,23(1):74.
[20]" JOSHI G P.General anesthetic techniques for enhanced recovery after surgery:current controversies[J].Best Practice amp; Research Clinical Anaesthesiology,2021,35(4):531-541.
[21]" BOSE S,XU X L,EIKERMANN M.Does reversal of neuromuscular block with sugammadex reduce readmission rate after surgery?[J].British Journal of Anaesthesia,2019,122(3):294-298.
[22]" DRAEGER T B,GIBSON V R,FERNANDES G,et al.Enhanced recovery after thoracic surgery(ERATS)[J].Heart,Lung amp; Circulation,2021,30(8):1251-1255.
[23]" 李霞,张艳.应用快速康复外科理念提高病人手术后的舒适度[J].护理研究,2018,32(7):1154-1156.
LI X,ZHANG Y.Application of fast track surgery theory in theory on improving postoperative comfort level of surgery[J].Chinese Nursing Research,2018,32(7):1154-1156.
[24]" 宋丽萍.阶段性体位管理在颈椎管内肿瘤患者术后早期康复的应用研究[D].沈阳:中国医科大学,2021.
SONG L P.Application of stage posture management in early postoperative rehabilitation patients with cervical intraspinal tumors[D].Shenyang:China Medical University,2021.
(收稿日期:2023-06-14;修回日期:2024-07-12)
(本文编辑 曹妍)

