晕痛针联合前庭康复训练对持续性姿势-感知性头晕患者的影响
杜青 顾宝东 徐栋 王英超 赵晓慧南京中医药大学连云港附属医院脑病科,连云港 000;南京中医药大学连云港附属医院检验科,连云港 000
持续性姿势-感知性头晕(PPPD)是一种新定义的以非旋转性眩晕和/或不稳感为表现的慢性前庭功能障碍疾病[1]。主动或被动运动及复杂视觉刺激、直立姿势等均可导致该疾病症状加重,当下更多考虑的是一种长期存在的功能性疾病。目前,临床上多数采用5-羟色胺再摄取抑制剂类或五羟色胺去甲肾上腺素再摄取抑制剂类药物、心理治疗、前庭康复训练疗法(VRT)、认知行为治疗等。然而,相关药物会产生消化道症状、睡眠障碍、焦虑、抑郁、头痛、性功能减退等不良反应,甚至可能涉及严重的药物成瘾问题,从而导致不良反应大于治疗效果。基于对相关药物不良反应的担忧,更多患者愿意选择补充和替代医学进行干预治疗,故中西医结合治疗优势显现。中医针灸治疗该病在国内已有报道,但仍较为匮乏[2]。本研究分析晕痛针联合前庭康复训练对持续性姿势-感知性头晕患者疗效及对情感障碍的影响,以期为临床实践提供参考。
资料与方法
1.一般资料
选取2022年1月至2023年9月南京中医药大学连云港附属医院收治的90例持续性姿势-感知性头晕患者进行随机对照试验,依照随机数字表法将患者分为对照组和观察组,各45例。对照组男17例、女28例,年龄31~73(62.82±9.86)岁,合并症:高脂血症19例、2型糖尿病11例、高血压30例。观察组男12例、女33例,年龄38~79(62.64±9.40)岁,合并症:高脂血症17例、2型糖尿病10例、高血压34例。纳入标准:⑴西医诊断符合2017年巴拉尼协会提出的PPPD诊断标准[1];⑵中医符合《实用中医内科学》中眩晕病诊断标准[3];⑶年龄18~80岁;⑷患者及其家属知情且签署同意书;⑸临床资料完整。排除标准:⑴孕产妇女; ⑵合并严重心脑血管、肝、肾、造血系统等疾病者;⑶曾发生过严重的晕针情况;⑷不能准时复诊,或配合回访患者。两组患者一般资料比较,差异均无统计学意义(均P>0.05),具有可比性。
本研究经南京中医药大学连云港附属医院医学伦理委员会审批通过[伦理审批号:2022伦理审查(KY)-36]。
2.方法
两组患者入院后均不停用对相应基础病的常规药物治疗。⑴对照组予以前庭康复训练治疗,具体方法为:根据视觉、本体觉及前庭觉分别进行视觉追踪、扫视、头画圈、转头时注视、趾踵直线行走、原地转体、静态平衡训练、行走练习等[4],可以参考“眩晕小助手APP”。前几次由专职人员指导患者完成训练,掌握要领后,可在家中由家人陪同或自行完成,具体治疗应根据患者自身情况选择增加动作,循序渐进治疗,每日训练2次,训练时间为20 min/次,7 d为1个疗程,每个疗程的最后1 d休息。⑵观察组在前庭康复训练基础上加入晕痛针治疗。选取主穴位:四神针(百会前后左右旁开1.5寸)、双侧太阳穴、印堂穴。如气血虚者,加三阴交、足三里;肾虚者,加太溪、气海;痰浊者,加丰隆、中脘;肝郁者,加天柱、大椎;血瘀者,加血海、风池;肝阳上亢者,加太冲、内关。操作方法:使用75%乙醇溶液对针刺穴位皮肤表面消毒,选用0.25 mm×40.00 mm一次性针灸针进行针刺,采用平补平泻法,得气后留针30 min出针。主穴的具体操作方法:四神针针刺方向均指向百会穴,沿头皮平刺0.8~1寸;太阳穴需直刺0.8~1.0寸,此穴的针感非常重要,以向目上或眼内放散者为佳;印堂穴采用提捏穴位局部皮肤,沿皮从上垂直向下平刺达鼻根部位,进针0.3~0.5寸。其他辅穴可参照《针灸学》[5]常规操作。每日针刺1次,7 d为1个疗程,每个疗程的最后1 d休息。两组患者均治疗4个疗程。
3.观察指标
⑴评价治疗前及治疗28 d后患者眩晕症状严重程度,采用眩晕残障程度评定量表(DHI)[6]。该量表可以计算4个指标:DHI总分及躯体、情绪、功能3个指数,总分100分,评分越高说明患者眩晕程度越重。⑵临床疗效评价采用DHI指数判定,疗效指数=[(治疗前评分-治疗后评分)/治疗前评分]×100.0%,痊愈:疗效指数≥75%;显效:75%>疗效指数≥50%;好转:50%>疗效指数≥25%;无效:疗效指数<25%。⑶对两组患者治疗前及治疗28 d后焦虑、抑郁状态进行评分,采用汉密尔顿焦虑量表(HAMA)[7]、汉密尔顿抑郁量表(HAMD)[7],≥7分则可能存在焦虑、抑郁,得分越高表明患者焦虑、抑郁状态越严重;⑷两组患者治疗前及治疗28 d后睡眠质量采用匹兹堡睡眠质量指数(PSQI)[8]评分进行评价,总分21分,得分越高表示睡眠情况越差。⑸治疗期间不良反应:包括晕针、恶心呕吐、皮下淤血、肌肉疼痛等。
4.统计学分析
采用SPSS 26.0软件分析,符合正态分布的计量资料采用均数±标准差(±s)表示,组间比较采用独立样本t检验,计数资料采用例(%)表示,行χ2检验。以P<0.05为差异有统计学意义。
结果
1.两组患者治疗前后DHI总分、躯体、情绪、功能评分比较(表1)
表1 两组持续性姿势-感知性头晕患者治疗前及治疗28 d后的DHI总分、躯体、情绪、功能评分比较(分,±s)
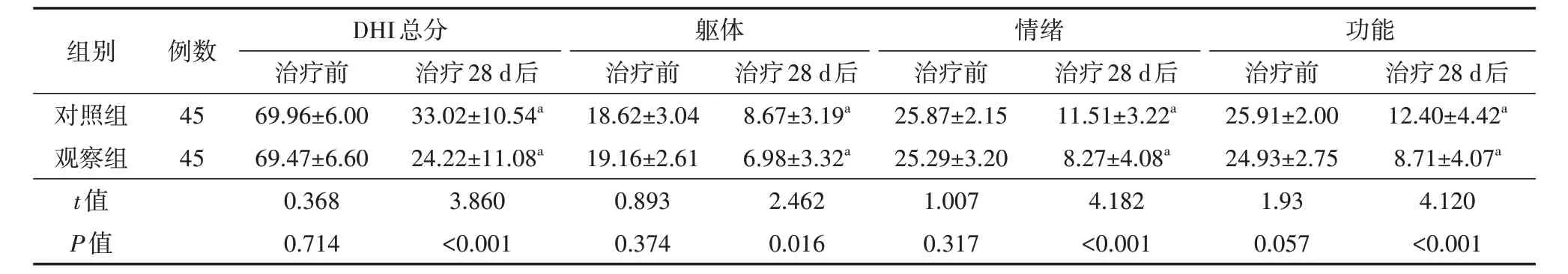
表1 两组持续性姿势-感知性头晕患者治疗前及治疗28 d后的DHI总分、躯体、情绪、功能评分比较(分,±s)
注:对照组采用前庭康复训练治疗,观察组在前庭康复训练基础上加入晕痛针治疗;DHI为眩晕残障程度评定量表;与同组治疗前比较,aP<0.05
组别例数DHI总分治疗前治疗28 d后躯体治疗前治疗28 d后情绪治疗前治疗28 d后功能治疗前治疗28 d后对照组观察组t值P值45 45 69.96±6.00 69.47±6.60 0.368 0.714 33.02±10.54a 24.22±11.08a 3.860<0.001 18.62±3.04 19.16±2.61 0.893 0.374 8.67±3.19a 6.98±3.32a 2.462 0.016 25.87±2.15 25.29±3.20 1.007 0.317 11.51±3.22a 8.27±4.08a 4.182<0.001 25.91±2.00 24.93±2.75 1.93 0.057 12.40±4.42a 8.71±4.07a 4.120<0.001
治疗前,两组患者DHI总分及躯体、情绪、功能评分比较,差异均无统计学意义(均P>0.05);治疗28 d后,两组患者DHI总分及躯体、情绪、功能评分均低于治疗前,且观察组均低于对照组,差异均有统计学意义(均P<0.05)。
2.两组患者临床疗效比较(表2)

表2 两组持续性姿势-感知性头晕患者临床疗效比较[例(%)]
两组患者临床疗效比较,差异有统计学意义(Z=2.873,P=0.005)。
3.两组患者治疗前后HAMA、HAMD及PSQI评分比较(表3)
表3 两组持续性姿势-感知性头晕患者治疗前及治疗28 d后的HAMA、HAMD及PSQI评分比较(分,±s)
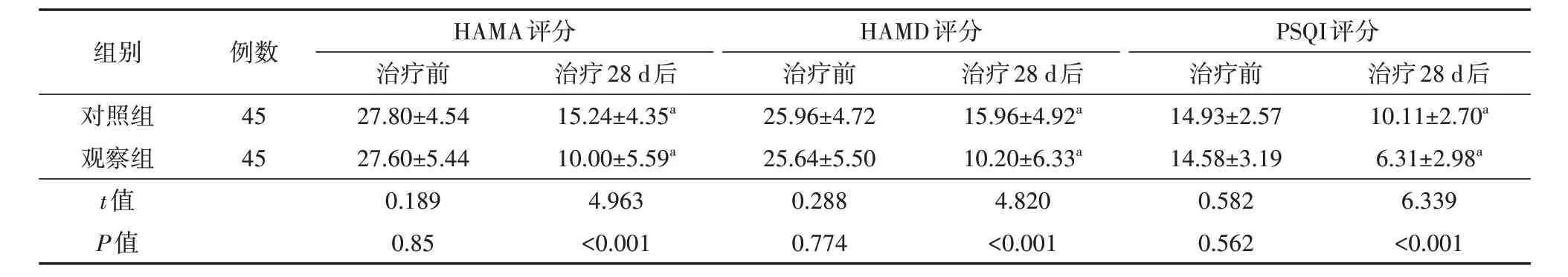
表3 两组持续性姿势-感知性头晕患者治疗前及治疗28 d后的HAMA、HAMD及PSQI评分比较(分,±s)
注:对照组采用前庭康复训练治疗,观察组在前庭康复训练基础上加入晕痛针治疗;HAMA为汉密尔顿焦虑量表,HAMD为汉密尔顿抑郁量表,PSQI为匹兹堡睡眠质量指数;与同组治疗前比较,aP<0.05
组别例数HAMA评分治疗前治疗28 d后HAMD评分治疗前治疗28 d后PSQI评分治疗前治疗28 d后对照组观察组t值P值45 45 27.80±4.54 27.60±5.44 0.189 0.85 15.24±4.35a 10.00±5.59a 4.963<0.001 25.96±4.72 25.64±5.50 0.288 0.774 15.96±4.92a 10.20±6.33a 4.820<0.001 14.93±2.57 14.58±3.19 0.582 0.562 10.11±2.70a 6.31±2.98a 6.339<0.001
治疗前,两组患者HAMA、HAMD及PSQI评分比较,差异均无统计学意义(均P>0.05);治疗28 d后,两组患者HAMA、HAMD及PSQI评分均低于治疗前,且观察组均低于对照组,差异均有统计学意义(均P<0.05)。
4.两组患者不良反应比较
观察组有2例针刺出血导致瘀斑、1例轻度晕针、1例恶心不适、1例颈部肌肉酸痛;对照组有2例恶心不适、2例颈部肌肉酸痛。观察组不良反应发生率为11.11%(5/45),与对照组的8.89%(4/45)比较,差异无统计学意义(χ2=0.137,P=0.711)。
讨论
目前尚无PPPD确定的流行性病学数据,主要通过慢性主观性头晕、恐惧性姿势性眩晕以及急性前庭疾病后慢性头晕患者的统计资料来估计其发病率[9]。国内研究发现PPPD患者多集中于41~60岁人群中,并以女性为多,内向型人格特征及神经质可能是PPPD的危险因素[10]。与健康人群相比,低内向型、高神经质性格及较为严重的焦虑更易体现在PPPD患者身上[11]。另外值得一提的是,PPPD在临床上与前庭性偏头痛(VM)存在共病问题,不仅在临床表现上,而且在发病机制上也有重叠[12]。PPPD发病过程中有可能出现VM症状,同样在VM发作后也可能出现PPPD的临床表现,这可能与相关的神经递质在PPPD和VM的病理生理过程中发挥一定作用[13-15]。而脑干听觉诱发电位检测有助于VM的早期临床诊断[16]。VRT作为一项以运动作为基础的康复训练计划,主要对前庭系统障碍导致头晕/眩晕的患者采取以运动训练为主的综合措施,使机体已受损的前庭功能得以修正,提升机体代偿能力,消除症状,避免复发[17-18]。随着VRT理论和实践的不断完善,业内重视程度越来越高,用于治疗前庭疾病,包括周围性和中枢性[19]。通过头、眼和躯体一系列运动促进前庭中枢代偿是VRT的核心理论,使凝视改善,平衡功能得以增强[20]。VRT的优势在于,操作简便、耗时短、患者可以自主练习,但要改善前庭功能却需要一定训练疗程。中医治疗头晕类疾病历史悠久,尤其是针灸方法能快速缓解头晕症状,提升患者治疗信心。
依据中医学理论,PPPD可归“眩晕”范畴,眩晕有“风眩”“头眩”“眩冒”等别称,可分为两种不同病证。眩者,即视物不清、旋转感,甚至眼前发黑;晕者,即头昏沉、倦怠、不稳感。两者可同时发展,也可仅出现某一种症状,而PPPD的核心症状更贴近后者。早在《黄帝内经》中就有对眩晕的记载。追溯《素问》,对其致病脏腑的描述:“诸风掉眩,皆属于肝”;《灵枢》中记载:“上气不足,脑为之不满,耳为之苦鸣,头为之苦倾,目为之眩”是对其具体症状的描述。中药汤剂在治疗“眩晕”方面有诸多经典方剂,但出于辨证问题,很难固定方剂,从而难以实现标准化治疗。针灸历史早于汤药,在治疗“眩晕”疾病上积累了丰富经验,在先人的传承基础上后人不断发扬创新,精简穴位,在治疗“眩晕”方面可达立竿见影之效。《通玄指要赋》提及“头晕目眩,首觅于风池,其次为百会”,阐述治疗眩晕可针刺风池穴、百会穴。头部取穴可起到安定神志、解郁调神的作用,且取穴范围包含小脑所对应平衡区,可以针对纠正前庭功能障碍、共济失调而达到改善头晕的目的[21]。谭璐璐等[22]采用小醒脑针刺法联合度洛西汀治疗PPPD,可以调和肝胆和气血,通过针刺作用于“神”,提神醒脑,达到治疗PPPD的目的。金婧[23]采用依托大脑皮层功能定位理论创立的方氏头针结合VRT治疗PPPD,可缓解患者头晕症状,改善患者生活质量、睡眠效率、认知程度等诸多问题。由此可见,头部取穴是治疗PPPD的关键点。
晕痛针为靳瑞教授所创的一种独特针刺疗法,收纳在柴铁劬所编著的《靳三针临症配穴法》[24]一书中。其取穴之精且常能针到病除,它既代表岭南针灸学派,也是一种成功的临床针灸模式,以晕痛针为主穴,在临床治疗头晕类疾病疗效极佳[25]。晕痛针选取穴位为四神针、双侧太阳穴及印堂穴,其中四神针以百会为中心取穴,在百会前后左右旁开1.5寸,脑部的投影区较四神聪范围更广,针刺疗效更强,具有提神醒脑、提升阳气、升清降浊之功效,是治疗眩晕头痛的要穴[26-27]。而四神针行针方向是关键,四根针均向百会穴方向平刺,刺激能较集中,相当于强化刺激百会穴。虽然取穴为四神针,实则强化百会穴。也有研究采用火针点刺百会穴治疗慢性主观性眩晕,取百会压灸治疗颈椎疾病,这些方式均有强化百会穴而达到良好临床疗效的目的[28-29]。印堂为经外奇穴,首见《黄帝内经》:“厥者,眉间也”,当时有定位而无穴名。正式确立印堂穴的名称及功效出自《扁鹊神应针灸玉龙经》,书中描述:“印堂,在两眉间宛宛中。”并有“头风呕吐眼昏花,穴在神庭刺不差,子女惊风皆可治,印堂刺入艾来加”的记载。现代印堂穴的主治病症远广于古代,尤其是在神志病、情志病方面,如失眠、抑郁症、焦虑症、精神分裂症、神经衰落等,而PPPD又多伴有情感障碍、睡眠紊乱。通调督脉和调神为印堂穴两个重要的中医机理[30]。针刺印堂穴是通过调节脑中元神,而对全身的神起到调节作用。《律书》言:“神使气,气就形”,调神所以能固形,则能形与神俱。太阳穴也属经外奇穴,《银海精微》曰:“太阳穴,在外眦五分是”,位于足少阳经与手少阳经相交处,具有开窍醒脑、清利头目等功效。以上穴位合用,可达升清降浊、开窍醒神、益髓止晕作用。临床治疗PPPD患者采用以上三穴操作可取良效,而在血虚、肾虚、痰浊、肝郁、血瘀、肝阳上亢等证型时配用相应辅助穴位,可更好改善其兼症,如头痛、腰酸、身重、面赤、心烦等。
本研究中,两组患者治疗后DHI总分、躯体、情绪、功能、HAMA、HAMD、PSQI评分均低于治疗前,且观察组均低于对照组,疗效优于对照组(均P<0.05)。晕痛针治疗PPPD,能在较短时间内改善头晕症状及社会适应能力,从而提高患者对治疗的信心,建立良好医患关系,保证治疗完整度[24,31]。基于以上针刺治疗可能存在即时疗效的考虑,故联合VRT治疗。VRT优势在于患者学会后可在家自行操作,在有一定依从性的前提下能使患者更好完成VRT治疗。此外,两组患者不良反应发生率相当,因为针刺部位为头部,而头皮部位毛细血管丰富,故易导致针刺后出血,甚至因拔针后按压不规范、按压时间不足等导致头皮血肿事件发生,所以对施针者有较高要求。进行前庭康复训练时,医生应明确告诉患者在训练时可能会发生不良反应或特殊情况,如眩晕、呕吐、肌肉酸痛等,但是坚持训练一段时间后症状会逐渐减轻,并且PPPD临床症状也获得改善,让患者身心处于放松状态[32]。
综上所述,对于PPPD患者在常规VRT治疗的同时配合晕痛针治疗,可有效减轻患者头晕症状,同时改善患者情感及睡眠障碍,提高患者生活质量。该法安全可靠,值得临床推广。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明杜青:设计试验方案,实施研究,撰写论文;顾宝东:统计分析;徐栋、王英超:收集病案,采集相关数据,随访工作;赵晓慧:分析/解释数据,对文章的知识内容作批评性审阅,支持性贡献

