转移性骨肿瘤的放射性核素骨扫描与MRI诊断特征分析
路 平
(山东省济南市平阴县中医医院放射科,山东 济南 250400)
随着人口的老龄化,当前恶性肿瘤在国内外的发病率越来越高,很多肿瘤可发展转移。转移性骨肿瘤多发生于肿瘤的中晚期,多发生于患者的脊柱部位。转移性骨肿瘤可造成患者脊柱疼痛、四肢乏力、放射痛,严重情况下可导致患者截瘫[1]。同时转移性骨肿瘤的病理类型复杂多样,缺少特异性的影像学征象,导致有较大的难度来诊断,容易出现漏诊与误诊情况[2]。放射性核素骨显像是的作用原理是利用放射性核素来进行标记,亲骨性的放射性核素的化合物进去人体后会在骨骼处聚集,然后通过中介介质使骨骼显像。正电子发射计算机断层扫描(PET/CT)是放射性核素骨扫描的重要方法之一,优点是定位准确,价格较低,诊断的敏感度较高,可了解骨骼整体状况,也可了解体内放射性核素情况[3]。核磁共振成像(MRI)检查具有组织分辨率高、无辐射等特点,能较好观察骨质破坏与软组织肿块状况[4-5]。本研究具体探讨与分析了转移性骨肿瘤的放射性核素骨扫描与MRI诊断特征用。现报告如下。
1 临床资料
1.1 研究对象
选取2019年2月—2022年5月于山东省济南市平阴县中医医院收治的68例恶性肿瘤患者作为研究对象,确诊转移性骨肿瘤的18例患者作为转移组,确诊其他恶性肿瘤的50例患者作为非转移组。
(1)纳入标准:经病理学证实为恶性肿瘤;患者年龄40~75岁;在检查期间未发生死亡;患者自愿参与本次课题研究;临床资料完整。(2)排除标准:处于怀孕或者哺乳期的女性;存在骨转移性肿瘤外的其他骨性疾病患者;合并凝血功能障碍或免疫功能障碍者。
1.2 放射性核素骨扫描检查
所有患者都给予放射性核素骨扫描检查,西门子公司生产的PET/CT(Symbia T16型)设备,显像剂为99Tcm-亚甲基二磷酸盐,剂量为740~1110 MBq。扫描参数:准直为0.625 mm,管电压120 kV,管电流200 mA,旋转时间0.5 s,层厚5 mm,层间隔5 mm,距阵512×512。经肘静脉注射99m锝-亚甲基二磷酸盐,注射流率3.0~3.5 mL/s,以脊柱为中心,行全身骨显像及局部放射性核素骨扫描显像。
1.3 MRI检查
采用美国Philips achieva 3.0T TX 超导磁共振扫描仪,配有脊柱表面线圈,根据扫描部位选择不同的线圈,均作脊柱及相邻椎体扫描。扫描参数:矩阵256×256,层厚3~4 mm,层间距0~1 mm。矢状位FOV 300 mm,FSE T2WI(TR 4500 ms,TE 120 ms),SE T1WI(TR 550 ms,TE12 ms);轴位FOV 200~300 mm,FSE T2WI(TR 4500 ms,TE 120 ms)。增强扫描采用钆喷酸葡胺,以0.2 mmoL/kg肘静脉注射,经肘静脉(2.0 mL/s)注射20 s 后行矢状位(TR 550 ms,TE 12 ms)、抑脂轴位(TR 650 ms,TE 12 ms)、冠状位(TR 550 ms,TE 12 ms)成像,扫描范围、扫描层厚和层间距与常规平扫一致。
1.4 评价指标
(1)观察与记录所有患者的一般资料,包括年龄、体质指数、性别、血压等。(2)记录与分析所有患者的核磁共振成像特点,包括软组织肿块、压迫椎管、瘤周水肿带等。(3)记录与测定放射性核素骨扫描的SPECT/CT标准摄取值(SUV),其中Max就是最大值,Ave是平均值。(4)所有患者都给予病理检查,以病理检查为金标准,判断放射性核素骨扫描和MRI对转移性骨肿瘤的诊断情况,所有影像学数据由2位高年资的影像学医师(主任医师,10年及以上工作经验)进行盲法阅片与分析,发现局部骨组织出现溶骨性、成骨性破坏或骨组织核素异常浓聚、稀疏或缺损即可诊断为转移性骨肿瘤。
1.5 统计学分析
采用SPSS 22.0统计学软件进行数据分析,计量资料如SUVmax等以(±s)表示,组间比较采用t检验;计数资料如转移性骨肿瘤占比等以(n,%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组转移性骨肿瘤发生情况
在68例恶性肿瘤患者中,发生转移性骨肿瘤18例,占比26.5%。
2.2 2组一般资料对比
2组的年龄、体质指数、肿瘤类型、性别、血压等一般资料对比,组间差异无统计学意义(P>0.05),具有可比性。见表1。
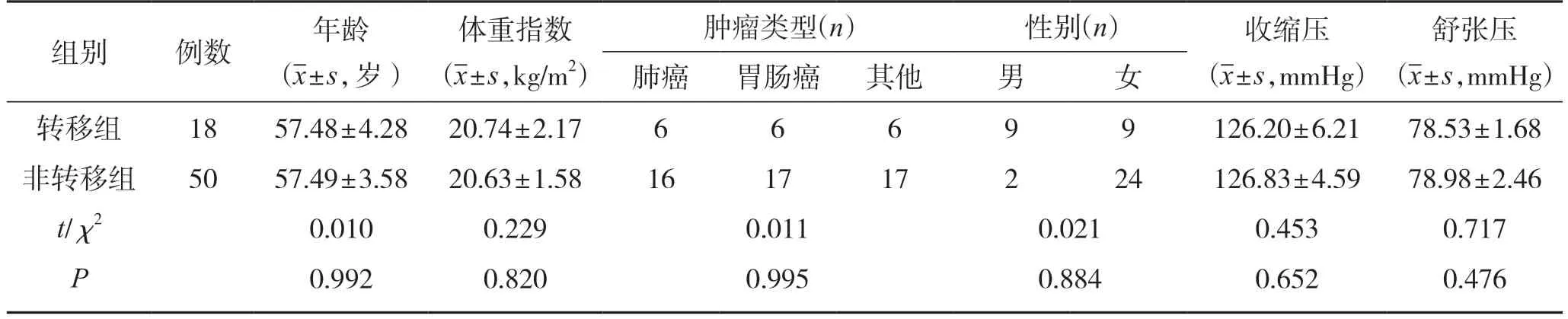
表1 2组一般资料对比
2.3 2组MRI成像特征对比
转移组核磁共振成像的软组织肿块、压迫椎管、瘤周水肿带等占比为77.8%、72.2%、66.7%,明显高于非转移组的34.0%、44.0%、36.0%,组间差异有统计学意义(P<0.05)。见表2。
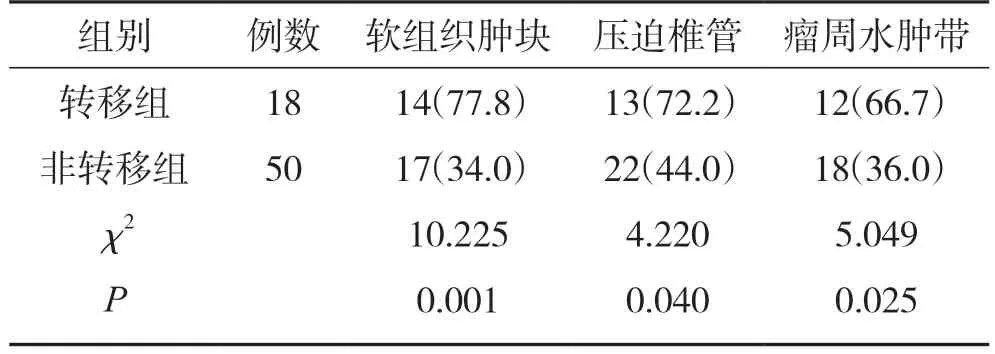
表2 2组MRI成像特征对比(n,%)
2.4 2组放射性核素骨扫描参数对比
转移组放射性核素骨扫描的SUVmax与SUVave均高于非转移组,组间差异有统计学意义(P<0.05)。见表3。
表3 2组放射性核素骨扫描参数对比(±s)

表3 2组放射性核素骨扫描参数对比(±s)
组别例数SUVmaxSUVave转移组187.32±0.456.52±0.47非转移组503.93±0.512.76±0.56 t 24.90325.413 P 0.0000.000
2.5 2组诊断价值比较
在68例患者中,放射性核素骨扫描诊断为转移性骨肿瘤22例,MRI诊断为转移性骨肿瘤19例,转移性骨肿瘤的放射性核素骨扫描与MRI诊断的敏感度分别为81.8.%、94.8%,特异度分别为94.3%、98.0%,MRI诊断的敏感度高于放射性核素骨扫描诊断,差异有统计学意义(P<0.05),特异度高于放射性核素骨扫描诊断,但差异无统计学意义(P>0.05)。见表4。
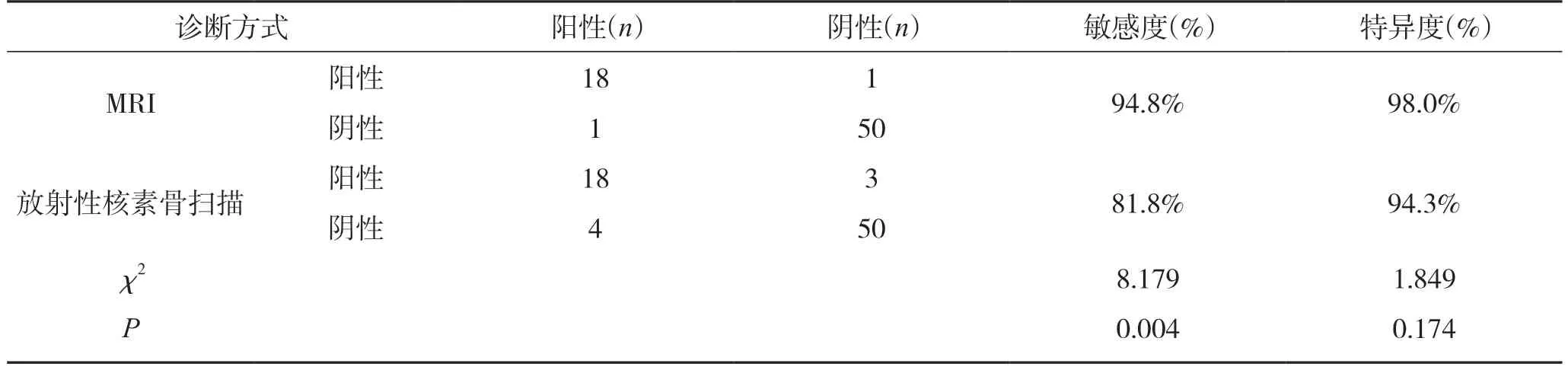
表4 2组诊断价值比较
3 讨论
当前恶性肿瘤在国内外的发生率逐年增加,也使得转移性骨肿瘤的发生率显著增加。大约30.0%左右的恶性肿瘤会发生骨转移,转移性骨肿瘤好发年龄为55岁左右,男性略多见,转移性骨肿瘤是指原发于身体其他部位的恶性肿瘤通过相关途径转移至骨内继续生长所形成子肿瘤[6]。本研究显示在68例恶性肿瘤患者中,确诊转移性骨肿瘤的18例患者作为转移组,占比26.5%;转移组的年龄、体质指数、肿瘤类型、性别、血压等与非转移组对比无明显差异(P>0.05)。转移性骨肿瘤可导致骨相关事件的发生,包括骨痛、神经根压迫、脊柱坍塌、高钙血症、病理性骨折等,严重降低患者的生存时间,缩短患者的生存时间[7]。有研究显示,骨转移的存在是影响肿瘤患者的一个主要预后因素,故尽早地发现转移性骨肿瘤具有重要价值[8]。诊断骨转移的金标准是病理学诊断,但是诊断时间比较长,且对于患者有一定的创伤。而血清骨代谢指标检测虽然比较方便,但是检测的准确性不佳。在影像学检查中,由于脊柱结构复杂,X 线平片诊断转移性骨肿瘤不能提供太多诊断信息。CT具有更高的分辨率,可以发现轻微的骨质破坏,但是单纯使用的效果不佳[9-10]。应用CT技术与PET/CT进行融合形成放射性核素骨扫描,可有效展示骨骼的血流分布和功能代谢情况,也可扩大骨显像的适应证,在疾病的早期诊断中具有重要价值。本研究显示转移组放射性核素骨扫描的SUVmax与SUVave值都显著高于非转移组(P<0.05),表明转移性骨肿瘤患者的放射性核素骨扫描标准摄取值显著增加。从机制上分析,转移性骨肿瘤可一次性的显示全身骨骼代谢及解剖结构,恶性肿瘤部位伴随有骨组织局部血流量增加、成骨细胞功能增强、骨盐代谢旺盛,可聚集相对多的显像剂,可增加SUVmax与SUVave值[11]。
转移性骨肿瘤的临床及影像学缺乏特征性,因此需要加强诊断,并且尽早的明确诊断也对于治疗和预后均具有重要的作用[12]。本研究显示转移组核磁共振成像的软组织肿块、压迫椎管、瘤周水肿带等占比为77.8%、72.2%、66.7%,明显高于非转移组的34.0%、44.0%、36.0%(P<0.05),表明转移性骨肿瘤患者的核磁共振成像多伴随有软组织肿块、压迫椎管、瘤周水肿。从机制上分析,核磁共振成像的软组织分辨率比较高,也有无辐射损害等优点,可清晰显示瘤体与周围组织器官、判断与血管的关系[13]。
转移性骨肿瘤在发病早期的临床表现为轻微,局部症状不显著。随着病情的发生,可表现为脊柱疼痛、肌力下降、肌肉萎缩等。放射性核素骨扫描具有定位准确、价格便宜、灵敏度高等优点,可以显示骨组织能量代谢变化,可以清晰显示骨转移瘤部位的形态信息,能够发现椎体肿瘤以外其他部位同时存在的肿瘤[14]。转移性骨肿瘤在核磁共振成像中可表现为椎骨骨质破坏区,T1WI上可呈现高信号,T2WI为稍高的混杂信号。骨皮质突破者可见低信号的骨皮质局部中断,表现为混杂信号[15-16]。本研究显示在68例患者中,放射性核素骨扫描诊断为转移性骨肿瘤22例,核磁共振成像诊断为转移性骨肿瘤19例,转移性骨肿瘤的放射性核素骨扫描与核磁共振成像诊断的敏感性分别为94.4%、100.0%,特异性分别为90.0%、98.0%,核磁共振成像诊断的敏感性与特异性均高于放射性核素骨扫描,差异无统计学意义(P>0.05),也表明放射性核素骨扫描与核磁共振成像等都在转移性骨肿瘤的诊断中扮演着重要角色,在临床上可联合使用。本研究由于人力问题与伦理问题,患者数量比较少,没有判定非肿瘤患者的征象特征,一般资料分析指标比较少,将在后续研究中深入分析。
综上所述,放射性核素骨扫描与核磁共振成像均可了解转移性骨肿瘤患者的病变信息与病理特征,MRI诊断的敏感性与特异性相对更高,有一定的临床应用价值。

