多参数MRI与实时组织超声弹性成像在乳腺肿瘤中的诊断价值
李晓阳, 张 芹, 曹真真, 刘 波
(泰安市立医院医学影像科, 山东 泰安 271000)
乳腺肿瘤为女性群体常见疾病,其发病率及病死率可占世界的12.2%及9.6%,且近年来其发病率持续增高,对患者生命健康及生存质量威胁极大[1]。同时,早期确诊乳腺肿瘤良恶性质对指导临床实施针对性治疗、保证疾病良好转归具有重要意义,故如何对乳腺肿瘤进行明确的鉴别诊断仍是研究热点[2]。研究发现,不同性质的乳腺肿瘤代谢过程、生长方式等不同,即恶性肿瘤代谢旺盛、生长迅速,需大量血流供给病灶细胞生长,为超声的鉴别诊断提供了理论基础[3]。常规超声可借助不同组织间存在声阻抗差成像,实现乳腺肿瘤的早期诊断,但难以精准鉴别肿瘤性质,而实时组织超声弹性成像(Real time tissue ultrasound elastography,RTE)评分可利用乳腺肿瘤彩色编码成像、软硬度鉴别病灶良恶性质[4]。此外,相较于超声检查,磁共振(Magnetic resonance imaging,MRI)具备多序列、多角度、多平面特征,在乳腺肿瘤鉴别诊断中较常用,而多参数MRI则是新型检查措施,可明确医学图像中肉眼难以评估的定量影像特征,为疾病的良恶性质评估等提供参考依据[5]。目前,临床关于多参数MRI与RTE评分的临床应用已得到相关研究证实,但关于多参数MR联合RTE评分检查(联合检查)诊断的价值尚无定论。基于此,本研究选取泰安市立医院乳腺良恶性肿瘤患者各69例进行临床研究,旨在明确多参数MRI检查、RTE评分检查与联合检查在疾病诊断评估中的价值。现报道如下。
1 资料与方法
1.1 一般资料回顾性选取2021年10月-2023年5月泰安市立医院收治的乳腺恶性及良性肿瘤患者各169例的临床资料设为恶性组、良性组。恶性组年龄38~61岁,平均(49.38±7.09)岁;体重指数17.4~26.7 kg/m2,平均(22.05±2.19)kg/m2;淋巴结转移情况:转移81例,无转移88例;疾病分期:Ⅰ~Ⅱ期83例,Ⅲ~Ⅳ期86例。良性组年龄36~63岁,平均(48.67±7.37)岁;体重指数17.2~27.3 kg/m2,平均(21.82±2.32)kg/m2。纳入标准:(1)恶性组符合乳腺癌诊断标准[6];(2)经病理检查确诊;(3)纳入研究前采取免疫抑制剂、放化疗等治疗者;(4)临床资料完整;(5)知情同意本研究。排除标准:(1)合并其他良恶性肿瘤者;(2)哺乳期、妊娠期女性;(3)肾肝等脏器存在器质性病变者;(4)存在精神系统疾病者;(5)凝血功能存在异常者;(6)既往接受假乳手术者;(7)检查前接受穿刺及手术者。两组年龄、体重指数等基线资料均衡可比(P>0.05)。本研究经医院医学伦理委员会审批通过(伦理批号:20210522)。
1.2 多参数MRI检查选取德国Siemens Skyra 3.0 T扫描仪及乳腺8通道专用线控线圈,(1)MRI常规扫描序列与参数设定,①轴位T1WI:层间距为0.4 mm,层厚为2 mm,TE为1.6 ms,TR为4.57 ms;②轴位T2WI:层间距为0.3 mm,层厚为4 mm,TE为69 ms,TR为3 200 ms;③轴位T2FS:层间距为0.8 mm,层厚为2 mm,TE为73 ms,TR为3 720 ms;④轴位T1FS:层间距为0 mm,层厚为2 mm,TE为1.6 ms,TR为4.57 ms;(2)轴位体素内不相干运动(IVIM):FOV为360 mm×360 mm,层间距为1 mm, 层厚为5 mm, TE为80 ms, TR为6 000 ms,多b值设定0、 50、 100、 150、 200、 400、 600、 800、1 000、1 200、1 500及2 000(s/mm2),设定激励次数1~4;(3)轴位扩散峰度成像(DKI):FOV为360 mm×360 mm,层间距为1 mm,层厚为5 mm,TE为97 ms, TR为6 000 ms, b值设定0、 1 000及2 000(s/mm2),设定激励次数1~2;(4)动态增强磁共振(DCE-MRI):①T1mapping多翻转角扫描参数设定:FOV为330 mm×330 mm,层间距为0.7 mm,层厚为3.5 mm,TE为1.39 ms,TR为4.09 ms,翻转角为2°及15°,设定激励次数1;②动态增强扫描参数设定:FOV为330 mm×330 mm,层间距为0.7 mm,层厚为3.5 mm,TE为1.77 ms, TR为5.08 ms, 翻转角为15°, 通过肘正中静脉以3 mL/s速率注入0.2 mmol/kg造影剂,随后经肘静脉通过相同速率注入生理盐水20 mL;通过MITK软件与DKE处理后获取DKI参数[平均扩散率(Mean diffusivity,MD)、平均扩散峰度值(Average diffusion kurtosis value,MK)]、IVIM参数[灌注分数(Perfusion fraction,f)、扩散系数(Diffusion coefficient,D)],并将DCE-MRI图像导至Siemens TISSUE 4D软件,获取DCE-MRI参数[容积转运参数(Volume transfer parameters,Ktrans)、速率常数(Rate constant,Kep)、血管外细胞外容积分数(Extracellular volume fraction of blood vessels,Ve)]。
1.3 RTE检查与评估标准选取美国通用公司LOGIQE9型彩色多普勒超声诊断仪,探头频率设定为8~15 MHz。患者取仰卧位,显露检查部位,以乳头为中心呈放射状实施序贯扫描,观察乳腺病灶,探查腋窝淋巴结,明确病灶内血流信号形态与分布情况。评估标准:病变区整体呈绿色,受压后出现明显变形为1分;病变区绿、蓝相间,主要为绿色,且部分扭曲变形为2分;病变区主要呈蓝色,周边部分存在绿色,且病灶受压后不变形,病变边缘扭曲变形为3分;病变区整体呈蓝色,无明显变形为4分;病变整体呈蓝色,且蓝色超出二维病灶范围,病变区与周边未见形变为5分;1~3分评估为良性,4~5分评估为恶性。
1.4 观察指标(1)恶性组与良性组多参数MRI及RTE评分检查参数。(2)多参数MRI、RTE检查和联合检查对乳腺肿瘤的鉴别诊断效能。(3)恶性组不同病理特征(淋巴结转移情况、疾病分期)患者多参数MRI与RTE检查参数。(4)多参数MRI与RTE检查参数与乳腺癌病理特征(淋巴结转移情况、疾病分期)的关联性。
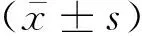
2 结果
2.1 恶性组与良性组多参数MRI、RTE检查参数比较恶性组MD、D低于良性组,MK、f、Ktrans、Kep、Ve、RTE评分高于良性组,差异有统计学意义(P<0.05)。见表1。
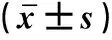
表1 恶性组与良性组多参数MRI、RTE检查参数比较
2.2 多参数MRI与RTE检查对乳腺肿瘤的鉴别诊断效能比较联合检查对乳腺癌的诊断敏感度、准确度(97.04%、 95.56%)高于多参数MRI(84.02%、89.35%)与RTE(82.25%、88.76%)单独检查,差异有统计学意义(P<0.05);联合检查特异度(94.08%)与多参数MRI(94.67%)、RTE(95.27%)比较,差异均无统计学意义(P>0.05)。见表2。

表2 多参数MRI与RTE检查对乳腺肿瘤的鉴别诊断效能比较/%
2.3 恶性组不同病理特征者多参数MRI与RTE检查参数比较淋巴结转移、Ⅲ~Ⅳ期乳腺癌患者MD、D低于无淋巴结转移、Ⅰ~Ⅱ期患者,MK、f、Ktrans、Kep、Ve、RTE高于无淋巴结转移、Ⅰ~Ⅱ期患者,差异有统计学意义(P<0.05)。见表3。
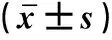
表3 恶性组不同病理特征患者多参数MRI与RTE检查参数比较
MD、D与乳腺癌淋巴结转移、疾病分期呈负相关,MK、f、Ktrans、Kep、Ve、RTE与乳腺癌淋巴结转移、疾病分期呈正相关(P<0.05)。见表4。
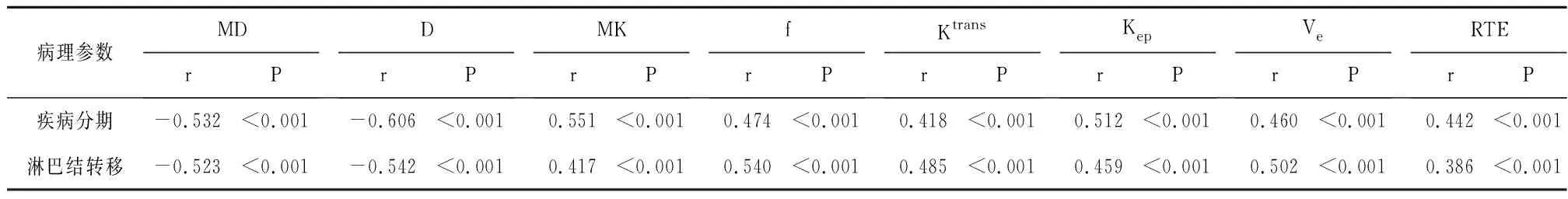
表4 多参数MRI与RTE检查参数与乳腺癌病理特征关联性分析
3 讨论
乳腺癌为女性群体多发恶性肿瘤,早期乳腺癌5年生存率约为90%,晚期患者5年生存率则不足20%,因此早期明确乳腺肿瘤良恶性质具有重要意义[7]。超声为乳腺肿瘤常用检查方式,具备适用范围广、检查费用低、图像分辨率高等优势,但常规超声易造成漏诊或误诊[8]。RTE是参照不同组织弹性系数与组织学构成不同,利用组织物理学特征明确组织软硬程度,客观反映肿块弹性程度[9]。研究指出,RTE检查可有效明确病变内部硬度,通过对病变软硬程度的评估明确病变性质[10]。RTE图像主要采取改良5分法作为诊断标准,但易受乳腺彩超弹性图像复杂性及操作者主观认知等因素影响,影响诊断敏感度与准确度[11]。MRI具有良好空间与软组织分辨率,多参数MRI则是综合IVIM、DKI、DCE-MRI技术,可反映病灶缺氧、新陈代谢、扩散等状况,可对肿瘤整体形态予以定量、无创评估,并能明确肿瘤发展过程、治疗反应等,因此在乳腺肿瘤诊断评估中也具有重要作用[12]。有研究指出,多参数MRI可评估机体组织、基因和细胞水平的改变情况[13];在前列腺癌、宫颈癌及乳腺癌等疾病的表型分型、预后评估、治疗方案的制定方面发挥了重要作用[14]。但MRI检查单独应用也存在一定的局限性,如相关检查结果可受操作者技术等因素影响,且患者自身因素也会影响图像信号,进而影响诊断结果。
本研究结果显示,恶性组与良性组相关检查参数差异有统计学意义,且联合检查的敏感度、准确度优于单独检查。提示,多参数MRI与RTE检查均在乳腺肿瘤的鉴别诊断评估中具有一定应用价值,可通过相关参数对疾病的良恶性质予以鉴别诊断,而联合两种技术实施综合诊断,可进一步提升诊断敏感度与准确度,最大程度降低漏诊及误诊风险,避免延误患者最佳干预时机。研究指出,RTE主要借助病灶组织软硬程度予以诊断评估,肿瘤病灶组织主要为坚硬的病变组织,且多粘连于周边组织,导致其弹性降低,活动性减小,硬度进一步增加,表现为RTE评分增高[15]。癌组织细胞较密集,水分子扩散受限,致使MD、D降低;肿瘤病灶组织血管较密集,微循环灌注增多,可导致f增高;病灶扩散不均质性、微观结构复杂性及受限程度导致MK增高,且微结构越复杂的病变MK增高越明显[16]。此外,有研究发现,相较于正常组织,恶性肿瘤组织对营养与氧气供给、代谢废物清除能力要求更高,故肿瘤需具备更丰富的新生血管[17]。Ktrans和肿瘤病灶从血液内吸收造影剂比例关系密切,Ve为血管外细胞外间隙渗透至血浆内的部分体积,Kep为造影剂自肿瘤运输至血液的比例,乳腺癌病灶血管壁通透性较高可致使Ktrans增高,血管壁通透性异常则会造成Kep增高,间质细胞水肿与瘤周水肿则会导致Ve增高[18]。
本研究结果显示,不同淋巴结转移和临床分期患者相关检查参数差异有统计学意义。证实多参数MRI与RTE检查在乳腺癌病理特征评估中具有重要作用,其可明确患者病情状况,指导临床进行针对性治疗。原因主要是随着乳腺癌的病理进展,病灶组织的弹性、硬度和微循环状况均发生改变,导致不同病理特征者MD、D、MK、f、Ktrans、Kep、Ve等参数与RTE检查参数间出现差异。
综上所述,多参数MRI与RTE单一检查均可诊断乳腺肿瘤良恶性,但二者联合检查可进一步提升诊断准确性,同时评估疾病病理特征,为疾病干预方案的制定提供参考依据。

