2022年某院病原菌耐药性分析
李芹芹 侯盼飞 祝丽晶


【摘要】 目的 了解乳山市中医院临床分离病原菌分布情况及耐药特点,为临床合理用药提供理论依据。方法 回顾性调查2022年1—12月乳山市中医院各临床科室送检标本病原菌检出情况和耐药情况。结果 从送检的4 423份标本中共分离出病原菌1 369株,阳性率为31.0%;菌株的标本来源主要为痰液(41.3%),其次为血液(24.5%)、脓液(14.7%)和尿液(12.1%)。分离的病原菌中,革兰阳性菌以金黄色葡萄球菌、表皮葡萄球菌和肠球菌为主,对阿莫西林/克拉维酸钾(53.5%)、苯唑西林(52.9%)、头孢曲松(52.5%)、氨苄西林/舒巴坦(51.8%)耐药率较高;革兰阴性菌以大肠埃希菌、肺炎克雷伯菌、阴沟肠杆菌、铜绿假单胞菌为主,对环丙沙星(53.7%)耐药率最高,其次为左氧氟沙星(43.5%)和哌拉西林(42.0%)。结论 乳山市中医院病原菌耐药现状不容乐观;应加强临床抗菌药物管理和细菌耐药性监测,减少耐药菌株的产生及扩散。
【关键词】 耐药性监测;病原菌;抗菌药物
文章编号:1672-1721(2024)04-0007-03 文献标志码:A 中国图书分类号:R446.5
随着抗菌药物在临床应用不断增加,细菌耐药性日益严重。细菌耐药性监测对指导临床抗菌药物的合理应用、遏制耐药菌株的播散流行具有重要意义[1-2]。不同地区细菌的临床分布和耐药情况存在明显差异。对乳山市中医院2022年临床送检标本的细菌耐药性进行分析,以期更好地了解乳山市耐药现状和流行趋势,为临床抗感染治疗提供依据。
1 材料与方法
1.1 标本来源
选取2022年1—12月乳山市中医院各临床科室送检的样本,剔除同一患者相同部位分离的重复菌株。标本种类包括痰液、血液、脓液、尿液、脑脊液、关节液、分泌物等。
1.2 质控菌株
金黄色葡萄球菌ATCC25923、大肠埃希菌ATCC25922、铜绿假单胞菌ATCC27853、粪肠球菌 ATCC29212均购于国家卫健委临床检验中心。
1.3 实验材料
哥伦比亚血琼脂平板、MH琼脂平板和麦康凯琼脂平板购于郑州安图生物工程股份有限公司,药敏纸片购自英国OXOID公司。
1.4 仪器设备
全自动血培养仪购自美国BD公司,基质辅助激光解析飞行时间质谱、VITEK2全自动细菌鉴定仪购自法国生物梅里埃公司。
1.5 菌株分离鉴定及药敏试验
标本依照《全国临床检验操作规程》(第4版)[3]进行接种、培养,菌株分离,用全自动细菌鉴定仪和配套的菌株鉴定卡进行鉴定,药物敏感试验采用K-B纸片扩散法,试验结果按照美国临床实验室标准化协会2021版[4]进行判断。
1.6 统计分析
应用WHONET 5.6软件进行数据处理和分析。
2 结果
2.1 标本来源
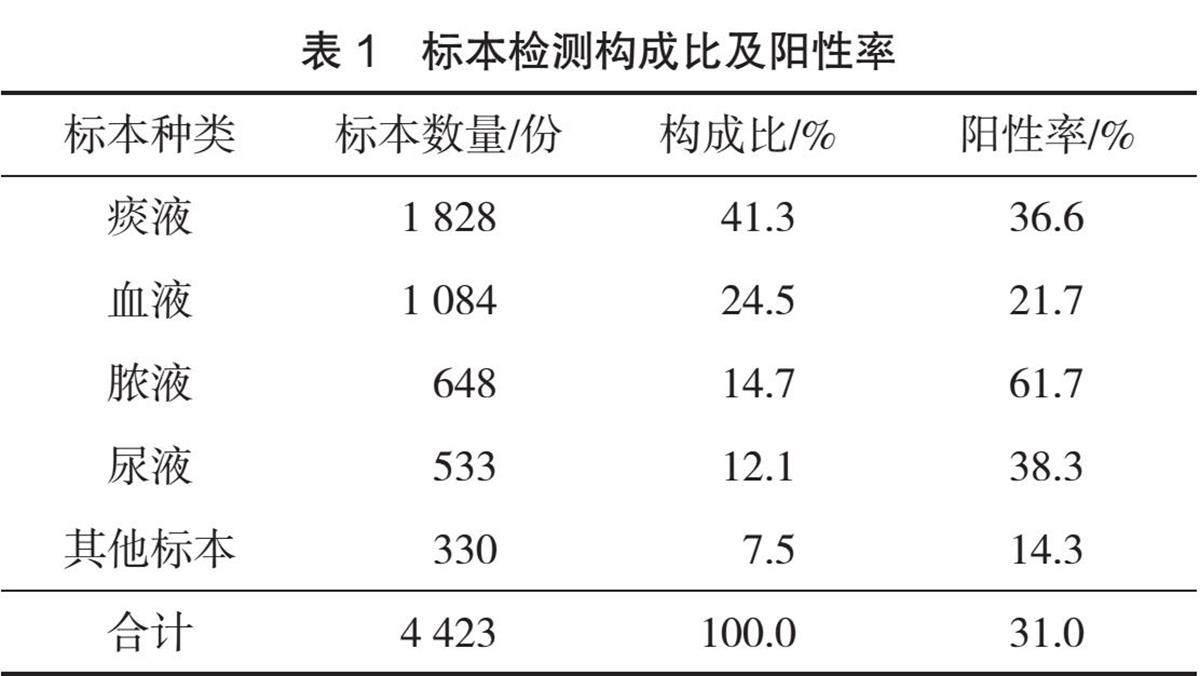
从送检的4 423份标本中共分离出病原菌1 369株,阳性率为31.0%。送检标本来源主要为:痰液1 828份,阳性率27.1%;血液1 084份,阳性率21.7%;脓液6 48份,阳性率61.7%,尿液533份,阳性率38.3%,见表1。
2.2 菌群分布
分离的1 369株病原菌中,革兰阳性菌452株,占33.1%,以金黄色葡萄球菌、表皮葡萄球菌为主;革兰阴性菌917株,占66.9%,以大肠埃希菌、肺炎克雷伯菌、阴沟肠杆菌、铜绿假单胞菌为主。
2.3 细菌耐药性分析
所检测抗生素中,革兰阳性菌耐药率超过50%的抗感染药物分别是阿莫西林/克拉维酸钾(53.5%)、苯唑西林(52.9%)、头孢曲松(52.5%)、氨苄西林/舒巴坦(51.8%)。金黄色葡萄球菌对环丙沙星、左氧氟沙星、四环素、庆大霉素等抗菌药物耐药菌在30%~40%。表皮葡萄球菌对头孢曲松、氨苄西林/舒巴坦耐药率为100%,其次为阿莫西林/克拉维酸钾,耐药率97.4%。耐甲氧西林金黄色葡萄球菌和耐甲氧西林表皮葡萄球菌的检出率分别为35.5%和67.4%。肠球菌除对喹诺酮类环丙沙星、左氧氟沙星耐药率超过80%外,对其他抗菌药物耐药率均较低。2022年度未发现耐万古霉素的葡萄球菌和肠球菌,见表2。
革兰阴性菌对环丙沙星耐药率最高为53.7%,其次为左氧氟沙星(43.5%)和哌拉西林(42.0%)。肠杆菌目细菌对碳青霉烯类抗生素亚胺培南和美罗培南耐药性均较低(<10%),但非发酵革兰阴性杆菌铜绿假单胞菌对亚胺培南耐药菌达30.5%。大肠埃希菌对环丙沙星、左氧氟沙星、哌拉西林耐药率超过50%。阴沟肠杆菌对头孢西丁耐药率最高,达78.5%。肺炎克雷伯菌对环丙沙星耐药率最高,达60.2%。铜绿假单胞菌对头孢曲松和头孢噻肟耐药率超过62.3%和52.5%。2022年度未发现耐多粘菌素B和替加环素的革兰阴性杆菌,见表3。
3 讨论
青霉素的发现在抗感染治疗史上具有重要意义。随后新的抗菌药物不断被发现,但新的抗菌药物远远赶不上细菌耐药的速度。动态监测细菌耐药性变迁,全面了解细菌的种类和临床分布,建立定期的耐药监测制度和菌属档案,是降低细菌耐药、促进合理用药的基础[5]。本研究对2022年乳山市中医院分离病原菌临床分布及耐药性情况进行调查分析,共收集各类送检标本4 423份,分离病原菌1 369株,阳性率为31.0%。标本主要来源于痰液,其次为血液、脓液和尿液,与文献[6]报道结果一致。今后应注重临床宣教提升标本采集规范,增加无菌体液标本送检,提高标本检出的阳性率。分离的细菌中,革兰阳性菌占33.1%,革兰阴性菌占66.9%。排名前5位的病原菌分别是大肠埃希菌、金黄色葡萄球菌、阴沟肠杆菌、铜绿假单胞菌和肺炎克雷伯菌。
耐药性方面,革兰阳性菌对阿莫西林/克拉维酸钾、苯唑西林、头孢曲松、氨苄西林/舒巴坦总耐药率超过50%。金黄色葡萄球菌和表皮葡萄球菌对甲氧西林耐药率分别为35.5%和67.4%。耐甲氧西林葡萄球菌常对β-内酰胺类药物均耐药,表现为多重耐药、甚至泛耐药,病死率高,耐药机制为产生了一种特殊的青霉素结合蛋白PBP-2a,与β-内酰胺类抗菌药物的亲和力降低,产生耐药,临床应加强重点监测,根据不同的药敏情况针对性用药[7]。表皮葡萄球菌对青霉素类、喹诺酮类、头孢菌素类耐药率也较高,应引起临床注意。肠球菌除对喹诺酮类耐药率超过80%外,对其他抗菌药物耐药率均较低。2022年度未发现耐万古霉素的菌株,临床使用此类药物时,应严格掌握用药指征,以免产生耐药株[8]。
革兰阴性菌对喹诺酮类药物耐药率较高,对氨基糖苷类耐药率最低,可能与氨基糖苷类药物在本院应用较少有关,对碳青酶烯类、三四代头孢菌素耐药率较低。大肠埃希菌、肺炎克雷伯菌是医院感染和社区感染的常见致病菌之一,超广谱β-内酰胺酶(extended-spectrum β-lactamases,ESBL)是其主要的耐药机制[9]。阴沟肠杆菌对头孢西丁耐药率较高,与报道一致,可能与膜孔蛋白缺失有关。多重耐药的肠杆菌目细菌治疗首选的是碳青霉烯类抗菌药物。铜绿假单胞菌作为最重要的院内感染病原菌,其耐药性问题较为突出,对亚胺培南耐药率也达30%,且常表现对多种抗菌药物耐药[10],耐药机制复杂,包括产β-内酰胺酶、膜孔蛋白表达降低、外排泵表达增强及形成生物膜等,应引起临床重视;对阿米卡星仍有较高敏感性,可能与氨基糖苷类修饰酶介导的耐药存在底物特异性和临床应用较少有关[11]。非发酵菌易引起医院感染,提示病区需要加强消毒,严格掌控侵袭性操作指征,合理使用抗菌药物,同时要注意区分感染菌和定植菌[12]。
综上所述,乳山市中医院感染病原菌以革兰阴性菌为主,病原菌耐药现状不容乐观。鉴于此,医院感染管理科应加强院感知识培训,尤其是手卫生和消毒隔离方面的指导,避免耐药菌播散;临床微生物室应加强对细菌耐药性的监测,为临床合理用药提供依据;临床医师应加强对抗菌药物的管理,结合药敏结果对药物有计划地轮换或循环使用,以延缓因抗生药物选择性压力而产生的耐药性,提高抗感染治疗的效果,减少耐药菌株播散流行。
参考文献
[1] MU J A,JOHN B,MOHAMMED A.Phenotypic identification and antimicrobial susceptibility profile of salmonella from local and exotic chicken in maiduguri,nigeria[J].J Microbiol,2020,15(2):77-81.
[2] KAUSHIK V,TIWARI M,JOSHI R,et al.Therapeutic strategies against potential antibiofilm targets of multidrug‐resistant acinetobacter baumannii[J].J Cell Physiol,2022(4):237.
[3] 尚红,王毓三,申子瑜.全国临床检验操作规程[M].4版.北京:人民卫生出版社,2015:827-831.
[4] Clinical Laboratory Standards Institute.M100-S31 Performance standards for antimicrobial susceptibility testing[S].Wayne PA:CLSI,2021.
[5] 王云,管子姝,闫萍.2013—2018年医院临床分离细菌种类分布及耐药性监测[J].中国感染控制杂志,2019,18(6):538-545.
[6] 胡付品,郭燕,朱德妹,等.2019年CHINET三级医院细菌耐药监测[J].中国感染与化疗杂志,2020,113(3):6-16.
[7] 张馨方,鄢超,刘豪,等.2021年吉林大学中日联谊医院细菌耐药性监测[J].中国实验诊断学,2023,27(1):53-57.
[8] 田丽梅,沈茜,金丹婷,等.连云港地区6家三级医院2015—2020年细菌耐药性监测[J].国外医药(抗生素分册),2022,43(2):134-140.
[9] 吴安华.医院感染控制当前面临的严峻挑战及对策[J].华西医学,2019,34(3):227-232.
[10] KOEA J,O'GRADY M,AGRAVAL J,et al.Defining an optimal surveillance strategy for patients following choledochal cyst resection: results of a systematic review[J].ANZ J Surg,2022,92(6):1356-1364.
[11] BAHE Y G,BARAN I,AKSOY A.Antimicrobial susceptibility of bacteria solated from blood cultures comparison of CLSI and EUCAST standards in the nvestigation[J].Turk Hjj Tecr Biyol Derg,2020,77(1):3-14.
[12] 全念,唐朋,黄微微,等.某三甲医院2017—2021年细菌耐药率监测分析[J].国际检验医学杂志,2022,43(17):2053-2059.
(编辑:张兴亚)
作者简介:李芹芹,女,硕士,主治医师。
通信作者:祝丽晶

