托法替布治疗扁平苔藓类天疱疮一例
张 帆 陈声利 田洪青
1山东第一医科大学附属皮肤病医院,山东济南,250022;2山东省皮肤病性病防治研究所,山东济南,250022
临床资料患者,男,65岁。因全身发疹1年就诊于我院。患者1年前头皮、躯干四肢起红斑、丘疹、水疱,逐渐增多,瘙痒明显,曾于外院诊断为“大疱性类天疱疮”,血清BP180抗体53.0 U/mL,给予外用激素乳膏治疗有效,皮损可减轻,水疱消退,但仍瘙痒明显。既往高血压病史30年,无家族史及药物食物过敏史。系统查体未见异常。皮肤科查体:头皮、躯干、四肢散在暗红色陈旧性斑片、未见水疱,双髋部可见大片暗红斑片,表面轻度脱屑。右下肢散在少许紫红色扁平丘疹,口腔黏膜未见红斑水疱(图1、2)。
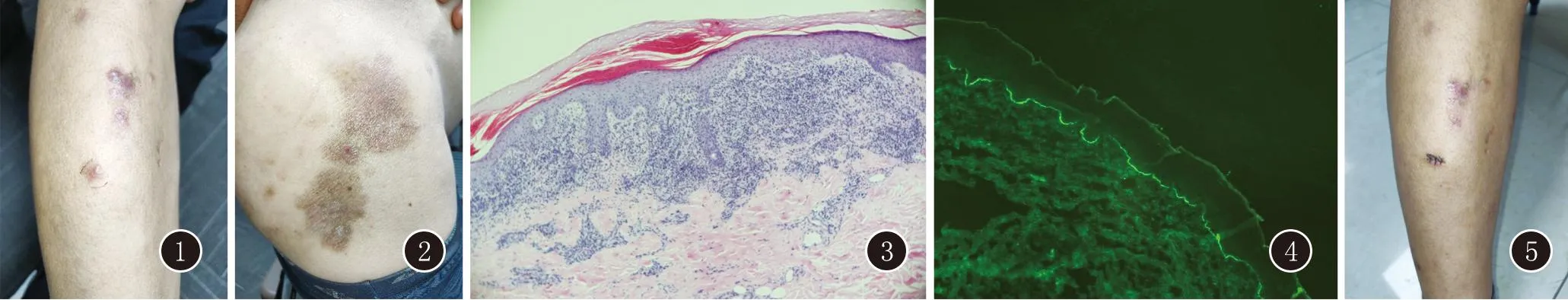
图1 右下肢散在紫红色扁平丘疹 图2 臀部暗红色斑片,表面轻度脱屑、结痂 图3 右下肢:表皮角化过度,灶性角化不全,基底细胞液化变性,真皮浅层淋巴细胞带状浸润 (HE,×40) 图4 直接免疫荧光示C3表皮基底膜呈线状沉积(×100) 图5 口服托法替布一周后,原有丘疹明显变
辅助检查:抗BP180抗体13.77 U/mL,抗BP230抗体1.76 U/mL,抗DSG1抗体及DSG3抗体阴性,抗VII型胶原抗体阴性。分别于右下肢紫红色丘疹处及臀部斑片处取材行组织病理检查:右下肢:表皮角化过度,灶性角化不全,基底细胞液化变性,真皮浅层淋巴细胞带状浸润(图3)。DIF:表皮基底膜C3阳性、IgG弱阳性线状沉积,IgM、IgA阴性(图4)。诊断为扁平苔藓类天疱疮。右髋部:表皮角化过度、灶性角化不全,棘层略增厚,真皮浅层血管增生,血管周围淋巴细胞、噬色素细胞浸润,呈非特异性皮炎改变,结合临床考虑为炎症后色素沉着。
治疗:口服枸橼酸托法替布5 mg每日2次,外用曲安奈德乳膏。一周后复诊,瘙痒消退,丘疹明显变平(图5)。一个月后电话随访,患者诉无新发皮疹,原有皮疹基本消退。
讨论扁平苔藓类天疱疮(lichen planus pemphigoides,LPP)是一种罕见的获得性自身免疫性皮肤病,Kaposi 首次将扁平苔藓类天疱疮描述为扁平苔藓并发广泛大疱的特殊类型[1]。LPP的发病机制尚不完全清楚,炎性细胞损伤基底细胞可能暴露自身抗原或产生新抗原,从而导致自身抗体的产生(表位扩散)[2]。
LPP的诊断基于临床表现、组织病理及免疫学检查。LPP具有扁平苔藓及类天疱疮双重表现,扁平苔藓的病变通常先于水疱大疱性病变。可急性发作,水疱可以出现在扁平苔藓的皮损上,也可以出现在正常皮肤上。四肢是最常受累的部位,也可发生于包括口腔粘膜在内的任何部位。非水疱性皮损具有扁平苔藓的典型病理学表现,水疱性皮损表现为表皮下水疱。直接免疫荧光显示IgG和C3沉积在基底膜区[3,4]。
LPP治疗药物较多,最常见的是口服及外用不同剂量的糖皮质激素[5,6],然而,停用激素后往往会出现复发。探讨新的治疗方式亟待解决。据报道,JAK抑制剂已成功治疗银屑病、银屑病关节炎、斑秃、白癜风、特应性皮炎、结节病、坏疽性脓皮病和扁平苔藓等常见皮肤病[7]。研究表明INF-γ/CXCL10 轴在扁平苔藓的发病中起作用,而JAK-STAT通路参与 INF-γ 信号的转导,抑制JAK-STAT通路可以潜在地保护角质形成细胞免受细胞毒性反应。因此抑制JAK成为一种治疗不同类型扁平苔藓新思路[8]。托法替布是第1代JAK抑制剂,也是第一个用于临床治疗的JAK抑制剂,通过抑制IL-6对STAT1、STAT3和STAT5的磷酸化作用,阻止JAK1和JAK3的磷酸化和激活,从而降低多种慢性炎症反应[9]。与此同时,已有综述回顾了其治疗扁平苔藓的安全性及有效性[10]。本例患者根据临床表现及组织学特点及免疫荧光检查,可明确诊断为LPP,患者全身皮损较少,瘙痒显著,曾外用激素药膏效果不佳,反复发作,患者接受口服托法替布治疗后瘙痒明显减轻,皮疹部分消退,未出现不良反应,提示JAK抑制剂可能是扁平苔藓类天疱疮治疗的新思路,未来可能将有更多的临床试验来评估JAK抑制剂在扁平苔藓及其他类型扁平苔藓治疗中的疗效。

