口腔肿瘤术后患者口腔健康现状及其影响因素分析
俞瑾娴,刘婷,袁卫军,顾芬
(上海交通大学医学院附属第九人民医院 护理部,上海 200023)
据数据[1]显示,全球新发肿瘤患者中高达23.7%的患者来自中国,肿瘤严重危害人类健康,我国口腔肿瘤发病率呈逐年上升趋势。目前,手术治疗是口腔肿瘤的主要治疗方法,手术切除病损与修复的同时影响了患者的口腔咀嚼、唾液分泌、味觉和吞咽功能;不良的口腔状况易滋生口腔内细菌甚至感染,也不利于患者术后口腔内伤口的愈合[2],故住院期间保持口腔健康至关重要。然而,目前我国有对口腔肿瘤患者术后1年的口腔健康状况报道[3],但缺乏住院期间的口腔健康报道。因此,本研究拟调查口腔肿瘤术后住院期间患者的口腔健康状况并分析其影响因素,以期为口腔肿瘤患者术后早期护理提供参考依据。
1 对象与方法
1.1 研究对象 2023年1-7月,便利抽样法选取某三级甲等医院手术治疗的147例口腔肿瘤患者为研究对象。纳入标准:(1)符合《美国国家综合癌症网络NCCN肿瘤诊治指南2019年版》的诊断标准[4];(2)接受手术治疗的患者;(3)签署知情同意书,愿意接受问卷调查。排除标准:(1)存在认知功能障碍;(2)病情危重,有多脏器功能障碍;(3)正在参与其他研究者。本研究已通过医院伦理委员会审批(SH9H-2023-T87-1)。依据现有的文献和临床经验收集11个自变量包括同区域手术次数、疾病诊断、气管切开、体质量、留置胃管、住院天数、文化程度、病程、年龄、性别、合并慢性病等。根据样本量粗略估计法计算样本量至少为自变量个数的10倍,考虑20%的流失率,故至少纳入样本量132例,最终纳入147例。
1.2 方法
1.2.1 研究工具
1.2.1.1 一般资料调查表 自行设计,包括疾病诊断、年龄、性别、文化程度、病程、体质量指数(body mass index,BMI)、合并慢性疾病、胃管留置、气管切开及同区域手术次数等。
1.2.1.2 口腔健康影响程度量表(oral health impact profile-14,OHIP-14) 由Slade等[5]于1994年编制,辛蔚妮等[6]于2006年汉化,用于评估口腔健康水平。该量表包含4个维度,即独立能力减弱、心理不适、身体功能不适和疼痛与不适,共14个条目。采用Likert 5级评分法,从“从不”至“很经常”依次为0~4分,总分0~56分,分值越高,表明患者的口腔健康状况越差。本研究中该量表的Cronbach’s α系数为0.931。
1.2.2 资料收集 因患者住院天数3~26 d不等,获得知情同意后,发放问卷安排在术后病情较稳定阶段,因此选取出院前一天发放问卷。问卷当场发放并回收,其中一般资料部分由研究者回收后根据病史填写。共发放问卷150份,回收有效问卷147份,有效回收率为98%。

2 结果
2.1 口腔肿瘤术后患者的一般资料 共纳入147例口腔肿瘤术后患者,其中男98例(66.67%)、女49例(33.33%);年龄37~89岁,中位年龄63岁;口腔恶性肿瘤患者86例(58.5%)、良性61例(41.5%)。病程10 d至252个月,中位病程6个月。住院天数3~26 d,平均(12.8±6.12)d。
2.2 口腔肿瘤术后患者的口腔健康状况及单因素分析 口腔健康影响程度总分为(22.0±13.52)分,提示口腔肿瘤术后患者的口腔健康状况一般。经独立样本t检验及单因素方差分析,口腔肿瘤术后患者的口腔健康状况在气管切开、留置胃管、BMI、手术次数、住院天数、疾病诊断等方面比较,差异均有统计学意义(均P<0.05),见表1。

表1 口腔肿瘤术后患者一般资料及口腔健康状况得分的单因素分析(N=147)
2.3 口腔肿瘤术后患者影响口腔健康状况的多元线性回归分析 以口腔健康状况总分为因变量,将单因素分析中有统计学意义的变量作为自变量进行多元线性回归分析。结果显示,手术次数、疾病诊断、气管切开、BMI是影响口腔肿瘤术后患者口腔健康状况的主要因素(均P<0.05),能解释口腔肿瘤术后患者口腔健康状况变异的40.2%,见表2。
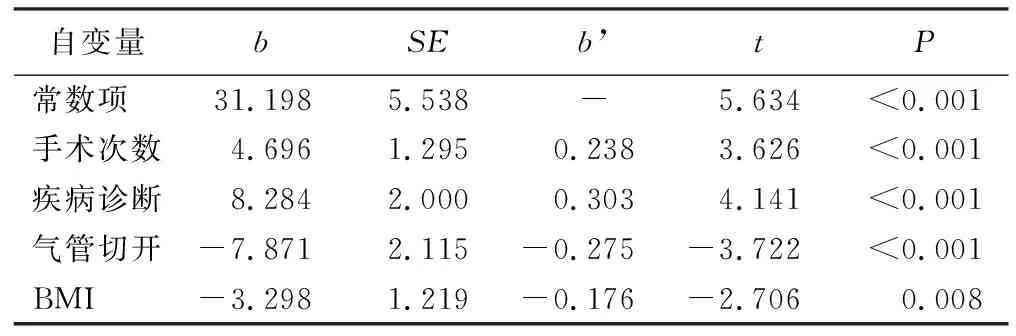
表2 口腔肿瘤术后患者口腔健康状况的多元回归分析(n=147)
3 讨论
3.1 口腔肿瘤术后患者的口腔健康现状一般 本研究显示,口腔肿瘤术后患者与普通人群口腔健康状况[7]相比较差;与高宁等[8]报道的舌癌术后患者相比,健康状况较好。李承昊等[9]报道的口腔正畸治疗的年轻患者与本研究结果一致,分析原因可能是年轻人疼痛阈值和耐受力不高导致“疼痛与不适”维度的条目分数较高。说明口腔肿瘤患者术后的口腔健康状况仍存在提升空间。尤其是“独立能力减弱”维度的条目分数较高,表明住院期间口腔肿瘤患者术后的照护自理能力需护理人员引起重视,在分级护理的基础上提供个性化的干预措施,改善预后结局,帮助其更好回归社会。
3.2 口腔肿瘤术后患者的口腔健康状况影响因素
3.2.1 口腔肿瘤手术次数 由于口腔肿瘤位置的血液循环以及淋巴回流丰富,因此具有较高的转移率[10],一旦转移或复发往往需要再次手术或治疗,对患者口腔健康状况造成一定的伤害。本研究结果显示,≥3次手术的口腔肿瘤患者口腔健康状况越差。这可能与本研究中63.95%为老年口腔肿瘤患者,多次麻醉和手术创伤加大了手术危险性和术后并发症的风险,对老年患者身体机能的恢复及口腔健康状况带来了冲击[11]有关。医护人员应尤其关注多次手术的口腔肿瘤老年患者,增加沟通并及时反馈,及早发现病情变化。口腔恶性肿瘤患者的手术次数明显偏高,多次手术不仅造成身体功能的不适,还给患者的心理带来困扰[12],焦虑抑郁使患者围手术期的睡眠质量变差,同时负性情绪不利于创面愈合,影响了患者的口腔健康。多次手术造成患者家庭的经济负担过重,医护人员应关心口腔恶性肿瘤患者及家属情绪,同时了解他们的需求,建议通过病友俱乐部、社会、媒体、项目基金资助等多渠道给予患者及家属精神和物质上的支持。
3.2.2 疾病诊断 癌症数据文献[1]报道,口腔癌位于全身恶性肿瘤第9位。通过有效预防、及早发现和治疗可以使癌症死亡率逐渐下降。本研究结果显示,口腔良性肿瘤患者的口腔健康状况优于恶性肿瘤患者,分析原因可能与本研究中恶性肿瘤患者有56.98%行气管切开有关。对于口腔良性肿瘤术后患者护士应动态观察其疼痛情况,及时评估、必要给予止痛措施;对于口腔恶性肿瘤患者,护士不仅要关注患者的疼痛、身体不适等生理反应,同时还应重点关注口腔恶性肿瘤患者的心理变化,多与患者及家属进行沟通,告知其他口腔恶性肿瘤患者顺利康复、重返社会的成功经验,帮助其树立战胜疾病的信心。同时呼吁建立完善的“早发现、早诊断、早治疗”联合体系。口腔肿瘤发病率居高不下,医护人员应积极推动患者术后坚持养成良好的口腔习惯、定期进行口腔颌面部检查等口腔健康行为。
3.2.3 气管切开 本研究中49例(33.3%)口腔肿瘤患者术后行气管切开与未行气管切开的患者相比口腔健康状况较差。虽然气管切开使口腔肿瘤患者术后呼吸道畅通,但是影响了患者的吞咽功能,造成吞咽障碍和营养问题,另外气管切开患者常常因不能经口进食水,导致患者口腔唾液分泌量减少,伴或不伴唾液消耗量增加而使两者呈负平衡状态,口腔黏膜不能得到充分滋润,从而发生口干症[13],故气管切开患者口腔健康状况较差,导致住院期间生活质量下降。提示护士在为气管切开患者护理时,根据不同的口腔菌群选择适宜的漱口水,增加口腔护理的次数,可采用自控式喷雾面罩缓解口腔癌术后气切患者的口干症。
3.2.4 BMI 根据世界卫生组织针对亚洲人群BMI分类[14],147例口腔肿瘤术后患者中,9例肥胖、46例超重,12例低体质量。本研究发现,低体质量患者在OHIP-14量表中“身体功能不适”这一维度分数较高,因此低体质量患者OHIP-14总分最高(29.17±13.99)分,说明低体质量患者的口腔健康状况较差。低体质量相比正常体质量患口腔癌的风险更大,且发生淋巴结转移的危险性更高[15]。本研究结果发现,超重患者口腔健康状况高于低体质量和正常体质量患者(P=0.023,P=0.015)。这可能与患者的病程有关,口腔肿瘤术后患者经历了中位病程6个月,多数患者疾病确诊时已有明显的体质量减轻,因此可以解释口腔肿瘤患者术后正常体质量患者的口腔健康状况并不是最好的结果。由于口腔肿瘤属于消耗性疾病,医护团队要全面评估患者的营养情况,给予营养支持,避免低体质量的发生,从而有利于恢复患者术后的口腔健康状况。
4 小结
口腔恶性肿瘤术后患者的口腔健康状况较差。护理人员更应加强对口腔肿瘤术后患者的气道护理、关心患者的口腔既往手术史和BMI,给予口腔肿瘤患者个性化宣教,提高患者的认知水平,根据疾病针对进行针对性护理策略。本研究存在一定的局限性:首先,本研究属于横断面研究,今后将在口腔肿瘤患者入院、术前、术后、出院多个时间点描绘整个围术期的口腔健康状况动态变化趋势,从而为延续护理措施的制定提供理论依据。其次,本研究研究对象均来自一家国家口腔临床中心进行调查,今后将开展多个国家口腔临床中心联合调查研究,扩大样本范围,验证分析结果的可靠性。

