孕后不同手术时机经阴道子宫颈峡部环扎术治疗宫颈机能不全患者的效果分析
王静静 胡菲菲


【摘要】 目的 分析不同手术时机经阴道子宫颈峡部环扎术治疗宫颈机能不全患者的效果。方法 回顾性分析2008年5月—2022年6月收治的82例宫颈机能不全患者的临床资料,按照孕后不同手术时机分为观察组和对照组,各41例。观察组患者在选择性的情况下(12周以上)进行手术治疗,对照组患者在紧急情况下(即子宫颈缩短或扩张之后)进行手术治疗。比较2组手术成功率、产妇与新生儿临床状况、妊娠结局、并发症发生情况。结果 观察组手术成功率为100.00%,比对照组的78.05%显著更高(P<0.05)。与对照组相比,观察组产妇住院时间更短,孕周延长时间更长,新生儿体质量和新生儿阿普加(Apgar)评分更高(P<0.05)。与对照组相比,观察组足月生产率更高,早产率、晚期流产率、宫内感染率更低(P<0.05)。观察组并发症发生率为2.44%,比对照组的17.07%更低(P<0.05)。结论 相比紧急情况下(子宫颈缩短或扩张之后),在选择性的情况下(12周以上)对宫颈机能不全患者进行子宫颈峡部环扎术,手术成功率更高,产妇与新生儿临床状况及妊娠结局更优,并发症发生率更低。
【关键词】 阴道子宫颈峡部环扎术;宫颈机能不全;手术时机
文章编号:1672-1721(2024)07-0082-03 文献标志码:A 中国图书分类号:R711.74
宫颈机能不全是指宫颈解剖结构或功能异常,使产妇在足月妊娠前出现进行性、无痛性宫颈缩短、扩张、展平及漏斗状宫颈,导致妊娠中晚期无法继续维持妊娠。该病是复发性中晚期妊娠流产及早产的重要原因之一[1-2],其发生率为0.1%~1.0%。目前临床常采用子宫颈峡部环扎术治疗该病。子宫颈峡部环扎术利用缝合线技术增强宫颈组织,缩紧宫颈管,保持宫颈内口形态和功能,避免宫颈机能不全患者宫口妊娠中晚期无痛性扩张,保障胎儿能够维持至足月,预防宫颈机能不全导致的复发性的晚期流产或早产[3]。临床研究表明[4],不同手术时机行阴道子宫颈峡部环扎术治疗效果不一。为保证宫颈机能不全患者的最佳治疗效果,需要把握宫颈环扎术的最佳手术时机。鉴于此,本研究回顾性分析2008年5月—2022年6月收治的82例宫颈机能不全患者的临床资料,对比不同手术时机经阴道子宫颈峡部环扎术治疗宫颈机能不全患者的效果,报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2008年5月—2022年6月收治的82例宫颈机能不全患者的临床资料,按照孕后不同手术时机分为观察组和对照组。观察组行择期环扎,对照组行紧急环扎,各41例。观察组年龄22~36岁,平均(29.51±4.08)岁;孕次0~3次,平均(1.35±0.31)次;产次0~2次,平均(1.02±0.27)次;单纯宫颈缩短12例,宫颈管扩张29例。对照组年龄21~36岁,平均(29.63±4.10)岁;孕次0~3次,平均(1.36±0.32)次;产次0~2次,平均(1.04±0.30)次;单纯宫颈缩短11例,宫颈管扩张30例。2组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核通过,患者均知情同意本研究。
纳入标准:经子宫输卵管造影测定宫颈管宽度、9号宫颈扩张棒无阻力通过宫颈管、经宫颈峡部牵拉球囊或Foley导尿管的施力评估等,结合综合病史、典型临床表现及超声检查结果确诊者;有3次或3次以上不明原因中期妊娠流产或早产史者;孕期体检时发现宫颈口无痛性开大,宫口扩张<3 cm;胎囊突出宫颈口外者,宫颈内口呈楔形或漏斗形,羊膜囊膨出,妊娠24周前宫颈管长≤25 mm;妊娠中期经阴道超声发现宫颈长度变短者;与正常妊娠相比,宫颈管缩短30%以上。
排除标准:子宫发育异常者;多胎妊娠仅超声发现宫颈长度<25 mm;胎膜早破、感染患者;有严重心、肝肾疾病患者;精神功能表现障碍患者;存在沟通障碍等原因无法配合的患者。
1.2 方法
2组宫颈机能不全患者均进行子宫颈峡部环扎术治疗,观察组行择期环扎,对照组行紧急环扎。具体操作如下。(1)术前准备。详细询问患者病史,了解宫缩情况,排除早产临产等情况。进行常规检查,包括检查血象、阴道分泌物等,排除感染情况;对宫颈长度、宫口开大程度进行窥器检查;行超声检查以排除胎儿畸形情况;由于术后要用宫缩抑制剂,还需要进行心肺功能检查、电解质检查以及血糖检查等。嘱所有患者手术前均自行排空小便,常规消毒外阴、阴道。进行术前硬膜外麻醉。(2)手术过程。指导患者取膀胱截石位,消毒外阴、阴道、宫颈,使用双股7号丝线于宫颈内口近峡部1点位置环形缝合1针。不穿透宫颈管,穿入0.5 cm长小皮管,置入宫颈12点位置,使用相同方法在宫颈近峡部10点位置缝合,穿入皮管置于9点位置,依次连续环形缝合7点、4点位置,共4针。分别穿入4个小皮管,置入12点、9点、6点、3点位置,采用2把宫颈钳向外牵引宫颈组织,于12点位置打結。检查无出血后再次消毒阴道。(3)术后管理。术后保证患者绝对卧床休息,保持阴部清洁,防止感染。
1.3 观察指标
1.3.1 手术成功率
宫颈机能不全患者行宫颈环扎术后,仍然可以继续妊娠,并成功产下存活的新生儿,表示手术成功。行宫颈环扎术后仍然出现晚期流产或产下早产儿、未存活的新生儿,表示手术失败。
1.3.2 产妇与新生儿临床状况
记录2组住院时间、孕周延长时间。在新生儿出生后立即称量体质量,采用新生儿Apgar评分从皮肤颜色、心率、反应、肌张力和呼吸5方面评估2组新生儿临床状况,总分10分,评分高低与新生儿健康状况呈正相关。
1.3.3 妊娠结局
统计2组足月生产例数、早产例数、晚期流产例数、宫内感染例数。
1.3.4 并发症发生情况
观察手术后1周内2组并发症发生情况,包括发热、阴道出血、胎膜早破、宫颈裂伤。
1.4 统计学方法
采用SPSS 22.0统计学软件分析数据,计数资料以百分比表示,采用χ2检验,计量资料以x±s表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组手术成功率比较
观察组手术成功率为100.00%(41/41),比对照组的78.05%(32/41)明显更高(χ2=10.110,P<0.05)。
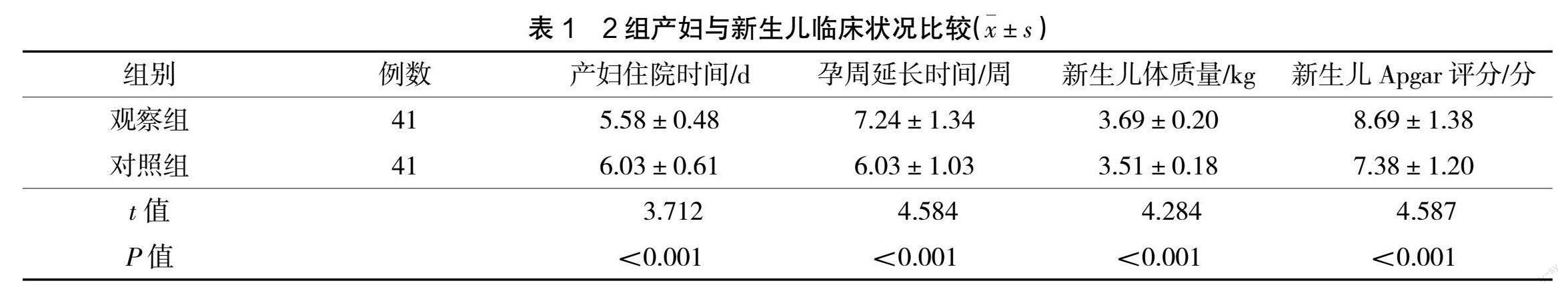
2.2 2组产妇与新生儿临床状况比较
与对照组相比,观察组产妇住院时间明显更短,孕周延长时间明显更长,新生儿体质量和新生儿Apgar评分明显更高(P<0.05),见表1。
2.3 2组妊娠结局比较
与对照组相比,观察组足月生产率明显更高,早产率、晚期流产率、宫内感染率明显更低(P<0.05),见表2。
2.4 2组并发症发生情况比较
观察组并发症发生率为2.44%,明显低于对照组的17.07%(P<0.05),见表3。
3 讨论
在分娩过程中,宫颈通常会发生一系列的物理和化学变化,以提高母婴分娩过程的舒适性和安全性。在分娩初期,宫颈管消失,宫颈内口扩张[5]。进入子宫规律收缩期,子宫颈扩张到允许胎儿无阻碍地通过。少数产妇因子宫内膜暴露于己烯雌酚导致宫颈异常,使得宫颈解剖结构显著改变,出现宫颈机能不全[6]。
宫颈机能不全是指宫颈结构或功能发生异常,在胎儿尚未足月时出现宫颈缩短或扩张等宫颈结构变化,导致无法继续妊娠。这种情况发生概率为0.1%~1.0%,是产妇妊娠中、晚期容易发生流产及早产的重要原因[7]。目前临床预防宫颈机能不全患者发生流产或早产的主要方式是行子宫颈峡部环扎术治疗。该术式虽然可以在一定程度上提升宫颈机能不全患者的妊娠成功率,但不同手术时机的选择会给手术成功率带来一定的影响[8]。临床进行子宫颈峡部环扎术时应多考虑结合不同的手术时机,以获得更好的治疗效果。
本研究结果显示,观察组手术成功率为100.00%,显著高于对照组的78.05%(P<0.05)。分析原因为子宫颈峡部环扎术能够恢复宫颈内口结构,恢复宫颈生理功能,增加宫颈弹性,阻止宫颈口扩张。紧急情况下进行子宫颈峡部环扎术的患者宫颈管已缩短,宫颈内口出现明显扩张,多呈分离状及V型、U型改变,羊膜囊膨出阴道,手术难度增加,导致手术成功率较低[9]。本研究发现,观察组产妇住院时间比对照组更短,孕周延长时间比对照组更长,新生儿体质量和新生儿Apgar评分比对照组更高(P<0.05)。分析原因为子宫颈峡部环扎术通过环扎宫颈,使宫颈内口能够承受妊娠后期胎儿附属物及胎儿的体质量,防止宫颈口松弛、扩张,孕周时间延长,新生儿在患者体内得到良好发育,出生体质量相对较高,Apgar评分明显较高。
宫颈机能不全患者宫颈分泌物细菌培养阳性率达45%以上,病原菌经阴道上行至宫腔,导致宫颈感染,易使得患者出现早产或流产。本研究显示,观察组足月生产率比对照组更高,早产率、晚期流产率、宫内感染率比对照组更低(P<0.05)。分析原因为紧急情况下进行子宫颈峡部环扎术的患者宫颈管已缩短,宫颈内口出现明显扩张,子宫颈峡部环扎术治疗效果明显低于在选择性情况下进行。在紧急情况下进行子宫颈峡部环扎术,患者宫内感染率可能性较高,易使得患者胎膜早破、不规则宫缩,最终导致流产。经阴道子宫颈峡部环扎术操作简便有效,术后能够显著改善宫颈机能不全患者妊娠结局,且孕期择期环扎手术效果优于孕期应激环扎术。这说明选择预防性宫颈环扎术对宫颈机能不全患者治疗后,可在一定程度上控制宫内感染的发生,有助于减轻宫颈环扎术手术产生的不良影响,改善宫颈机能不全,有效提升妊娠成功率,具有突出的临床应用效果。本研究结果显示,观察组并发症发生率为2.44%,比对照组的17.07%更低。分析原因为在紧急情况下进行子宫颈峡部环扎术,手术准备不足,易增加手术并发症发生风险;此时患者子宫颈缩短或扩张已经形成,阴道出血、胎膜早破、宫颈裂伤等并发症发生风险较高。
综上所述,相比紧急情况下,在选择性的情况下对宫颈机能不全患者进行子宫颈峡部环扎术,手术成功率更高,产妇与新生儿临床状况及妊娠结局更优,并发症发生率更低。本次研究样本病例较少,探索不够深入,应扩大样本量,进一步证实研究结果。
参考文献
[1] 祝彩霞,牛留长,欧阳玲珑,等.非孕期和孕期腹腔镜下宫颈环扎术治疗宫颈机能不全的妊娠结局[J].中山大学学报(医学科学版),2020,41(5):774-780.
[2] 张蕊,张瑾.紧急宫颈环扎术联合不同宫缩抑制剂的效果和安全性评价[J].中国实用妇科与产科杂志,2021,37(3):388-389.
[3] 张婷婷,应小燕,许波群.宫颈环扎术治疗中期妊娠宫颈机能不全的临床效果分析[J].中国微创外科杂志,2019,19(10):922-924,928.
[4] 李妍,李娜.不同孕周和不同治疗时机行宫颈环扎术治疗宫颈机能不全的效果及对妊娠结局的影响[J].中国妇幼保健,2017,32(18):4557-4559.
[5] 李玉静,沈莉,戴安怡,等.不同指征宫颈环扎术治疗宫颈机能不全的临床效果分析[J].醫学研究生学报,2020,33(11):1167-1170.
[6] 汪敏,赵绍杰,赵敏,等.腹腔镜和经阴道子宫颈环扎术治疗子宫颈机能不全患者的疗效分析[J].实用妇产科杂志,2022,38(2):120-124.
[7] 王学娟,陈文惠,矫俊,等.改良式宫颈环扎术对宫颈机能不全患者妊娠结局的影响[J].现代妇产科进展,2022,31(5):341-345,351.
[8] 王祎祎,段华,汪沙,等.2019年SOGC《宫颈机能不全与宫颈环扎术临床实践指南》解读[J].中国实用妇科与产科杂志,2019,35(8):880-884.
[9] 陈静,雷蕾,陈鑫.不同治疗时机对宫颈机能不全孕妇行宫颈环扎术治疗对母婴妊娠结局影响分析[J].贵州医药,2021,45(9):1420-1421.
(编辑:肖宇琦)

