10F 猪尾引流管在单孔胸腔镜肺叶切除术中的应用
路雪雷,赵臣亮,于士昌,赵 亮 (河北中医药大学第一附属医院心胸外科,河北 石家庄 050000)
随着工业和交通的日趋发达以及空气状况的变化,肺癌发病率呈逐年上升趋势,我国肺癌相关死亡约占所有癌症相关死亡的20%,且呈年轻化趋势[1]。解剖性肺叶切除联合系统淋巴结清扫仍是治疗肺癌最有效的手段之一[2-3]。随着单孔胸腔镜的兴起与普及,手术切口由最初的多切口逐渐发展为3 cm 的单切口,患者创伤越来越小,恢复越来越快。胸腔镜肺叶切除术后常规留置胸腔引流管以达到引流胸腔积气、积液的目的。但部分患者留置引流管时会出现疼痛、不适感,严重时需要应用止痛药物,少数患者拔出引流管后会出现切口愈合不良,影响患者下床活动及术后恢复,这些不良反应与引流管管径、置管时间密切相关[4]。既往临床最常用的胸腔引流管为28F 硅胶引流管,其管径粗大、质地坚硬,不易打折,引流效果较好,广泛应用至今,但其需要预留留置线固定引流管,往往会引起患者疼痛,影响下床活动,从而影响患者术后恢复[5]。猪尾引流管常见管径为8~14F,材质柔软,置管时切口小、患者痛苦少、耐受好,肺组织损伤风险低。有学者尝试在胸腔镜肺叶切除术后留置8F猪尾管,结果显示术后切口渗液较少,切口愈合情况较好,大大减轻了患者术后切口疼痛,但引流管过细术后部分患者出现堵塞,出现严重皮下气肿或因气胸再次置入胸管,因此该引流管现仅用于部分行楔形切除患者[6]。基于此,在先前研究的基础上,本研究将10F 猪尾引流管应用于胸腔镜下肺叶切除术后胸腔引流,并观察患者术后切口疼痛及引流效果,以期为临床提供参考。
1 资料与方法
1.1 临床资料
选取河北中医药大学第一附属医院2021 年1 月至2022年6月120例接受单孔胸腔镜肺叶切除术的肺癌患者为研究对象。纳入标准:年龄18~75 岁;具有肺癌单孔胸腔镜肺叶切除的手术指征;术前检验、检查能够耐受手术;无远处转移;精神状态良好。排除标准:有明确手术禁忌证;术前有肺部合并症,如肺炎、肺不张、肺结核;合并脓胸、血胸、恶性胸腔积液;肺部二次手术;胸腔广泛致密粘连;肺叶和胸腔其他脏器需同时切除。按照计算机随机生成数字法,将患者分为对照组和观察组,每组60 例。对照组中男39 例,女21 例;年龄39~68 岁,平均(60.52±8.43)岁;临床分期Ⅰ期33 例,Ⅱ期20 例,Ⅲa 期7 例;鳞癌39 例,腺癌19 例,其他类型肺癌2 例。观察组中男38 例,女22 例;年龄40~70 岁,平均(60.17±9.63)岁;临床分期Ⅰ期36 例,Ⅱ期18 例,Ⅲa 期6 例;鳞癌37 例,腺癌17 例,其他类型肺癌6 例。2 组患者年龄、性别、临床分期、病理类型比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会审批(HBZY2022-KY-075-01),患者及家属自愿参与本研究。
1.2 方法
1.2.1 术前气道准备[7-8]术前戒烟2周,练习腹式呼吸,并进行为期1 周的综合肺康复治疗,包括步行、爬楼梯、传统功法等物理康复训练及雾化吸入糖皮质激素、支气管扩张剂、黏液溶解剂等药物康复治疗。
1.2.2 手术方式 由同一手术团队在全身麻醉下行单孔胸腔镜肺叶切除术联合系统淋巴结清扫。手术方法:患者取侧卧位,常规消毒、铺单,于腋中至腋后线第5 肋间作1 个3 cm 的手术切口,游离前、后纵隔胸膜,游离叶动、静脉及气管分支,应用一次性腔镜直线型切割吻合器分别离断,离断叶间裂,切除病变所在肺叶,清扫淋巴结(至少包括6 组以上淋巴,右肺清扫范围包括:2、4、7、8、9、10、11、12、13 组淋巴结;左肺清扫范围包括:5、6、7、8、9、10、11、12、13组淋巴结)。
1.2.3 术后胸腔引流管放置 对照组患者采用28F 硅胶引流管1 根从偏向手术切口的一侧放置于后纵隔;观察组患者采用10F 猪尾引流管于腋后线第7肋间水平放置于后纵隔(若为肺上叶或中叶切除,于锁骨中线第2 肋间加放1 根10F 猪尾引流管)。2 组患者切口均采用可吸收线皮内缝合,引流管采用7 号丝线缝合固定(对照组患者放置预留线,拔管时打结收紧)。2 组患者术后均用相同的水封引流瓶,且不加负压吸引。
1.2.4 术后管理 镇痛管理:患者自手术当日常规应用静脉镇痛泵(麻醉科统一配制),于拔除胸腔引流管时停止使用。根据患者疼痛情况,酌情予以地佐辛注射液5 mg 肌肉注射止痛治疗。气道准备:术后1 d 应用呼吸训练器(川蓉械备20190134)行呼吸锻练。术后常规给予雾化治疗(吸入用布地奈德混悬液2 mL+吸入用乙酰半胱氨酸溶液3 mL+吸入用复方异丙托溴铵溶液2.5 mL,Bid)、化痰治疗(盐酸氨溴索注射液30 mg,Q12)、抗炎治疗(头孢呋辛注射液1.5 g,Q12)等治疗,术后3 d 停止应用抗生素。术后锻炼:术后第2 天鼓励患者下床活动,进行适当康复训练。实验室指标:术后第1、3、5 天常规复查炎症指标及胸部X射线。拔管指征:①引流管24 h无漏气;②胸部X射线片证实肺复张良好;③每日胸腔引流量低于100 mL[9]。
1.3 观察指标及评价标准
比较2 组患者术后1、3、5 d 疼痛评分。记录患者术后手术切口愈合情况、拔管时间、总引流量及皮下气肿、肺不张、再次插管发生率。采用视觉模拟评分法(visual analogue scale,VAS)对疼痛程度进行评估:0 分为无痛;1~3 分为轻度疼痛;4~6 分为中度疼痛;7~9 分为重度疼痛;10 分为剧烈疼痛[10]。手术切口愈合标准:愈合优良,无不良反应为甲级愈合;愈合欠佳,愈合处有炎症反应,如红肿、硬结、血肿、切口未闭合为乙级愈合;切口化脓需切开引流为丙级愈合[11-12]。
1.4 统计学处理
本研究数据采用SPSS 25.0 统计学软件进行分析和处理。术后皮下气肿发生率、肺不张发生率、再次插管发生率等计数资料以率(%)表示,采用χ2检验;术后疼痛评分、总引流量和拔管时间等计量资料以均数±标准差()表示,采用t检验;切口愈合情况以频数表示,组间比较采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 患者术后疼痛评分比较
观察组患者术后第1、3、5天疼痛评分明显低于对照组(P<0.05),见表1。
表1 2组患者术后第1、3、5天疼痛评分比较(,n=60,分)
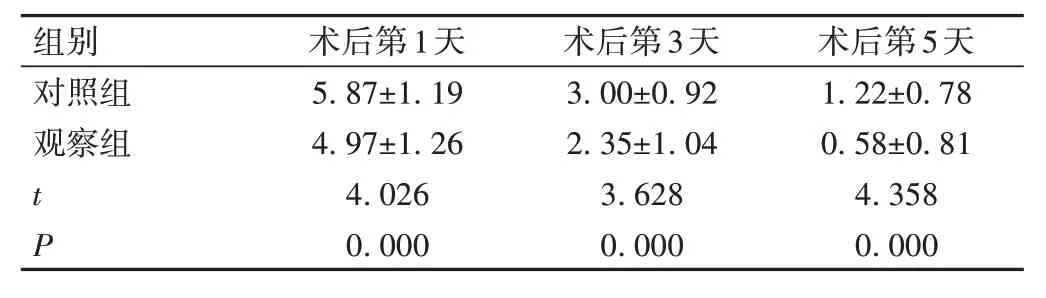
表1 2组患者术后第1、3、5天疼痛评分比较(,n=60,分)
?
2.2 患者术后情况及术后并发症发生率的比较
观察组患者手术切口均为甲级愈合,无乙级、丙级愈合;对照组患者手术切口甲级愈合51 例,乙级愈合9例,无丙级愈合;观察组患者切口愈合情况明显优于对照组(P<0.05)。2 组患者术后总引流量、拔管时间比较,差异无统计学意义(P>0.05)。2 组患者术后皮下气肿、肺不张及再次插管发生率比较,差异无统计学意义(P>0.05),见表2。

表2 患者术后情况及术后并发症发生率的比较(n=60)
3 讨论
肺癌以老年人为高发人群,随着肺组织弹性下降,免疫功能降低,其对肺部手术的耐受性和应激性也显著降低,导致患者术后易出现肺部感染和肺不张等并发症,影响手术治疗效果[13-14]。肺癌手术属于创伤性手术,术中需分离脏层胸膜和壁层胸膜、游离肺门、离断叶间裂,致使胸膜完整性遭受破坏、肺创面裸露、创面渗出,进而引起胸腔积液,阻碍肺复胀。术后胸腔残气未能及时排出体外,则会积聚于纵隔、皮下等疏松组织,进一步加重肺不张。胸腔闭式引流术是在胸腔内放置引流管用于排出术后残留的气体、积液及渗出液,促进肺复张,使脏层胸膜和壁层胸膜贴合,是临床上针对胸腔手术后肺复张不全的一种有效预防及治疗方法[15]。
本研究中,观察组患者术后第1、3、5 天疼痛评分明显低于对照组,切口愈合情况亦优于对照组。分析其原因,28F 硅胶引流管管径较大,近端易压迫肋间神经引起患者切口疼痛。部分患者术中创伤较大,需要长期携带引流管,易引起局部肌肉及皮肤组织缺血、坏死,进而引起切口愈合不良,延长住院时间,影响术后舒适度。此外,肿瘤患者术后疼痛与机体炎症应激反应密切相关,疼痛反应可刺激机体适应性地合成分泌炎症因子,而炎症因子的合成分泌也对组织疼痛的产生与加剧具有正反馈调节作用[16-17]。而10F 猪尾引流管无需原切口留置,于腋后线第7 肋间水平避开肋间神经放置于后纵隔,由于其管径小而且具有多个侧孔,在减轻对肋间神经压迫的同时独特的猪尾结构又避免了管头对膈肌的刺激。在引流方面,本研究结果表明,2 组患者术后总引流量、拔管时间差异无统计学意义,这与麦伟豪等[9]、吴斌等[18]研究相符。证实胸腔镜肺叶切除术后使用猪尾引流管引流效果确切。据统计,肺癌术后肺不张发生率为2%~20%,皮下气肿发生率为3%~14%,术后多次插管发生率为1%~7%,术后尽早排出胸腔积气是预防术后肺不张的关键[19-20]。为更好地引流胸腔积气,本研究对行肺中叶或上叶切除的观察组患者于锁骨中线第2 肋间加放1 根10F 猪尾引流管。本研究由于皮下气肿、肺不张、再次插管患者中有重叠病例,未统计总并发症发生率,但分别比较了各并发症的发生率,2 组患者术后皮下气肿、肺不张、再次插管发生率比较差异无统计学意义。闫颖伟[21]的研究也证实10F 猪尾引流管可以满足术后引流积气的需求。
综上所述,单孔胸腔镜肺叶切除术后,胸腔留置10F 猪尾引流管替代传统28F 硅胶引流管,可以保证术后胸水、积气的引流效果,同时不增加肺部并发症,还可减轻患者术后切口疼痛、减少切口愈合不良等,促进患者术后快速康复,值得临床推广应用。

