冠状动脉介入治疗罕见异常起源的左回旋支急性闭塞1例
李涛 程振业 李学香 张俊杰 王鑫 张伟
1 临床资料
患者 男,55岁。因“发作性胸痛4 d,加重4.5 h”于2023年8月26日入莱州市人民医院。既往高血压病病史4年,维持最佳血压150/95 mmHg(1 mmHg=0.133 kPa),近期服用坎地沙坦(4 mg、每日1次),血压控制情况不详。母亲患有冠心病病史。本人否认吸烟史,饮酒史30年,每日饮啤酒500 ml,未戒酒。患者于2023年8月22日活动后出现前胸部压榨样疼痛发作,无出汗,无放射痛,无恶心、呕吐,无晕厥及意识障碍,休息约10 min症状缓解。未诊治,4 d来反复发作,稍活动即出现上述症状,未重视,未予处理。2023年8月25日21:00患者无明显诱因出现胸痛再发,性质、部位同前,程度较前加重,伴出汗,症状持续不缓解,于2023年8月26日01:04到达我院。2023年8月26日01:07查心电图示:窦性心律,Ⅱ、Ⅲ、aVF、V7~V9导联ST段抬高0.1~0.25 mV(图1),提示急性下壁、后壁心肌梗死。入院查体:体温36.5℃, 脉搏66次/分,呼吸18次/分,双侧血压,右侧血压135/99 mmHg(1 mmHg=0.133 kPa),左侧血压130/92 mmHg;双肺呼吸音清晰,未闻及干湿性啰音;心率66次/分,律齐,各瓣膜听诊区未闻及杂音。实验室检查示:肌钙蛋白I<0.1 ng/ml(0~0.3 ng/ml);肌酸激酶同工酶1.73 ng/ml(0~5 ng/ml);肌红蛋白3.39 ng/ml(0~58 ng/ml);N末端B型脑钠肽前体 40.4 pg/ml(0~450 pg/ml);D-二聚体<0.1 mg/L(0~0.5 mg/L)。血常规:白细胞计数6.01×109/L,红细胞计数5.12×1012/L,血红蛋白153 g/L,血细胞比容44.2%,血小板计数184×109/L。肝肾功能正常。急诊予阿司匹林300 mg嚼服、替格瑞洛180 mg嚼服、瑞舒伐他汀20 mg口服。

图1 入院18 导联心电图 A.肢体和前壁导联(12 导联);B.右心室、后壁导联(6 导联)Figure 1 Admission electrocardiogram
2023年8月26日01:37进入导管室行急诊冠状动脉造影术。局部麻醉下行冠状动脉造影示:右优势型;左主干长,未见明显狭窄,左前降支自近段可见约70%~80%局限性偏心狭窄,未见左回旋支。右冠状动脉后降支远段可见约90%局限性偏心狭窄。于右冠状动脉口旁、右冠窦底、左冠状动脉口旁及左冠窦底行非选择造影,未见异常开口(图2~3)。用猪尾导管于升主动脉根部行非选择造影,左回旋支于无冠窦隐约显影,最终利用Tig造影导管于无冠窦找到异常起源的左回旋支开口。术中造影示:左回旋支自中段次全闭塞;钝缘支近段可见约60%局限性狭窄,余散在斑块,未见狭窄及闭塞性病变。利用6 F AL 0.75指引导管至左回旋支开口,将SION导丝顺利通过闭塞段送至左回旋支远段,沿SION导丝送Maverick 2.0 mm×20 mm球囊(Boston Scientific公司)至闭塞处以10 atm(1 atm=101.325 kPa)×6 s扩张病变处。复查造影示:左回旋支血流恢复心肌梗死溶栓治疗试验(thrombolysis in myocardial infarction,TIMI)血流分级Ⅲ级,中段残余弥漫不规则偏心狭窄。送2.25 mm×29 mm药物涂层支架(山东吉威)至左回旋支中段病变处,以12 atm×6 s释放。沿SION导丝送Quantum Maverick 2.5 mm×15 mm后扩球囊(Boston Scientific公司)至支架内,于支架近段,以12 atm×6 s后扩张。复查造影示:左回旋支中段狭窄消失,支架贴壁良好,无夹层、血肿及血栓形成;TIMI血流分级Ⅲ级(图4)。术后予阿司匹林(100 mg、每日1次)、替格瑞洛(90 mg、每日2次)抗血小板聚集,瑞舒伐他汀(20 mg、每日1次)调节血脂代谢,低分子肝素(5000 IU 、每12 h 1次)抗凝等治疗。术后复查心电图示:窦性心律,Ⅱ、Ⅲ、avF、V7~V9导联ST段恢复基线(图5)。
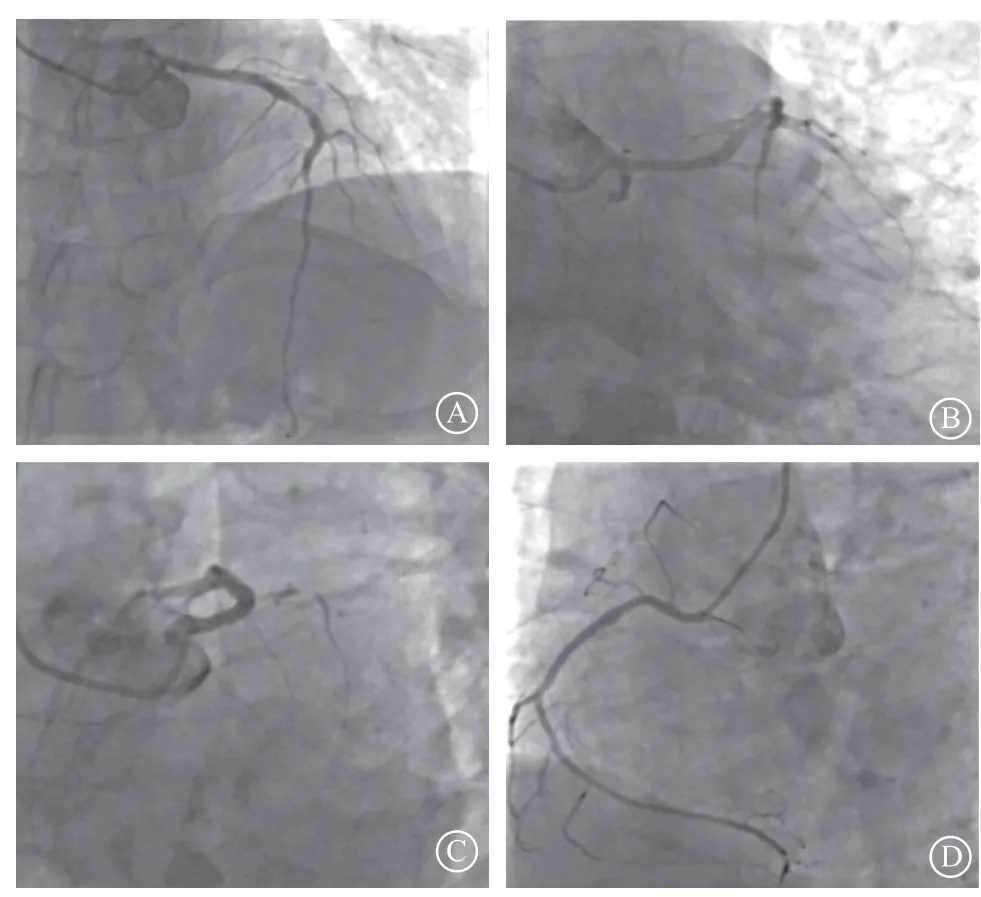
图2 急诊造影 A.右前斜位 30°;B.右前斜位30°+足位20°;C.左前斜位45°+足位30°;D.右冠状动脉左前斜位45°Figure 2 Emergency coronary angiography

图3 各异常开口常规体位非选择造影 A.左冠状动脉口附近;B.左冠窦内;C.右冠窦内Figure 3 Non selective contrast imaging of various parts

图4 左回旋支找到及处理过程 A.无冠窦找到左回旋支;B.AL 0.75 指引导管到位;C.最后结果Figure 4 Finding and processing of rotary support

图5 术后18 导联心电图 A.肢体和前壁导联(12 导联);B.右心室、后壁导联(6 导联)Figure 5 Postoperative electrocardiogram
2023年8月27日复查高敏肌钙蛋白I 35.130 ng/ml(0~0.01 ng/ml)。超声心动图示:左心室壁节段性运动不良,左心房增大,二尖瓣反流(轻至中度),主动脉瓣反流(轻度),三尖瓣反流(轻度),左心室舒张功能减退,左心室射血分数63%。2023年9月4日复查高敏肌钙蛋白I测定0.983 ng/ml,复查心电图:窦性心律;ST段Ⅱ、Ⅲ、aVF、V7~V9导联均回落至基线伴Ⅱ、Ⅲ、aVF导联T波倒置。于2023年9月5日出院。出院后1周、1个月、2个月电话及门诊随访、复查,未再出现胸闷、胸痛等症状及血栓事件。
2 讨论
冠状动脉异常起源是心血管疾病罕见的临床表现,据报道发病率为0.6%~5.4%[1]。其中大多数是在冠状动脉造影或冠状动脉CT检查过程中偶然发现的。国内在冠状动脉异常起源中右冠状动脉起源于左冠窦最常见[2]。左回旋支的异常起源为左冠状动脉异常起源中的特殊类型之一,其整体发生率远低于左前降支和右冠状动脉异常起源。国内统计学数据显示左回旋支的异常起源占全部冠状动脉造影患者的0.022%~0.024%[2]。
左回旋支起源于右冠窦为最常见的类型[3]。对于左回旋支起源于右冠窦,进一步又可分为左回旋支单独开口、与右冠状动脉共同开口两种类型。这两种类型国内外均有个案报道[4-7]。国内外对于左回旋支开口于右冠窦且合并心肌梗死或急性冠状动脉综合征的病例少有报道[8-9]。而左回旋支开口于无冠窦内且合并急性闭塞,极为罕见。当急性心肌梗死考虑左回旋支为罪犯血管,左冠状动脉造影仅见左主干及左前降支而未见左回旋支时,首先考虑开口变异可能[10]。但这之前需排除左回旋支齐头闭塞或先天缺如两种可能情况,方法:(1)采用最佳体位显示左回旋支开口部病变[11],例如肝位(右前斜位30°+足位20°)和蜘蛛位(左前斜位45°+足位30°),仔细观察有无开口残端;(2)选用软导丝探寻,必要时可行血管内超声检查排除齐头闭塞、缺如可能[12]。若排除上述两种可能,则高度怀疑开口于右冠窦或其他异常位置的情况。基于此,本病例报道术中考虑以下3点。(1)左回旋支异常起源?尚未找到左回旋支。(2)左主干长,左回旋支齐头闭塞?(3)患者先天性左回旋支缺失,罪犯血管为后降支远段病变?
当怀疑存在左回旋支异常起源时,首先在右冠状动脉口附近寻找,如右冠状动脉造影过程中无左回旋支显影,可在造影后稍回撤导管或稍逆时针旋转导管,也可同时完成上述两个动作,造影观察右冠状动脉口附近有无左回旋支。若右冠状动脉口附近未找到,可依次在右冠窦内、左冠状动脉口、左冠窦内寻找。建议首选5 F Tig造影导管。针对本病例采用以下手术策略:(1)应用Tig管、AL造影管,于左右冠窦底、左冠状动脉口部、升主动脉根部及窦中部非选择造影再次查找左回旋支开口;(2)EBU 3.5指引导管到左冠状动脉,SION导丝反复尝试,有无齐头闭塞部位。
手术策略应用结果:(1)左主干及左前降支开口附近,导丝反复探寻,未见齐头闭塞部位;(2)患者后降支虽有重度狭窄,TIMI血流分级Ⅲ级,但患者心电图无回落,症状未缓解,考虑后降支非罪犯血管;(3)考虑左回旋支为异常起源,只是未找寻到。尝试Tig管再次寻找,若仍未探寻到异常开口,可用5 F猪尾导管于升主动脉根部行非选择性造影[13]。
对于冠状动脉异常起源,若仅行冠状动脉造影无法找到,且无法准确描述冠状动脉走行,进一步辅助检查是必要的[14]。冠状动脉CT血管造影是一种无创、快捷、简单的检查方法,急诊冠状动脉造影时,若左右冠窦内、升主动脉根部等异常开口的常见部位以及猪尾导管非选择造影均找不到相应冠状动脉血管,可以行冠状动脉CT血管造影检查,明确冠状动脉开口及走行,再选择相应导管,行介入治疗。介入治疗则需要根据异常起源的位置,指导选用适宜的指引导管,本病例术者选用AL 0.75,用适宜的操作手法完成冠状动脉介入诊疗过程[15]。
我国心血管疾病患病率及死亡率现仍处于上升阶段[16]。熟悉掌握冠状动脉异常起源的解剖及临床特征在冠状动脉介入诊疗过程中有着重要指导意义。冠状动脉异常起源的临床及影像学分型目前尚未有统一的标准或专家共识,同时缺乏标准化的指南。而对于左回旋支异常起源这种特殊类型且合并狭窄或者急性闭塞的报道较为少见。本例患者为左回旋支开口于无冠窦且合并急性闭塞,在考虑到左回旋支异常起源后,在左右冠状动脉开口附近、左右冠窦内、升主动脉根部及无冠窦内反复查找,最终于无冠窦内找寻到左回旋支,顺利开通血管并置入支架。本病例报道为广大介入术者进行介入手术操作提供思路,如见类似病例,需注意此类情况,防止漏诊。
利益冲突 所有作者均声明不存在利益冲突
——导丝概述及导丝通过病变技巧

