对冠心病一级和二级预防患者筛查幽门螺杆菌的临床研究*
罗 军 牟 英 刘云兵 电子科技大学附属绵阳医院 医学检验科 心血管内科 心脏电生理中心,四川省绵阳市 6000
目前,小剂量阿司匹林(LDA)75~325mg/d单独或与其他抗血小板药物联合使用在冠心病的一级和二级预防中取得了良好效益,但其引起的胃肠道出血也十分突出。H.pylori是寄居于胃黏液与上皮细胞表面之间的革兰阴性杆菌,其感染是胃肠道出血和胃癌的主要危险因素。Ng等[1]的研究发现,幽门螺杆菌感染使低剂量阿司匹林使用者胃肠道出血的风险增加了2.32倍。国内报道[2-3],H.pylori感染会增加冠心病患者抗血小板药物治疗后消化道出血发生率;而H.pylori感染在世界各地仍然相当普遍[4-6]。因此,对于需长期口服阿司匹林、阿司匹林联合氯吡格雷(或替格瑞洛)预防冠心病的患者及时准确地筛选出幽门螺杆菌并根除是必要的,这对减少上消化道出血可能有重要意义。因此,通过前瞻性随机对照研究对需要冠心病一级、二级预防的患者,评估进行H.pylori筛查和根除H.pylori治疗是否减少阿司匹林单联或双联抗血小板治疗相关的上消化道出血事件。
1 资料与方法
1.1 一般资料 选取2020年1月—2021年6月本院收治的824 例需长期服用阿司匹林等抗血小板治疗的冠心病患者,其中男467例,女357例,平均年龄(62.82±14.09)岁。
1.2 选择标准 纳入标准:(1)所有患者均符合美国心脏病学会/美国心脏协会(ACC/AHA)中的冠心病诊断标准:①有典型的心绞痛症状并排除主动脉瓣病变,②有明确的陈旧性心肌梗死或急性心肌梗死病史,③冠状动脉造影发现有≥70%的冠脉狭窄;(2)均接受阿司匹林或阿司匹林、氯吡格雷(或替格瑞洛)抗血小板治疗;(3)患者均签署知情同意书。排除标准:(1)1个月内服用过铋剂、抗生素、H2受体拮抗剂、质子泵抑制剂治疗史的患者;(2)合并肝硬化,严重肝、肾功能不全,重度贫血;(3)合并肿瘤等恶性疾病;(4)合并有血液系统疾病和凝血功能异常者;(5)有抗血小板治疗或华法林抗凝治疗禁忌者;(6)严重肺功能不全;(7)既往有消化道出血病史;(8)合并风湿免疫性疾病并需要其他非甾体抗炎药、激素、免疫抑制剂治疗的患者。
1.3 方法
1.3.1 将所有患者随机分为H.pylori筛查组和未筛查组。未筛查组行抗血小板治疗;筛查组根据H.pylori检测结果分阳性组和阴性组,H.pylori阴性组行抗血小板治疗;H.pylori阳性组接受抗血小板治疗同时根除H.pylori感染;不同组别患者均根据病情分为单抗组(阿司匹林)和双抗组[阿司匹林)、氯吡格雷(或替格瑞洛)联用]。
1.3.2 抗血小板治疗:未行经皮冠状动脉介入治疗(PCI)的患者口服阿司匹林肠溶片(拜耳医药保健有限公司)100mg/d;急性冠脉综合征(ACS)和行PCI手术患者均口服阿司匹林(100mg/d)联合氯吡格雷(赛诺菲制药有限公司) 75mg/d或替格瑞洛(阿斯利康公司)90mg/bid维持治疗。
1.3.3 H.pylori根除治疗:采用铋剂四联疗法:铋剂+质子泵抑制剂(PPI)+2种抗菌药物(阿莫西林1.0g bid+呋喃唑酮0.1g bid),青霉素过敏者,根据患者自身情况调整抗菌药物的使用,疗程10~14d;铋剂应在饭前30~60min时服用,抗菌药物在餐后即刻服用。
1.3.4 H.pylori检测:H.pylori筛查组患者于治疗开始前及根除治疗1个月后,采用13C尿素呼气试验检查幽门螺杆菌。
1.4 观察指标 随访1年,检测患者血常规、大便隐血、肝功、肾功和凝血功能指标。
1.5 上消化道出血的定义和处理 上消化道出血是指屈氏韧带以上的食管、胃、十二指肠和胰腺等病变引起的出血。若患者出现消化道症状,需到医院门诊行常规检测:血常规、血脂、空腹血糖、肾功、凝血功能、肝功、大便隐血。若检测结果示上消化道出血,立即请消化内科医生会诊,根据患者临床症状进行上消化道出血严重程度采用格拉斯哥—布拉奇福德出血评分系统(GBS)进行评分,消化科医生和心血管内科医生根据评分结果和缺血风险决定是否停用抗血小板药、采取内镜或药物止血、PPI抑酸剂、胃黏膜保护剂治疗。
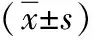
2 结果
2.1 两组患者一般临床资料比较 两组性别、年龄、吸烟、糖尿病与高血压比较均无统计学差异(P>0.05),两组出血后血红蛋白(Hb)有统计学差异(P<0.05)。见表1。

表1 患者一般临床资料比较
2.2 上消化道出血 总体发生出血的患者平均年龄为(68.9±12.4)岁,未出血患者的平均年龄为(62.8±13.7)岁,两者比较差异有统计学意义(P<0.004)。H.pylori未筛查组上消化道出血发生率高于H.pylori筛查组(χ2=4.176,P<0.05)。未筛查组中单抗组上消化道出血发生率与双抗组比较,差异有统计学意义(χ2=5.211,P<0.05)。筛查组中H.pylori阳性组与阴性组上消化道出血发生率比较无统计学差异(P>0.05)。见表2。

表2 冠心病患者上消化道出血情况[n(%)]
2.3 两组随访1年Hb、PT、ALT、肌酐水平比较 随访1年,未筛查组Hb低于基线值及同期筛查组(P<0.05),而两组凝血酶原时间(PT)、谷丙转氨酶(ALT)、肌酐与各基线值比较无统计学差异(P>0.05)。见表3。

表3 两组Hb、PT、ALT、肌酐水平比较
3 讨论
本研究结果显示,筛查组H.pylori感染率为61.0%,提示H.pylori感染在人群中普遍存在,文献显示:在美国约为35%[4],在发展中国家为50.8%[5],中国目前的感染率高达42%~64%[6],并且大部分感染人群在早期并未表现出明显临床症状,对这部分患者就会出现漏检,在长期使用抗血小板治疗后就会增加上消化道出血风险。未筛查组的上消化道出血率(7.09%)明显高于筛查组(3.86%),表明通过采取H.pylori根除治疗可以减少上消化道出血的发生,这可能与以下机制有关[7]:(1)H.pylori凭借其空泡细胞毒素 A(VacA)蛋白和细胞毒素相关基因 A(cagA)等毒力因子,诱发局部炎症和免疫反应,损害局部黏膜。(2)可增加胃泌素释放和胃酸分泌,诱导黏膜中性粒细胞浸润,增强对胃黏膜的侵袭。(3) 阿司匹林和H.pylori均可破坏胃黏膜的黏液—碳酸氢盐屏障,导致H+反渗,增加消化性溃疡和消化道出血发生的危险性。因此,合并感染H.pylori的冠心病患者,阿司匹林与H.pylori二者具有协同作用,使患者发生上消化道损伤的风险大大增加,与国外研究一致[8-9]。同时本文还发现发生出血的患者平均年龄为(68.9±12.4)岁,高于未发生出血患者的(62.8±13.7)岁,进一步说明年龄越大出血风险越大,有研究[10]发现低剂量或标准剂量的阿司匹林使胃肠道出血事件增加60%,出血率随着年龄的增长而增加。在H.pylori筛查组中,H.pylori阳性组的出血率(3.95%)与H.pylori阴性组(3.70%)相近,该结果与国外报道一致[10-11],说明抗血小板治疗前根除H.pylori感染可明显降低上消化道出血的发生率。同时,在H.pylori未筛查组中Hb水平显著低于H.pylori筛查组,提示应主动筛查冠心病人群的H.pylori感染情况,对阳性患者在抗血小板治疗的同时还应采取根除H.pylori的治疗措施,以尽量减少上消化道出血风险的发生。随访1年结果显示,各组患者的肝、肾、凝血功能比较无差异,说明采取的H.pylori根除方案是安全的,两种抗血小板治疗方式对患者肝肾功能没有影响。
本文中,未筛查组采用双联抗血小板治疗的患者出血率均高于采用单抗治疗的患者,说明与单独应用阿司匹林相比,阿司匹林联用氯吡格雷导致患者上消化道出血发生率明显增加,与国外研究一致[12],这可能与阿司匹林一方面对血栓素A2诱导的血小板聚集产生不可逆的抑制作用,体内的COX活性恢复慢,出血风险增大[13];另一方面可直接损伤胃肠道黏膜,导致胃肠道出血风险,是黏膜直接局部刺激和抑制前列腺素合成的系统效应共同作用的结果。氯吡格雷虽然不直接损伤消化道黏膜,但在抑制血小板衍生的生长因子同时,也会抑制血小板释放的血管内皮生长因子,从而使血管生成受阻而影响溃疡愈合,使胃黏膜损伤进一步加重[14],因此两者联用不仅使抗血小板聚集的作用明显增强,同时也增加了出血的风险。而筛查组采用双联疗法治疗患者的出血发生率有高于单抗治疗患者的趋势,但无统计学意义(P>0.05),可能由于筛查组中患者进行根除H.pylori治疗后,阻断了H.pylori和抗血小板药物导致上消化道出血的协同作用,降低了出血风险,或者可能需要增加样本量才能得到阳性结果。
综上所述,对需长期口服阿司匹林、阿司匹林联合氯吡格雷(或替格瑞洛)预防冠心病的患者进行常规筛查H.pylori感染是有必要的,对检测阳性的患者及时进行H.pylori的根除治疗可能会降低长期服用抗血小板药物导致上消化道出血的风险。

