3D腹腔镜结肠癌根治手术疗效分析及预后评价
梁 蕾,张 伟,张金江,庞粉萍,苗建军,尚培中,李 伟
(1.中国人民解放军陆军第八十一集团军医院 普通外科,河北 张家口 075000;2.中国人民解放军陆军第八十一集团军医院 检验病理科,河北 张家口 075000)
随着微创技术的普及,腹腔镜结肠癌根治术已成为治疗结肠癌的主流术式[1-2]。研究表明,结肠癌术后复发转移存在多个癌基因、抑癌基因及其相关蛋白质标记物各自发挥作用或协同作用,因此,探讨其在结肠癌的表达及相关性,对辅助诊断、指导治疗、评估预后均具有重要意义[3-4]。B细胞特异的莫洛氏鼠白血病病毒插入位点1(B-cell specific moloney murine leukemia virus insert on site 1,Bmi-1)是多梳组基因家族核心成员之一,参与细胞分化及增殖调控[5];尾型同源盒转录因子-2(caudal-related homeodomain transcription factor 2,CDX-2)是同源盒基因家族成员之一,在调节消化道上皮细胞发育、增殖、分化,维持细胞表型等方面具有重要作用[6]。我们应用免疫组织化学(immunohistochemistry,IHC)染色技术检测Bmi-1和CDX-2在结肠癌及癌旁组织中的表达,探讨Bmi-1和CDX-2与结肠癌临床病理特征的相关性。
1 资料与方法
1.1 一般资料
收集2015-07-2018-08月陆军第八十一集团军医院收治的67例结肠癌患者,均由肠镜检查并取活检明确诊断。纳入标准:①病理及IHC诊断明确的结肠腺癌;②肿瘤分期为Ⅰ~Ⅲ期;③术前未接受化疗、放疗、免疫治疗、靶向治疗、中药治疗等各种抗癌治疗;④病历及随访资料齐全。排除标准:①手术前5年内有恶性肿瘤病史;②结肠癌导致肠梗阻需急诊手术;③合并其他脏器疾病术中施行联合脏器切除者;④结肠复发癌;⑤并发其他恶性肿瘤的多源癌;⑥并发心、肺、肝、肾等重要脏器功能不全;⑦术后死于结肠癌以外其他疾病。根据结肠癌根治手术方式不同将患者分为腹腔镜组与传统开腹组。①腹腔镜组35例,其中男19例,女16例;年龄43~85岁,平均(66.8±9.6)岁;营养风险筛查(nutrition risk screening,NRS)2002评分:<3分23例,≥3分12例;TNM分期:Ⅰ期6例,Ⅱ期12例,Ⅲ期17例。②开腹组32例,其中男18例,女14例;年龄45~82岁,平均(65.4±9.8)岁;NRS-2002评分:<3分21例,≥3分11例;TNM分期:Ⅰ期5例,Ⅱ期12例,Ⅲ期15例。2组患者性别、年龄、NRS-2002评分、TNM分期4项临床基线资料比较差异无统计学意义(P>0.05),具有可比性。
治疗方案经医院伦理委员会批准,患方签署知情同意书。
1.2 研究方法
1.2.1 手术方法
2组均采用全身麻醉。腹腔镜组采用蛇牌3D腹腔镜,按照《腹腔镜结直肠癌根治手术操作指南》施行腹腔镜结肠癌根治术[7],其中,右半结肠切除26例,左半结肠切除3例,乙状结肠切除6例。开腹组切口长度14~20 cm,施行传统开腹结肠癌根治术,其中,右半结肠切除24例,左半结肠切除3例,乙状结肠切除5例。2组患者均遵循加速康复外科(enhanced recovery after surgery,ERAS)理念施行围手术期管理。
1.2.2 IHC研究方法
采用EliVisionTMplus两步法检测Bmi-1和CDX-2在67例结肠癌和30例癌旁组织(距癌灶边缘近端或远端超过3 cm、病理证实无癌残留的结肠组织)中的表达,分析其在结肠癌组织中的表达状况与患者临床病理特性的关系。IHC染色具体操作步骤及判定标准见文献[8]。
1.3 观察指标
1.3.1 手术相关指标
对比分析2组切口总长度、手术时间、术中失血量、清扫淋巴结数目、术后12 h疼痛评分、肠功能恢复时间及术后平均住院日7项指标。疼痛评分采用数字强度量表(numerical rating scale,NRS),由轻至重分别记0~10分。
1.3.2 IHC指标
①Bmi-1和CDX-2在结肠癌及癌旁组织中表达的阳性率;②Bmi-1和CDX-2表达与患者年龄、瘤体大小、分化等级、淋巴结转移及5年内复发转移5项临床病理特征的相关性;③结肠癌组织Bmi-1和CDX-2表达的相关性。
1.4 统计学方法
2 结 果
2.1 腹腔镜手术与开腹手术相关指标结果比较
腹腔镜组与开腹组比较,手术时间、清除淋巴结数目差异均无统计学意义(P>0.05),切口总长度(腹腔镜组累计计算所有戳孔和所取标本的小切口长度)、手术失血量、术后12 h疼痛评分、肠功能恢复时间、术后平均住院日差异均有统计学意义(P<0.05)(表1)。
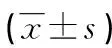
表1 腹腔镜结肠癌根治术与开腹结肠癌根治术患者手术相关指标比较
2.2 Bmi-1和CDX-2在结肠癌中表达结果比较
①Bmi-1和CDX-2在结肠癌组织及癌旁组织表达比较:结肠癌组织和癌旁组织中Bmi-1阳性率分别为79.1%(53/67)和30.0%(9/30),差异有统计学意义(χ2=21.664,P<0.05),CDX-2阳性率分别为64.2%(43/67)和90.0%(27/30),差异有统计学意义(χ2=6.878,P<0.05)。②结肠癌临床病理特征与Bmi-1和CDX-2表达的关系:Bmi-1和CDX-2表达在不同年龄、不同瘤体大小2组间差异均无统计学意义(P>0.05),与有无淋巴结转移和5年内有无复发转移相关(P<0.05)。Bmi-1表达与分化等级无关(P>0.05),CDX-2表达与分化等级相关(P<0.05)(表2)。③结肠癌组织Bmi-1和CDX-2表达的相关性:67例患者Bmi-1和CDX-2共阳性率为44.8%(30/67);共阴性率为1.5%(1/67)。经列联系数相关性分析,两者在结肠癌的表达呈负相关(r=-0.29)。
3 讨 论
3D腹腔镜视野放大功能强,对组织器官立体感明显优于2D腹腔镜,手术器械定位更准确,更易辨认膜解剖层面,更能清晰处理血管[9]。较细血管多应用超声刀或电凝止血,较粗血管则可应用生物夹夹闭,或直接用丝线结扎。本研究结果表明,腹腔镜组切口总长度、手术失血量均明显少于开腹组,2组手术时间无显著差异,表明两种术式虽然手术方法、操作步骤及程序存在差别,但都需要足够的时间保证手术质量,尤其近年来采用侧方入路、尾侧入路、尾侧联合中间入路、尾侧-头侧-中间入路相结合等改良方法,较以往单纯采用完全中间入路可简化手术流程,增加手术流畅度,明显节约手术时间,提高手术安全性、手术效率和治疗效果,尤其对体质量指数(body mass index,BMI)偏高患者更具优势[1,10]。淋巴结转移是影响结肠癌预后的独立危险因素,清除转移及可疑淋巴结对改善预后至关重要,近年来随着腹腔镜技术的不断提高,对淋巴结清扫的要求也越来越高[7,11-12]。3D腹腔镜下术者能更方便、更安全地实现充分合理的淋巴结清扫。本研究中腹腔镜组与开腹组清除淋巴结数目无显著差异,说明3D腹腔镜手术完全能够达到传统开腹手术的根治效果。统计分析结果表明,本研究腹腔镜组切口总长度较开腹组平均缩短了63.6%,因而可显著减轻患者腹壁疼痛感,腹腔镜组术后12 h疼痛NRS评分也显著低于开腹组。由于腹腔镜手术对腹壁损伤小,失血较少,减少了脏器暴露及对肠道的刺激作用,机体应激反应较轻,有利于加快肠功能恢复和患者康复速度,提高术后生活质量,显著减少并发症,缩短术后平均住院日。本研究结果表明,3D腹腔镜手术为淋巴结清除精准化操作提供了强力支撑,对进展期结肠癌患者施行腹腔镜手术治疗,能完全、彻底实现根治性目的,显著减轻手术创伤及术后疼痛,配合ERAS方案的全程干预,可促进患者术后肠功能恢复,尽早改善营养状态及生活质量[13]。
结肠癌术后复发转移与多种标记物网状调控、协同表达或拮抗作用密切相关,术后通过IHC染色检测癌组织中多种肿瘤标记物表达状态,有助于评估患者预后及复发转移潜能[14]。Bmi-1基因主要通过P16Ink4a/CyclinD/Rb通路及P19Arf/MDM2/P53通路调节细胞生长、增殖及转化。研究发现,Bmi-1在大多数正常组织中均呈低表达状态,在乳腺癌、胃癌等多种恶性肿瘤组织中高表达,并与肿瘤复发转移潜能呈正相关[15-16]。Bmi-1过表达可促进CD133+CD44+HCT116结肠癌干细胞发生上皮间质转化,促进癌细胞增殖、侵袭、转移[17-20]。CDX-2是控制肠上皮细胞增殖分化的重要因子,可诱导肠特异性基因表达,增强活性,促进细胞分化、柱状形态和极化的形成。正常情况下从十二指肠至肛管的整个肠道上皮细胞均可有CDX-2表达。近年来研究发现,CDX-2在胃癌、胆囊癌等肿瘤组织中呈高表达,而在甲状腺乳头状癌、结肠癌等肿瘤组织中呈低表达,表明CDX-2表达与多种癌症的发生和预后相关[21-25]。CDX-2基因可能通过NF-κB通路抑制Cyclin D1活性,从而抑制结肠癌细胞增殖[26]。为了探讨Bmi-1和CDX-2在结肠癌的表达特点及其相关性,我们对2组手术的所有癌组织标本进行了IHC染色,证实癌组织Bmi-1阳性率显著高于癌旁组织,CDX-2阳性率显著低于癌旁组织,表明两者表达状况均有助于判断结肠良、恶性病变。Bmi-1和CDX-2表达与结肠癌患者年龄(≤65岁与>65岁)、瘤体大小(≤4 cm与>4 cm)无关,与淋巴结转移和5年内复发转移有关。两者在结肠癌组织中的表达呈负相关,说明Bmi-1表达上调、CDX-2表达下调均预示患者淋巴结转移机率高、术后易复发或远处转移。近年来,基于Bmi-1和CDX-2的生物治疗试验表明,对Bmi-1蛋白阳性表达的癌症患者下调其表达,可逆转癌细胞对化疗药物的耐药性[27-29]。构建CDX-2 RNAi慢病毒表达载体,下调CDX-2表达可诱导上皮细胞间质转化,增强结肠癌细胞的侵袭迁移能力[30]。
综上,3D腹腔镜提高了淋巴结清除精准化操作水平,对进展期结肠癌患者施行腹腔镜根治术治疗有利于患者术后各项功能恢复,确保治疗的有效性和安全性。术后联合检测Bmi-1和CDX-2在癌组织中的表达,对评估结肠癌恶性程度、预测复发转移及预后、动态观察临床治疗效果等均具有一定实用价值。随着对结肠癌精准手术及生物学特性的深入研究,必将有助于提高结肠癌综合诊治水平。

