不同体位对膝关节镜手术患者蛛网膜下腔阻滞罗哌卡因ED50的影响
张雪薇 付鸿林* 蔡畅 李志昂
膝关节镜手术需要在椎管内麻醉的条件下进行。椎管内麻醉的最佳状态是既能有效地抑制感觉神经的传导,又能够精准地实现手术后的运动功能快速恢复。有必要寻找一种麻醉方法,该方法既满足术中最低感觉阻滞平面,又能够使患者在术后更快地恢复感觉和运动[1]。体位是调节蛛网膜下腔阻滞平面的重要因素之一[2]。这项试验首次确定了膝关节手术患者不同程度的头高脚低位下,罗哌卡因蛛网膜下腔麻醉的半数有效剂量(the median effective dose,ED50)并对麻醉效果和副作用进行了观察。
1 资料与方法
1.1 病例资料 所有病例在获得本院医学伦理委员会的批准后,均获得患者签署的知情同意书。选择本院择期行脊椎-硬膜外联合麻醉下行单侧膝关节镜手术的患者90 例,ASA 分级I 或Ⅱ级,年龄18~64 岁,体质量指数(BMI)18~24 kg/m2。无局部麻醉药过敏史和椎管内麻醉禁忌证。
1.2 麻醉方法 在进行麻醉前,常规监测患者的血压、心率和脉搏血氧饱和度,并在开放上肢静脉后给予乳酸钠林格氏液输注,同时使用鼻导管进行吸氧。患者呈患侧卧位,于L3~4段椎间隙作为穿刺点进行硬膜外腔穿刺,通过生理盐水阻力消失法进行评估,确认穿刺成功后,根据随机分组调整床的角度为头高脚低0°、10°或20°。随后蛛网膜下腔阻滞针(斜面向头端)通过硬膜外穿刺针刺破蛛网膜,当发现有清亮的脑脊液流出时,以速度0.1 mL/s 的方式注入罗哌卡因(批号:LCDC,Astra Zeneca 公司,瑞典)至蛛网膜下腔中[3]。向头部端留置3cm 硬膜外导管。剔除病例:如果蛛网膜下腔阻滞不理想或手术时间>1 h,患者可能会感到疼痛。在这种情况下,可以通过预置硬膜外导管给予2%利多卡因3 mL 的补充,并在5 min 后再注入5 mL,直至手术结束,以此缓解疼痛[4]。当患者或外科医生对手术过程中的麻醉感到不满意时,会采取全身麻醉的措施。
1.3 罗哌卡因剂量及ED50的确定 使用序贯法计算不同体位时罗哌卡因的ED50以及95%可信区间(95%CI)。试验过程中采取随机双盲设计。样本量随机分为三组:0°组、10°组和20°组。三组第1 例患者均给予0.75%罗哌卡因11.25 mg(1.5 mL),根据蛛网膜下腔阻滞是否有效决定下一例患者接受罗哌卡因的剂量:10 min 内感觉阻滞平面不低于T10,则下一例罗哌卡因用量降低0.75mg(0.1 mL);感觉阻滞平面低于T10,则下一例罗哌卡因用量增加0.75 mg(0.1 mL)。如此反复直至出现7 个转折点(即从蛛网膜下腔阻滞有效至无效或蛛网膜下腔阻滞无效至有效)。以往的研究表明,每组30 个样本足以满足样本量计算要求,因此三个组共计90 个样本[3,5]。
1.4 数据采集 由不知分组的麻醉科医师行椎管内麻醉,并记录蛛网膜下腔阻滞罗哌卡因剂量。另一位未参与分组的麻醉科医师通过针刺法每隔1 min对注药后的感觉阻滞平面进行评估。记录感觉阻滞的起效时间(从蛛网膜下腔注药结束至T10感觉阻滞首次出现的时间)和最高感觉阻滞的水平。本研究采用了改良的Bromage评分法,对非手术侧下肢的运动阻滞效果进行评估。评分标准:髋、膝、踝关节均能运动为0 分;髋关节不能运动,但膝、踝关节能运动为1 分;髋、膝关节不能运动,但踝关节能运动为2 分;髋、膝、踝关节均不能运动为3 分。Bromage 评分达到1 分的时间被定义为运动阻滞起效时间,而从运动阻滞起效到恢复至0 分所需的时间被定义为运动阻滞恢复时间。每分钟评估一次运动阻滞起效时间,并进行记录。麻醉科医师术后电话随访患者,评估并记录运动阻滞恢复时间。记录低血压和恶心呕吐事件,并采取相应的措施处理。
1.5 统计学方法 采用SPSS 26.0 统计软件。正态分布的计量资料以(±s)表示,组间比较采用单因素方差分析,两两比较采用Bonferroni 法;非正态分布的计量资料以M(P25,P75)表示,采用多样本秩和检验。计数资料以n或%表示,组间比较采用χ2检验或Fisher 确切概率法。采用概率单位回归分析法计算罗哌卡因ED50以及其95%CI,并使用U 检验进行比较。P<0.05 为差异有统计学意义。
2 结果
2.1 三组患者一般资料及手术时间的比较 见表1。

表1 三组患者一般资料及手术时间的比较
2.2 三组患者蛛网膜下腔阻滞罗哌卡因ED50的比较 见表2。

表2 三组患者蛛网膜下腔阻滞罗哌卡因ED50的比较(mg)
2.3 三组神经阻滞情况比较 见表3。
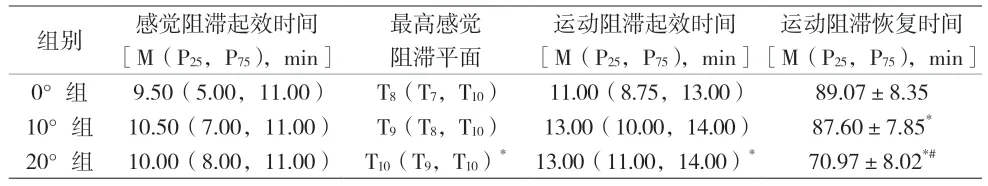
表3 三组神经阻滞情况比较(n=30)
3 讨论
在达到相同椎管内麻醉感觉阻滞平面时,减少罗哌卡因的用量可缩短感觉和运动恢复时间。有研究指出,在进行膝关节镜检查时,在L3~4的间隙内注射重比重布比卡因,头向下倾斜5°可以减少布比卡因的用量[6]。考虑头低位在身体心理上造成不适故本试验保持头高脚低体位,用以观察不同体位下药物对试验效果的影响。
本试验结果显示:头高脚低角度越大,患者蛛网膜下腔阻滞罗哌卡因ED50越小,作者推测原因可能如下:(1)大部分局部麻醉药(不含糖)注入蛛网膜下腔后受到体温的影响,其比重会变轻。37℃时除了0.75%的左旋布比卡因是等比重外,其他溶液都是轻比重[7]。这使0.75%罗哌卡因比重相对变轻,头高脚低后罗哌卡因更易向头端扩散,因此20°组所需要的药量减少;(2)颅内压的改变会对局部麻醉药的扩散产生影响,这会导致脑脊液在颅腔和椎管之间重新分布[8];(3)实际结果表明:本试验使用的浓度为0.75%罗哌卡因更倾向于向头侧扩散,但正常脊柱生理弯曲有利于局部麻醉药向足侧扩散,所以本试验结果更确切的说是综合的结果。本研究为消除止血带反应,有效的标准是感觉阻滞平面10 min 内达到T10。这是因为膝部有来自腰部和骶部神经根的神经供应,对于膝关节区域的手术,需要对L2~S2皮区进行麻醉,使用止血带需要更高的阻滞平面,最高可达L1。还有研究表明,老年人髋关节置换手术的罗哌卡因ED50为6.43 mg[3]。与我们的试验不同之处在于研究对象的年龄较大,同时所使用的罗哌卡因浓度为0.5%。本研究未使用0.5%罗哌卡因是由于一些局部麻醉剂可以通过减少某些微生物的活细胞数达到抗菌效果,但罗哌卡因并未表现出任何抗菌作用,故本试验选择0.75%罗哌卡因,以减少配置步骤,并增加安全性。
本研究结果显示,三组感觉阻滞平面均满足手术需要,20°组最高感觉阻滞平面最低,麻醉更为精准,一定程度上避免了过度神经阻滞。最高感觉阻滞平面是在达到手术要求感觉阻滞平面后局部麻醉药继续向头侧扩散阻滞的范围,运动和感觉阻滞水平也与局部麻醉剂量有关。因本试验旨在测算最低有效剂量,当三组所用剂量不同且均较少时,最高感觉阻滞平面可能受剂量影响更明显。由于20°组的最低有效剂量较其他两组低,因此最高感觉阻滞平面也最低。有研究表明,采取头高脚低体位可限制最高感觉阻滞平面,与本试验不同之处为其采用重比重布比卡因但剂量固定为12.5 mg[2]。运动阻滞恢复时间方面,20°组运动阻滞恢复时间最短,其中有2 例20°组患者手术结束后髋关节可以自由活动并实现自己过床。虽然序贯法在小样本中通常用于确定药物的ED50,但是仍存在某些限制,因为其无法精确评估药物的ED95。因此,需要进一步研究以确定不同体位下膝关节镜手术患者蛛网膜下腔阻滞罗哌卡因ED95。

