老年髋部骨折患者衰弱评估工具的范围综述
王薇,周演铃,薛文萍,张淋淋,林书球
(1.苏州大学附属第二医院手术室,江苏 苏州 215000;2.苏州大学护理学院,江苏 苏州 215006)
髋部骨折是老年人的常见创伤, 通常发生在患有骨质疏松的老年人群中,其致残率和死亡率高[1],已成为我国重大公共卫生问题。 随着医疗事业的不断发展, 手术作为老年髋部骨折的主要治疗方式已被不断夯实[2]。 由于老年群体的特殊性,围手术期不良事件与术后不良结局风险居高不下[3]。 长期以来,人们普遍认为, 高龄是不良术后结局的一个风险因素[4]。然而,新出现的观点[5]认为,衰弱似乎是并发症发生和死亡率增加的更好预测因素。 衰弱是老年人因多个生理系统功能衰退产生的综合征[6],可导致老年人身体的退行性变化、 易损性增加以及抗应激能力的减退[7]。 老年髋部骨折患者术前衰弱患病率可达40.77%[8],高于其他老年人群。多项研究表明[9-10],衰弱增加了老年髋部骨折患者术后并发症的患病率、病死率,延长了住院时间,是患者短期预后的独立危险因素。 衰弱是一个动态且可逆的过程,因此,早期识别和管理衰弱对制订临床治疗方案及术后并发症的风险预防均有重要意义。 目前国内外已经开发出60 余种衰弱评估工具[7],这些工具适用人群及侧重点不同,评估内容不一,暂无金标准。 FRAILTOOLS 项目[11]的先前出版物使用Cohen’s kappa 指数进行评估时,发现大多数评估工具的一致性较低。这表明每个工具可能在特定情境中更有效, 因此在选择评估工具时,研究者应考虑具体应用场景和研究目的,以选择最适合的衰弱评估工具[12]。 本范围综述旨在总结国内外已应用于老年髋部骨折患者的衰弱评估工具,了解目前评估工具应用现状,为这一类型患者衰弱评估工具的选择提供参考依据。
1 资料和方法
1.1 研究问题 本研究依据Arksey 等制订的范围综述研究框架为指导[13],提出以下问题:(1)目前国内外应用于老年髋部骨折患者的衰弱评估工具有哪些? (2)在老年髋部骨折患者中,衰弱评估工具的信效度怎么样?
1.2 检索策略 采用主题词+自由词的检索方式检索 PubMed、Embase、Cochrane Library、Web of Science、中国知网、万方数据知识服务平台共6 个中英文数据库,时间为自建库至2023 年5 月。 语言限制为中文或英文,中文检索词以知网为例,为(“髋关节骨折”或“股骨颈骨折”或“转子骨折”或“转子间骨折”或“转子下骨折”和“衰弱”或“虚弱”或“老年综合征”和“筛查”或“测量”或“评估”或“工具”或“量表”或“问卷”或“评估表”或“评分表”或“评估单”和“老年” 或 “高龄”), 英文检索词以PubMed 为例,为“frail*”OR“frailty Syndrome”OR“debilit*”OR“prefrail”AND “hip fracture”AND “instrument*” OR“measurement”OR “approach”OR “questionnaire*”OR “scale*”OR “tool*” OR “indicator” OR “measurement”。 以PubMed 为例,检索策略见图1。

图1 PubMed 数据库检索策略
1.3 文献纳排标准 纳入标准:(1)研究对象为平均年龄≥60 岁的髋部骨折手术患者。(2)文中对衰弱有明确的定义, 文章涉及相关衰弱评估工具。(3)研究目的为衰弱评估工具应用或验证的相关研究。 (4)研究设计包括观察性研究、试验性研究等原始研究。 (5)衰弱的测量是医护对患者进行评估或者患者自我报告的结果。 排除标准:(1)研究范围不仅包括髋部骨折,还包含其他骨折的研究。(2)会议摘要、政策以及灰色文献。 (3)无法获取全文和重复发表的文献。 (4)文中仅提及衰弱,但没有提及测量衰弱及测量工具。 (5)非中英文发表文献。
1.4 文献筛选与资料提取 由2 名研究者分别将检索到的文献题录导入EndNote X9 进行去重,根据纳入和排除标准独立对文章的标题和摘要进行初步筛选,随后阅读全文进行二次筛选。 在筛选过程中,若存在分歧,与第3 名研究者讨论,最终共同决定文章的纳入或排除。 2 名研究者分别对最终纳入的文献进行分析, 提取的资料涵盖文章题目、研究人群、研究地域、使用的衰弱评估工具、结局指标、研究设计类型、量表维度、量表条目以及评估衰弱工具测量性能相关指标等信息。这些数据将有助于我们了解并综合分析各个研究文献中有关衰弱评估工具的相关情况。
2 结果
2.1 文献检索结果 初步检索共获取1 769 篇文献,EndNote X9 去除重复文献后,纳入1 327 篇。 阅读文献题目与摘要进行初步筛选, 将不符合纳入标准的文献剔除, 剩余124 篇, 对全文进行阅读筛选后,最终纳入16 篇[14-29],筛选详细流程见图2。
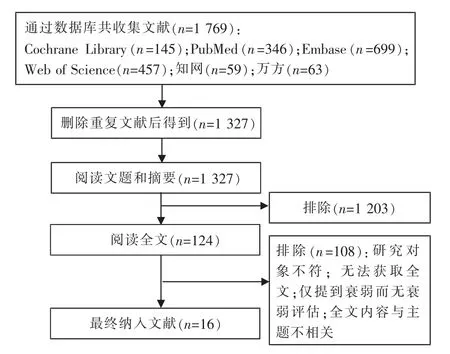
图2 文献筛选流程图
2.2 纳入文献基本特征 本研究纳入16 篇文献,其中,前瞻性研究8 篇[14-15,19,22-23,25,28-29],回顾性研究8篇[16-18,20-21,24,26-27], 纳入文献的时间跨度是2017—2023 年,发布国家为中国[26,28-29](n=3),美国[16-17,24](n=3),英国[23,25](n=2),荷兰[14-15](n=2),日本[18](n=1),韩国[21](n=1),澳大利亚[20](n=1),意大利[22](n=1),土耳其[19](n=1),新加坡[27](n=1)。 共累计使用了9 种衰弱评估工具, 分别为图表衍生的衰弱指数 (Chartderived Frailty Index,CFI)[14,26]、 医院衰弱风险评分(the Hospital Frailty Risk Score,HFRS)[24,27]、 临床衰弱量表(the Clinical Frailty Scale,CFS)[16,19,23,25]、衰弱指数 (Frailty Index,FI)[20]、 格列宁根衰弱指标(Groningen Frailty,GFI)[15]、19 项改良衰弱指数(the Modified 19-item Frailty Index,mFI-19)[18,22]、 多维衰弱评分 (The Hip-multidimensional Frailty Score,Hip-MFS)[21]、5 项改良衰弱指数(the 5-factor Modified Frailty Index,mFI-5)[17]、简易衰弱量表(the Fatigue、Resistance、Ambulation、Illnesses and Loss of Weight Scale, FRAIL)[28-29]。 6 篇文献[14-15,18,25,28-29]衰弱评估工具评估的结果为衰弱和无衰弱;4 篇文献[17,20-21,23]没有提及衰弱评估工具评估的结果;2 篇文献[19,22]衰弱评估工具评估的结果为非衰弱,衰弱早期,衰弱;2 篇文献[24,27]衰弱评估工具评估的结果为低衰弱程度,中衰弱程度,高衰弱程度;1 篇文献[16]衰弱评估工具评估的结果为不衰弱(CFS,1-3),易损伤(CFS,4),轻度衰弱(CFS,5),衰弱(CFS,6-9);1 篇文献[26]衰弱评估工具评估的结果为高CFI 组(CFI,3-5)和低CFI 组(CFI,0-2)。 纳入文献的其他基本信息、衰弱评估工具和结局指标见表1。
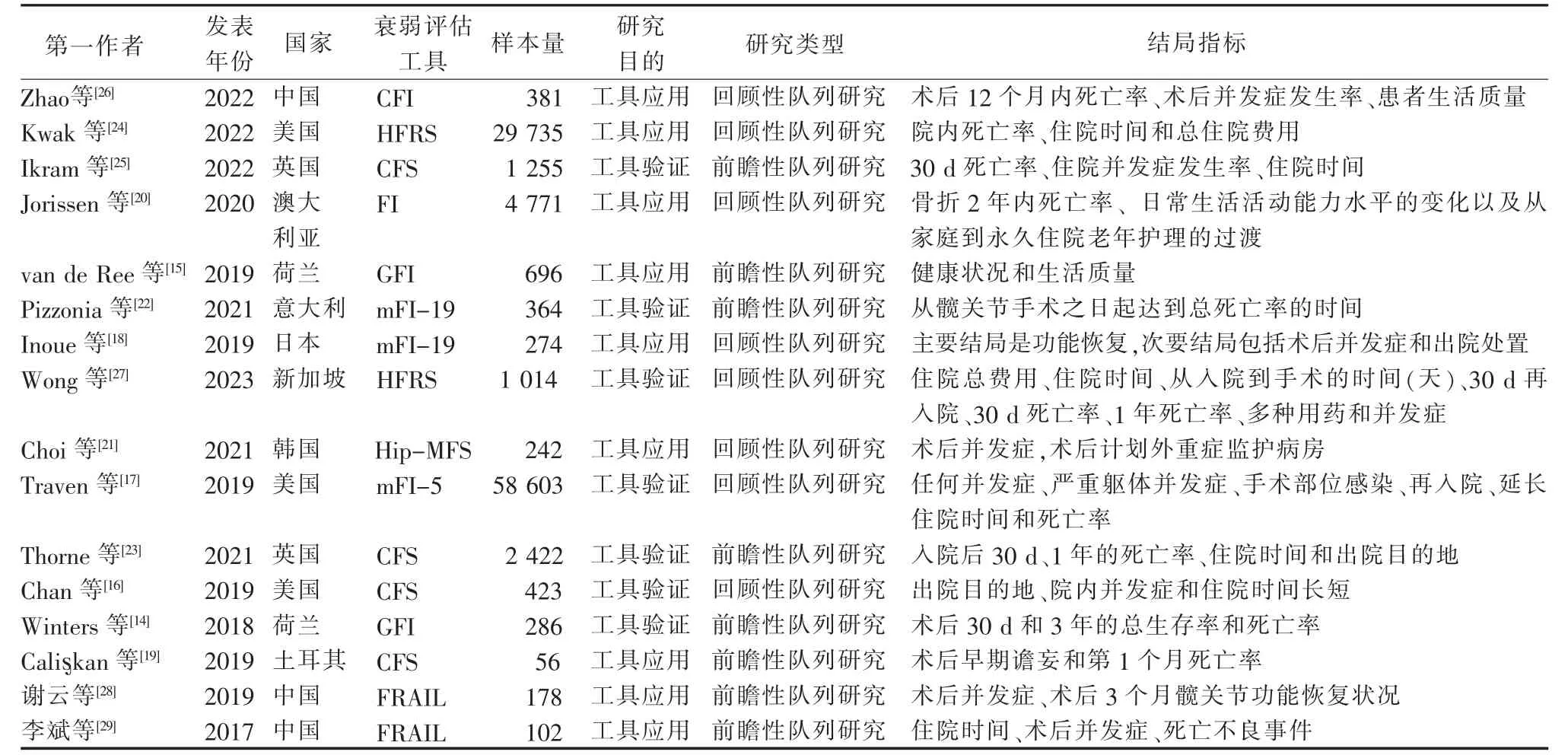
表1 纳入文献基本特征
2.3 纳入文献中衰弱评估工具的特征
2.3.1 衰弱评估工具基本特征 研究类型方面,6种衰弱评估工具在回顾性研究中被使用,4 种衰弱评估工具在前瞻性研究中被使用。研究地域方面,美国开展衰弱评估研究的工具有3 种(HFRS、mFI-5、CFS), 中国开展衰弱评估研究的工具有2 种(CFI、FRAIL),英国(CFS)、澳大利亚(FI)、荷兰(GFI)、意大利(mFI-19)、日本(mFI-19)、新加坡(HFRS)、韩国(Hip-MFS)、土耳其(CFS)开展衰弱评估研究的工具都为1 种。 这9 种衰弱评估工具,量表条目5~109条,包含了患者的人口学特征,营养状况,合并症、认知功能、行走能力、跌倒风险,情绪状况和部分实验室检查数据。
2.3.2 衰弱评估条件和要求 2 种衰弱工具(CFS、FI) 被提出要由专业或经过衰弱管理培训的医护人员开展进行评估,其中FI 还需要专业人员进行结果计算,CFS 所需信息可以通过查阅病历或直接询问病人及家属获得。4 种衰弱评估工具(mFI-19、HFRS、Hip-MFS、CFI)需要额外从病历中获得相关信息,其中Hip-MFS 和CFI 需要实验室检查数据进行评估,HFRS 源自 《国际疾病和相关健康问题统计分类第十次修订本》(ICD-10)编码,需要医院信息系统配备此类编码。 相比之下,GFI、mFI-5 和FRAIL 量表,不需要借助各种仪器测量也不要求专业人员评估,在临床中更方便使用。目前患者入院时,会进行各类常规检查,实验室检查结果较易获得,因此,CFI 与Hip-MFS 评估也较为便捷。
2.3.3 衰弱评估时机和完成测量所需时间 5 种衰弱评估工具(GFI、mFI-19、HFRS、mFI-5、CFI)在入院前进行测量,1 种衰弱评估工具 (CFS) 在入院后24 h 内进行测量,3 篇文献未报告衰弱测量时机,其中包括3 种测量工具(FI、Hip-MFS、FRAIL)。5 种衰弱评估工具(CFS、mFI-19、mFI-5、FRAIL、CFI)在文献中被提到测量时间<1 min,FI 测量时间>10 min。其他评估量表的特征见表2。 本范围综述筛选出的16 篇文献中,均未清楚地阐明所使用评估工具的信效度。因此,目前尚无足够证据支持哪一种工具可被确定为老年髋部骨折患者最佳的衰弱评估工具。 对于在此类人群中应用的各种衰弱评估工具, 其测量效能仍需要进一步验证。

表2 纳入文献中衰弱评估工具的特征
3 讨论
3.1 衰弱评估工具种类繁多,特点不一 本研究共纳入9 种衰弱评估工具,各具特点,尚无标准化评估工具。从评估内容分析:老年髋部骨折患者衰弱评估工具的构成主要分为2 个方面, 一是评估患者活动和自理能力,典型工具有FRAIL,部分评估工具条目包括实验室检查数据,例如CFI 和Hip-MFS。 二是关注患者的合并症, 以便全面考虑对康复和生活质量的影响,例如mFI-5、mFI-19。 FI 将认知能力,心理健康和社会功能纳入衰弱评估维度, 衰弱多维度的划分有利于深入洞察老年患者的整体健康状况,便于实现精准评估和有效干预[30]。 此外,从医疗资源方面分析:FI 可通过病历进行评估, 预测各种不良结局,但因项目繁多、用时较长,不适于快速评估,在临床上的可实用性还需进一步研究[31]。 Gilbert 等[32]依赖医院数据编码对病人的衰弱风险进行分层,相比其他衰弱筛查工具,其对衰弱的划分较为客观。但此评估工具的使用需要代码来实现,专业要求高,目前尚未普及。 CFI 评估通过入院的常规实验室检查获得数据,对衰弱的评估客观简便,但目前仅在少量临床样本中得到验证[26]。FRAIL 条目简单,可以快速评估,是髋部骨折运用最广泛的衰弱评估工具[33],但其属于自我报告式量表,主观性较强。
3.2 老年髋部骨折患者衰弱评估工具的选择应综合考虑 目前国内外衰弱评估工具繁多, 涉及人群广泛,特点不一,老年人的衰弱识别仍然存在很大的障碍。 工具侧重内容的不同影响衰弱发病率的调查结果, 如国内学者采用衰弱量表和衰弱表型2 种方法评估老年髋部骨折手术患者衰弱的比例分别为15.0%和22.5%[34]。 因此,在选择工具时,不仅要考虑工具的具体评估内容, 还需要综合考虑研究人群及医疗资源等多方面因素。由于临床工作繁忙,复杂的评估工具,如FI 和Hip-MFS,在实际医疗实践中难以被广泛应用。 这是因为这2 种工具的评估涉及众多条目,导致评估过程相对较为耗时,尤其是FI 需要专业人员进行计算。 HFRS 无法判断疾病严重程度,且受信息系统编码限制,难以在短时间内在所有医院推广[35]。 因此,综合考虑实用性和适用性,GFI、CFS、CFI、Hip-MFS、mFI-5 和FRAIL 评估工具是老年髋部骨折患者中较为合适的选择。 但这些基于不同衰弱模型构建的评估工具并没有全面评估其信度和效度, 在老年髋部骨折老年人群中仍需要进行验证。未来需借鉴国外研究方法,结合我国国情及老年髋部骨折患者人群特点,制定本土化评估工具。
3.3 局限性分析 本研究纳入人群为老年髋部骨折手术患者,未考虑到一些因高龄、疾病或身体因素而选择保守治疗的患者。 这可能导致我们对整个老年髋部骨折患者群体中衰弱评估的认识不够全面。此外,由于本研究仅考虑了中文和英文发表的文献,可能导致遗漏其他国家关于老年髋部骨折患者衰弱评估的相关研究。 为了更全面了解衰弱评估工具的适用性和效果,未来的研究应考虑扩大样本范围,研究人群包括采取不同治疗措施的老年髋部骨折患者,同时,纳入各种语言的文献以获得更全球化的视角。
4 小结
随着我国老龄化程度的加深, 人们逐渐意识到“人生最后一次骨折”—髋部骨折的严重性, 老年衰弱的问题也日益突显。既往研究[29,35]表明衰弱是老年髋部骨折患者术后不良结局的重要影响因素, 对衰弱的早期识别和干预,可减少术后不良结局的发生。为能早期识别衰弱,衰弱评估工具的选择,便显得尤为重要。对于老年髋部骨折患者而言,尽管大多数衰弱评估工具在预测一系列不良结局方面表现优异,但目前尚无一种量表成为全球公认的识别术后不良事件风险的金标准。 本研究对国内外已应用于老年髋部骨折患者的衰弱评估工具进行范围综述, 旨在了解目前工具应用现状, 为以后针对此类人群的衰弱评估工具选择提供参考。
我国对衰弱评估工具的研究起步较晚, 目前国内使用的衰弱评估量表多数是由其他国家编制后进行汉化,缺乏全面的跨文化验证,因此缺乏贴合我国国情的量表。未来的研究,应重点关注本土老年髋部骨折患者的特点, 纳入生物标志物作为评估的一部分,以更准确地衡量患者的衰弱程度。 同时,需要对现有的衰弱评估量表进行全面的跨文化验证, 确保其在我国的适用性和准确性。 为了提高评估工具的实用性,还应结合我国的医疗环境和资源情况,设计更加便捷和可行的评估方法,以方便临床医生使用,进而更好地指导临床实践, 提高患者的康复效果和生活质量。

