重复经颅磁刺激联合头眼感觉运动整合训练在脑卒中偏瘫康复治疗中的应用
陈蓓,邵梦鸣,李辉
脑卒中包括脑出血和脑梗死,是致残致死的常见原因[1]。当脑卒中影响一侧运动皮层或皮质脊髓束时,就可能出现偏瘫,表现为一侧肌肉无力或完全不能活动、协调丧失或运动困难,给患者的生活质量和康复治疗带来严重挑战[2]。以往的脑卒中偏瘫康复干预主要包括物理疗法、康复训练和药物治疗,尽管这些方法在一定程度上能够改善患者的症状和功能,但很多患者依然需要长期康复及功能恢复不完全的问题[3]。重复经颅磁刺激(repeated transcranial magnetic stimulation,rTMS)是一种无创性脑部干预技术,磁场渗透颅骨以激活大脑皮质区,能够调整神经信号传播并优化大脑的功能表现,已在多种神经障碍性疾病的治疗中取得一定的成果[4]。头眼感觉运动整合训练是一种结合头部运动和眼睛注视的训练方法,可以促进肢体平衡,对于偏瘫患者的康复有潜在的益处[5]。本研究评价rTMS 与头眼感觉运动整合训练对患者的运动能力、认知状态及生活质量的影响,旨在为脑卒中导致的偏瘫患者提供更加高效的康复手段,现报道如下。
1 资料与方法
1.1 一般资料 选取2020 年1 月至2023 年3 月就诊于浙江康复医疗中心收治的115 例脑卒中偏瘫患者,采用信封法随机分为两组。对照组58 例,其中男35 例,女23 例;年龄40 ~75 岁,平均(61.9±8.8)岁;病程4 ~24 周,平均(9.84±2.36)周;脑卒中类型:缺血性32 例,出血性26 例;偏瘫侧别:左侧30例,右侧28 例;Brunnstrom 分期:Ⅱ期37 例,Ⅲ期21例。观察组57 例,其中男32 例,女25 例;年龄40~75 岁,平均(62.4±9.4)岁;病程4 ~24 周,平均(10.02±2.44)周;脑卒中类型:缺血性35 例,出血性22例;偏瘫侧别:左侧26 例,右侧31 例;Brunnstrom 分期:Ⅱ期34 例,Ⅲ期23 例。两组上述资料差异均无统计学意义(均P >0.05)。所有患者均知情同意,本研究经浙江康复医疗中心医学伦理委员会审批通过。
1.2 纳入及排除标准 纳入标准:(1)符合《中国急性缺血性脑卒中诊治指南》的脑卒中诊断标准[6],且得到影像学证实,未行手术或介入治疗,病程>4周;(2)年龄40 ~75 岁;(3)首次发作;(4)单侧偏瘫;(5)临床资料及随访资料完整无缺失。排除标准:(1)卒中前伴有骨骼肌肉系统疾病,影响平衡功能;(2)伴凝视或复视等眼部疾病,影响头眼感觉运动整合训练干预结果判定;(3)伴有造血、免疫系统疾病;(4)伴有听觉、意识障碍。
1.3 康复治疗方法 两组均采用神经肌肉促进技术、运动疗法等常规康复方案进行干预。对照组在此基础上联合头眼感觉运动整合训练干预,主要包含仰卧、坐位及站立位3 种体位进行训练。(1)仰卧位:①在患者面前50 cm处放置一个目标,头颈和眼球同时跟随目标物进行移动,保持目光始终集中在目标物上;②患者将头颈保持静止,只用眼球跟随目标物进行左右、上下或对角线运动;③眼球保持注视目标物,头颈部单独进行左右、上下或对角线运动;④继续注视着目标物,头颈部将朝着与目标物相反的方向进行运动。(2)端坐位:①十字图训练,患者坐在床边,面前约50 cm处放置一张十字图,患者戴上轻质镭射激光灯,然后以灯光为目标,沿着十字路线进行左右和上下运动;②迷宫图训练,使用镭射激光灯,沿着迷宫图逐步引导灯光移动,使其慢慢离开迷宫;③患者尝试坐在软垫上、使用巴氏球等方式,增加训练的难度。(3)立位训练:患者站立,双足与肩同宽,剩余训练方法同坐位训练。连续干预8周。
观察组对照组基础上联合rTMS 干预。通过使用武汉奥赛福医疗科技有限公司生产的OSF-4/T型重复经颅磁刺激仪进行治疗。患者取坐姿,把表面肌电图电极安放于健康侧的拇指短展肌上。利用国际脑电图10-20 系统来定位,找到对应的健康侧C3或C4 点。以这个点为中心,分别向前、后、左、右各移动1 cm,来设定刺激点。进行10 次刺激操作,确保至少5 次能在拇短展肌检测到50V的运动诱发电位。这样确定的点成为刺激的目标区域。刺激的强度调整到静息运动阈值(resting motor threshold,RMT)水平。接下来,让患者躺平,将“8”字形磁线圈中央与选定的刺激点贴合。在此位置实施刺激。开始时对患者患侧的M1区域进行10 Hz的高频rTMS,共进行1 000 次连续刺激。紧接着,对患者健康侧的初级运动皮层(M1 区)进行低频rTMS,频率设置为1 Hz,持续实施1 000 次刺激。每轮刺激持续5 s,伴随1 s 的间歇时间,如此循环1 000 个脉冲。治疗时长为20 min,每天实施1 次,每周6 次,整个疗程持续8 周。
1.4 步态分析 参数在干预前后使用Northern DigitalInc公司生产的Optotrak三维运动捕捉系统进行三维步态分析,包括步速、步频、步态周期及跨距比率。
1.5 中枢运动传导时间(central motor conduction time,CMCT) 采用经颅磁刺激设备的“8”字形线圈,对准大脑中风侧M1 区的手部控制区域进行定位,设定刺激强度为静息运动阈值的80%。在患者偏瘫的一侧,把电极贴在拇短展肌的中部,通过观察运动诱发电位来选取5 个波形,这些波形具有较大的振幅和一致的潜伏期。计算这些波形的平均值,从而得到该患者大脑皮层的潜伏时间。确保“8”字形线圈中心与患者同侧的第七颈椎棘突旁边保持对齐,接着以80%的RMT 进行刺激,在患侧的拇短展肌处记录下运动诱发电位。选择5 个振幅大且重复性好的波形,记录它们的潜伏时间,并通过计算这些波形的平均值来确定脊髓的潜伏时间。皮质运动传导时间(cortical motor conduction time,CMCT)计算公式为:CMCT=大脑皮层潜伏时间―脊髓潜伏时间。CMCT 是用来评估皮质脊髓束通路功能状态的指标。CMCT 数值越低,意味着神经传导速度越快,表明CMCT 功能更加健全。
1.6 起立步行(imed up and go test,TUG)测试及评分标准 TUG 测试[7]:从椅子站起-步行3 m-返回椅子的完成时间。Fugl-Meyer 运动评定量表(Fugl-Meyer assessment scale,FMA)评分[8]:分为上肢和下肢两个部分,分别涵盖33 项和17 项内容,两个部分对应分值范围0 ~66 分和0 ~44 分,分值越高运动能力越好。Berg 平衡量表(Berg balance scale,BBS)评分[9]:量表由14 项组成,评分范围0 ~56 分,分值越高平衡能力越好。功能性步行量表(functional ambulation category scale,FAC)评分[10]:共6 个等级对应0 ~5分,分值越高运动功能越好。改良Barthel指数(modified Barthel index,MBI)评分:量表由10 项组成,总分0 ~100 分,分值越高自理能力越好。改良Rankin 量表(modified Rankin scale,mRS)评分:分值0 ~5 分,分值越高残疾程度越重。
1.7 疗效标准 基本治愈:肌力正常,存在的症状体征消失,生活能自理;显效:肌力改善>Ⅱ级,存在的症状体征显著改善,生活基本能自理;好转:肌力改善>Ⅰ级,症状体征有所改善,难以自理日常生活;无效:症状体征和肌力无改变,生活无法自理。
1.8 统计方法 采用SPSS 19.0统计软件进行处理,正态分布且方差齐的计量资料用均数±标准差描述,采用t检验;计数资料用例数(%)描述,采用2检验。P <0.05 表示差异有统计学意义。
2 结果
2.1 两组步态分析参数比较 干预前,两组步态分析参数差异均无统计学意义(均P>0.05);干预后,两组步长、步频、跨距比率较干预前升高,步态周期较干预前降低,且观察组步长、步频、跨距比率高于对照组,步态周期低于对照组(均P<0.05),见表1。2.2 两组CMCT、TUG 测试比较 干预前,两组CMCT、TUG 测试差异均无统计学意义(均P >0.05);干预后,两组CMCT、TUG 测试较干预前降低,且观察组均低于对照组(均P <0.05),见表2。
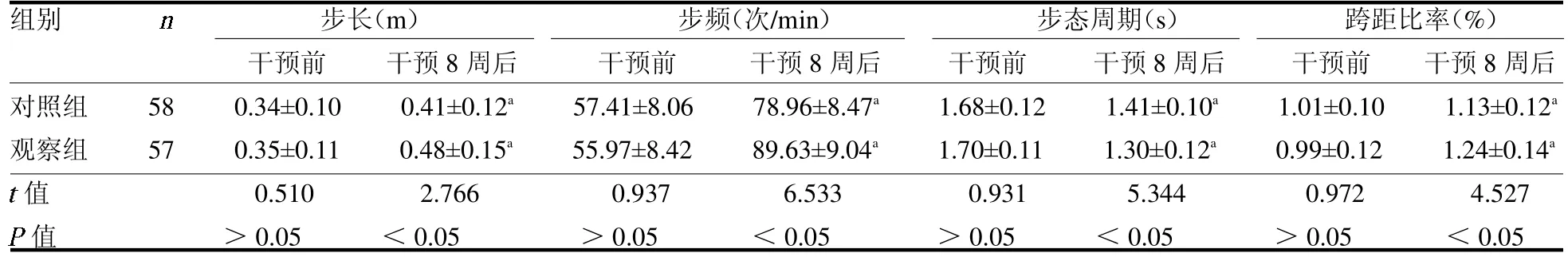
表1 两组步态分析参数比较
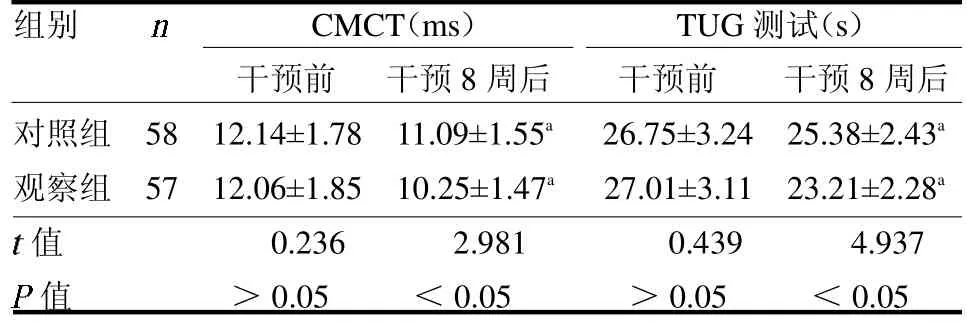
表2 两组CMCT、TUG 测试比较
2.3 两组FMA、BBS、FAC、MBI 及mRS 评分比较干预前,两组FMA、BBS、FAC、MBI 及mRS 评分差异均无统计学意义(均P >0.05)。干预后,两组FMA、BBS、FAC 及MBI评分较干预前升高,且观察组均高于对照组(均P <0.05);对照组干预前后mRS 评分差异无统计学意义(P >0.05);观察组干预后mRS 评分低于干预前和对照组干预后(均P <0.05),见表3。
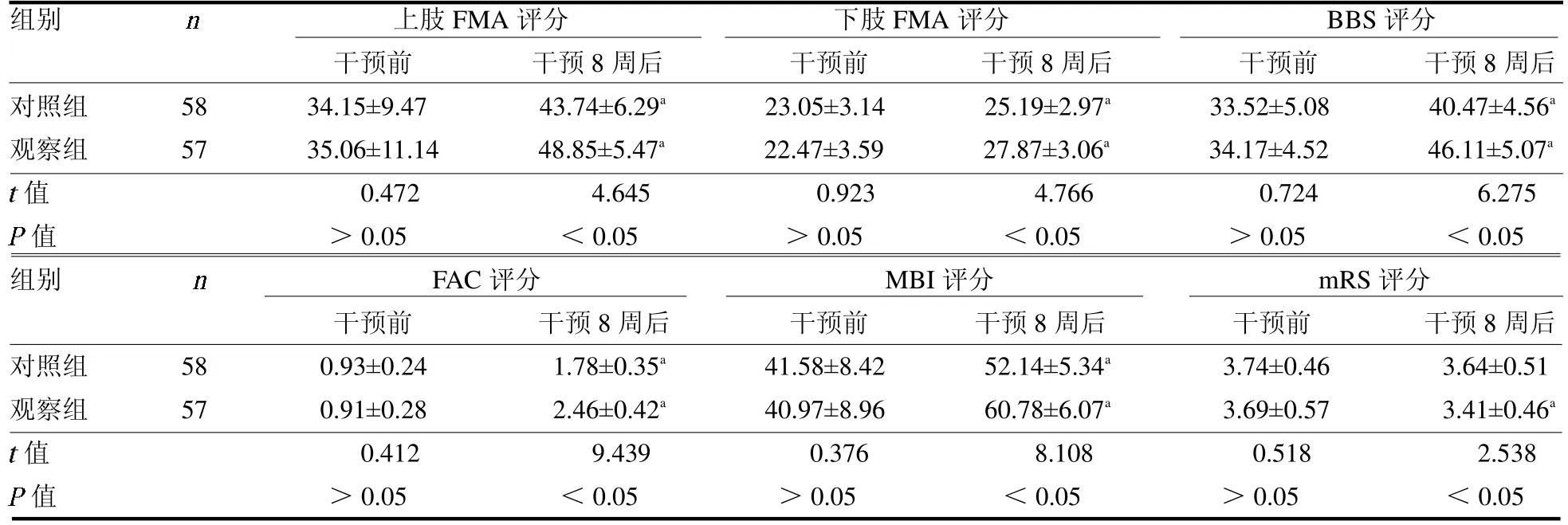
表3 两组FMA、BBS、FAC、MBI 及mRS 评分比较 分
2.4 两组疗效比较 观察组总有效率为92.98%(53/57)高于对照组的79.31%(46/58),差异有统计学意义(2=4.487,P <0.05),见表4。

表4 两组疗效比较 例(%)
3 讨论
脑卒中具有高发病率、高死亡率及高致残率的特点,偏瘫是其常见的临床表现,且常伴随感觉障碍,使得患者在肌肉运动的控制和协调方面面临困难,这些症状的存在对患者的日常活动和功能造成了严重的影响[11]。单纯的康复功能训练对于提升患者的肢体运动能力和平衡能力等方面的效果并不显著。rTMS 作为一种非侵入性的神经调控技术,通过在头皮上放置脉冲磁场线圈,产生瞬时的变化磁场,诱发大脑皮层中的电流,以影响神经元的兴奋性和可塑性。
有研究指出,脑卒中后健侧大脑半球的兴奋性提升,而受损侧的兴奋性减弱,这种抑制失衡可导致患侧大脑半球所支配的对侧肢体的运动功能受损,从而影响正常的运动执行[12]。本研究结果显示,两组患者干预后步长、步频和跨距比率升高,且观察组提高更显著(均P <0.05);两组干预后步态周期降低,且观察组降低更显著(<0.05)。这说明联合rTMS干预在脑卒中偏瘫患者步态改善方面更显著。本研究结果还显示,rTMS干预在改善肌肉功能和步行能力方面具有明显疗效。两组干预8 周后FMA评分、BBS评分、FAC评分、MBI评分较干预前升高,且观察组各评分均较对照组高(均<0.05);其次,观察组干预8 周后mRS 评分低于干预前和对照组干预8 周后(均<0.05)。这进一步印证了联合头眼感觉运动整合训练和rTMS 干预可以显著改善肢体运动功能、平衡能力、步态功能、生活自理能力及脑卒中后的生活质量和独立能力。这是由于rTMS可以通过产生感应电流影响运动皮质和M1 区的神经元,导致这些区域的兴奋性提升,从而诱导神经元的新生和连接,促使损伤区域神经功能的恢复和对于肢体运动功能的支配[13]。其次,头眼感觉运动整合训练可以增加患者对身体位置和运动的感知能力,从而提高本体感受能力,在结合rTMS 干预后,可刺激本体感受通路的激活,进一步增强感知的能力[14]。同时,多体位的头眼感觉运动整合训练还可以帮助增强肌肉力量,提高肢体运动的协调性和流畅性[15]。本研究结果显示,观察组总有效率为92.98%,高于对照组的79.31%(<0.05),这说明rTMS 联合头眼感觉运动整合训练在脑卒中偏瘫康复治疗中可以发挥良好的协同作用,促进患者神经系统的可塑性,进而使其康复过程中的运动功能得到更好的恢复。
综上所述,rTMS联合头眼感觉运动整合训练可改善脑卒中偏瘫患者的平衡能力,加速肢体运动功能的复原,并提升患者日常生活自理水平。
利益冲突 所有作者声明无利益冲突

